მკითხველის არჩევანი
პოპულარული სტატიები
მწვავე იშემიური გულის დაავადება (OIDD) არის მდგომარეობა, რომელიც იწვევს კორონარული სისხლის ნაკადის მწვავე დარღვევას კორონარული არტერიების დაზიანების გამო, რის შედეგადაც ჰიპოქსია მიოკარდიუმის უჯრედებში. ამ მდგომარეობაში, სისხლძარღვში სისხლძარღვთა შორის ბალანსი და ამ გულის კუნთის საჭიროებები ამ დროისთვის შეწუხებულია.
ეს პათოლოგიის პროვოცირება ყველაზე ხშირად სტრესი ან ფიზიკური overstrain (ამ დროს, myocardium სჭირდება მეტი მიწოდება ჟანგბადის ვიდრე შემომავალი სისხლის შეუძლია). ასაკი - ხანდაზმული ადამიანები, მიუხედავად სქესისა (აღინიშნება, რომ მამაკაცები ხშირად ავადდებიან 45 წლის შემდეგ - 5-ჯერ უფრო ხშირად ვიდრე ქალები და ქალები - 55 წლის შემდეგ, როდესაც მენოპაუზის დაწყება ხდება, მაშინ ისინი მამაკაცებს აძლიერებენ პათოლოგიის სიხშირის თვალსაზრისით).
გულ-სისხლძარღვთა სისტემის იშემიური დაავადების დროს ყოველთვის იწვევს. როგორც პათოლოგია, IHD ძალიან ხშირია; ეს არის სოციალური პრობლემა, რადგან ის მუდმივად ან დროებით ინვალიდობას იწვევს და სიკვდილის მიზეზიც კი განვითარებულ ქვეყნებშიც კი ხდება.
საშიშროება ის არის, რომ ხშირად არ იძლევა რაიმე სიმპტომებს, ზოგჯერ შეიძლება იყოს მხოლოდ გულის ტკივილი და შემდეგ მოულოდნელად ადამიანი გარდაიცვალა, როგორც ჩანს, იწვევს. წინასწარ განსაზღვრავს ფაქტორები:
CHD- ის რისკ-ფაქტორები თითქმის იგივეა ათეროსკლეროზისთვის. ეს იმიტომ, რომ CHD- ის განვითარების ძირითადი მექანიზმი განისაზღვრება ათეროსკლეროზულ გემებში ცვლილებებით. CHD შეიძლება განვითარდეს ნებისმიერ ასაკში, ყველაფერი განისაზღვრება ინდივიდუალურად.

ხანდაზმულებში ჭურვში ცვლილებების უმრავლესობა იზრდება: ისინი გახდებიან მყიფე, დაკარგა მათი ელასტიურობით, ათეროსკლეროზული პლაკატები კედლებზე; ვენების გადახდისუუნარობის გამო არსებობს თრომბოზის ტენდენცია. ყველა ეს არ შეიძლება, მაგრამ გავლენა იქონიოს სისხლძარღვთა.
სისხლძარღვების ვიწრო, თუ არ clogged, გული უნდა გაცილებით მეტი ძალისხმევა დააყენებს სისხლი მეშვეობით გემები. სისხლძარღვთა სისხლი მცირდება, რაც გულისხმობს, რომ ჟანგბადის ოდენობა მცირდება და იშემიის გამოჩნდება. როგორც წესი ეს პროცესი ნელ-ნელა ვითარდება, მაგრამ ხდება, რომ ყველაფერი მოხდება ელვის სისწრაფით და არტერია მოულოდნელად დაბლოკილია. OIBS მდგომარეობა ყოველთვის სიცოცხლისთვის საშიშია და საჭიროებს რეანიმაციულ ზომებს.
CHD - ჯგუფის კონცეფცია. გულის იშემიური დაავადება მწვავე და ქრონიკად არის დაყოფილი - 1979 წლის ზოგადად WHO კლასიფიკაციის მიხედვით, რომელიც დღეს გამოიყენება. მწვავე იშემიური დაავადების 3 ფორმაა:
ქრონიკული კორონარული არტერიის დაავადება (CHD) არის სტენოკარდიის პერიოდული დარტყმა და იგი შედგება 2 ტიპის პათოლოგიისგან: დიდი და მცირე კეროვანი კარდიოკლეროზი.
მიოკარდიუმის ჟანგბადის მოთხოვნილებსა და სისხლძარღვთა რეაქციას შორის ამ დისბალანსის მიზეზი შეიძლება შეიცვალოს სისხლძარღვებში შიგნით და გარეთ.
შიგნით ხომალდი:
მიზეზები გემების გარეთ:
ამ ფორმით შეიძლება არსებობდეს 2 სახის შედეგი: წარმატებული რეანიმაცია და სიკვდილი. ამ შემთხვევაში თავდასხმა გრძელდება ძალიან მოკლე დროში, გარდაცვალება ხდება 1 საათში. ისინი ამბობენ, რომ მოულოდნელმა სიკვდილმა, როდესაც ადამიანი იწყებოდა მისი ჯანმრთელობის მდგომარეობის მუდმივად კარგ მდგომარეობაში, სიკვდილი დაფიქსირდა ერთი საათის განმავლობაში და არ არსებობდა არავითარი გარემოებები, რამაც შესაძლოა გამოიწვიოს სიკვდილი-სიკვდილი, შემთხვევითობა, ასფიქსია და სხვა. მიოკარდიუმის ჰიპერტროფია, პერიკარდიული ექსპრესია, არითმიები, ფილტვის ემბოლია, ჰიპერტენზია, თანდაყოლილი გულის დეფექტები და სხვა.

პაციენტების 40% -ში, სიკვდილიც დაავადების სიმპტომია. მიზეზი არის 2 ქულა: გულის დაპატიმრება და პარკუჭთა ჰარმონიული შემცირება. სიკვდილის ადგილზე სიკვდილი მოხდა დახმარების არქონის შემთხვევაში. ასეთი შემთხვევები ხდება სიზმარში, როდესაც ამბობენ, რომ ადამიანს შეეძლო დაეძინა და გაიღვიძა.
მიუხედავად იმისა, რაც ხდება ხანმოკლე პერიოდის განმავლობაში, არსებობს წინამორბედი სახელმწიფო:
შეტევის დროს სხვა სიმპტომები დაემატა:
ეს ნიმუში აღინიშნება გამოცდილი ბირთვებით, რომელთაც აქვთ გულის არტერიის დაავადება პარკუჭოვანი არითმიებით, წონის მომატება და ამაღლებული წნევის ქვეშ. მოულოდნელი სიკვდილის შემდეგ კორონარული სისხლძარღვების უეცარი მკვეთრი სპაზმი და გულის ფუნქციის შეწყვეტა ელექტრომექანიკური დისოციაციის გამო. ამავდროულად, პარკუჭები იწყებენ შემთხვევით კონტრაქტს, სისხლძარღვთა შეშუპება და 30 წუთის შემდეგ იგი შეწყვეტს მთლიანად.
ან მწვავე იშემია შეიძლება 6 საათამდე გაგრძელდეს, ხოლო სიკვდილის შემდეგ ხდება სიკვდილი. ეს შემთხვევები ასევე მიეკუთვნება პირველ ფორმას. დიაგნოზი მზადდება, თუ ამ პაციენტში არ არის სასიკვდილო ბუნების სხვა პათოლოგიები. ECG ყველაზე ხშირად არ არის შესაძლებელი მოვლენების სიჩქარის გამო - მათ ამის დრო არ აქვთ. მაგრამ, თუნდაც ის ჩატარდა, ეს არის არაინფორმაციული. არტერიის ოკლუზია შეიძლება არ მოხდეს დაუყოვნებლივ, მაშინ სიმპტომები არ გამოჩნდება. ასეთ პაციენტებში გამოვლენილია კორონარული არტერიების ფართო საშვილოსნოს ათეროსკლეროზი, სპაზმი და შევიწროება. პაციენტთა ნახევარზე, სისხლძარღვთა გვხვდება კორონარული ჭურჭელი. დივიზიის შემდეგი სხვა ფორმები გაცილებით გრძელია.
მიოკარდიუმის დისტროფიასთან ერთად, მასში შემავალი მეტაბოლური და ბიოქიმიური დარღვევები ვითარდება, რის შედეგადაც გაუარესდა ჰემოდინამიკა. ეს არ არის ცალკეული ნოზოლოგია, მაგრამ ბევრი პათოლოგიის სიმპტომია: ჩვეულებრივ, ეს არის გულის პათოლოგიები ან სისხლისა და ცენტრალური ნერვული სისტემის დაავადებები.
კარდიაში შედის კარდიომიოპათია, მიოკარდიტი, კორონარული არტერიის დაავადება. მეორე ჯგუფი - ანემია, მოწამვლა და ტონზილიტი. ასევე მიოკარდიული დისტროფია ნარკოტიკების მოხმარებას, პათოლოგიას ფარისებრი ჯირკვალი და რესპირატორული სისტემა, გაიზარდა ფიზიკური აქტივობა დიდი ხნის განმავლობაში. გულის კუნთის დისტროფია არ შეიძლება გამოვლინდეს ან აღინიშნოს HF- ს დამახასიათებელი სიმპტომები: ტაქიკარდია, სუნთქვის დარღვევა, სახსრების შეშუპება, გულის უკმარისობა, მკერდის ტკივილის შემდეგ.

თუ ზომები არ არის მიღებული, სიმპტომები შეიძლება დაიწყოს ზრდის: ტკივილი ხდება დიფუზური, კანი ჰეპრიმებია, ცივი ოფლი გამოჩნდება, სუნთქვის ხარვეზი იწყება, არ არსებობს საჰაერო და ხველა. ფოკალური დისტროფია ხშირად ავითარებს სპორტსმენებსა და ხანდაზმულებში. ეს სიმპტომებია:
დროული მკურნალობის შემთხვევაში, მდგომარეობა გაუმჯობესდება.
გულის იშემიის გამოვლინებით, ეს ფორმა ვითარდება 6-18 საათში. აქ, ECG ეხმარება იდენტიფიცირება. გარდა ამისა, სისხლში შესაძლებელია გულის დაზიანებული კუნთის ფერმენტების გამოვლენა - ეს ხდება თავდასხმის დაწყებიდან 12 საათის შემდეგ. სიკვდილის მიზეზი ამ შემთხვევებში გულის უკმარისობაა, "გულის უკმარისობა" (გულის ბიოელექტრონული აქტივობა არ არის), პარკუჭების ქაოტური მუშაობა.
მიოკარდიუმის ინფარქტი არის OISD- ის მესამე ტიპის სიკვდილიანობის შემთხვევების 10-15% -ში. აქ მიოკარდიუმის ნებისმიერი ნაწილის მწვავე იშემიაა და მისი შემდგომი ნეკროზი ხდება სისხლის შემადგენლობის არტერიების სრული დახურვის გამო. შეჩერდება არა მარტო სისხლი მიოკარდიუმში, არამედ ჟანგბადის მიწოდება, რომლის გარეშეც მიოკარდიუმის უჯრედები დიდხანს ვერ ახერხებენ. 30 წუთის შემდეგ, ქსოვილებში ნეკროზული პროცესები იწყება.
მიოკარდიუმის უჯრედების სიკვდილი გრძელდება 3-6 საათის განმავლობაში. სწორედ ამიტომ, ეს პერიოდი არის ოქროს შენაერთი პაციენტის გადარჩენისთვის. სიკვდილი შეიძლება განვითარდეს 18 საათის განმავლობაში დაავადების დაწყებისას, მაგრამ გულის შეტევა შეიძლება გამოვლინდეს დღის დაწყებიდან თავდასხმის დაწყების დღიდან. ამავე დროს, ქსოვილის ნეკროზი პირველი მიოკარდიუმში ვითარდება, მაშინ მისი ნაწიბურია. MI- ს კომპლექსური კლასიფიკაცია დამოკიდებულია იშემიის ლოკალიზებაზე, გამოვლენის დროს. ნეკროზის არეში, ეს არის მცირე ან დიდი ფოკალური, ინტრაramural (როდესაც მთელი გულის კუნთის გავლენას ახდენს).

MI- ს, პარკუჭოვანი ფიბრილაცია, გულის უკმარისობა, აორტის ანემია შეიძლება განვითარდეს. ყველა ეს პირობა შეიძლება გამოიწვიოს პაციენტის სიკვდილი. ყველაზე ხშირად, MI ვითარდება მწვავე შემდეგ ფიზიკური exertion. მისი ნიშნებია:
მაშინაც კი, თუ არ არსებობს ყველა ჩამოთვლილი სიმპტომი, მაგრამ მხოლოდ მათი ნაწილი (მძიმე გახანგრძლივებული გულმკერდის ტკივილი, ოფლიანობა, პალატორი და ციანოზი), საჭიროა ექიმის ვიზიტი. თუ პაციენტმა დაკარგა ცნობიერება შეტევაზე და გულის დაპატიმრების დროს, გარდა სასწრაფო სამედიცინო დახმარების აღმოჩენისა, აუცილებელია სისხლის მიმოქცევის უზრუნველსაყოფად არაპირდაპირი გულის მასაჟი და ხელოვნური სუნთქვა. თუ პაციენტი აცნობიერებს, სასწრაფო დახმარების ჩამოსვლამდე აუცილებელია პაციენტის ენაზე ნიტროგლიცერინის ტაბლეტი. პაციენტმა უნდა გაიარონ ასპირინის აბი და სუნამოს 15-20 წვეთი სვამს.
მნიშვნელოვანია დროული რეანიმაცია. თუ პაციენტი არ იღუპება სასწრაფო სამედიცინო დახმარების ცენტრში და ინტენსიური მკურნალობისას მკურნალობდა საავადმყოფოში: ანესთეზიის ჩატარება, გულის რითმის დამყარება, სისხლის შეშის მოცილება და სისხლის მიმოქცევის აღდგენა.
რეანიმაციის შემდეგ მკურნალობა ხორციელდება თერაპიის განყოფილებაში კარდიოლოგთა ზედამხედველობის ქვეშ არსებულ ყველა საჭირო მედიკამენტთან დაკავშირებით. შემდეგ, სტაციონარული მკურნალობის დასრულებისთანავე იწყება და სარეაბილიტაციო პროცესი გრძელდება წვრთნებით, რაც კიდევ რამდენიმე თვეა გადაჭიმული. რეციდივების გამორიცხვის მიზნით, პაციენტს მოუწევს მთლიანად შეცვალოს მათი ცხოვრების წესი.
უნდა აღინიშნოს, რომ გულის იშემიური დაავადება არის ქრონიკული პათოლოგია, ის სტაბილურად პროგრესირებს - ეს არის მისი ძირითადი ტენდენცია. მკურნალობა, თუნდაც ყველაზე სწორი და დროული, შეიძლება მხოლოდ შეწყვიტოს ან ნელი პროგრესიით დაავადება, მაგრამ უკუქცევის პროცესი შეუძლებელია. აქედან გამომდინარე, უმჯობესია, არ დავუშვათ, რომ ეს უფრო დიდი ხნის განმავლობაში გამოიჩინოს.
მედიკამენტები გულის პრობლემების აღმოსაფხვრელად
ფაქტები გულის შესახებ. უეცარი გულის სიკვდილი
იშემიური გულის დაავადება
ISCHEMIC HEART DISEASE, სტენოკარდია, მწვავე მიოკარდიუმის ინფარქტი Symptomatology, დიაგნოსტიკა +)
კორონარული არტერიის დაავადება (მწვავე ფორმა) არის მდგომარეობა, რომელიც ხასიათდება მიოკარდიუმის ფუნქციის დარღვევით, კორონარული არტერიების მეშვეობით სისხლის ნაკადის შემცირების გამო. დაავადების მწვავე ფორმა ყველაზე ხშირია ფიზიკური შეგრძნებით ან სტრესული სიტუაციით, როდესაც გულისთვის საჭიროა სისხლის გადასხმა. CHD არის სიკვდილის ერთ-ერთი ყველაზე გავრცელებული მიზეზი მსოფლიოს ყველა ქვეყანაში.
ეს სიცოცხლისთვის ძალიან საშიშია. საჭიროებს სასწრაფო სამედიცინო ყურადღებას.
გულის იშემიური დაავადება (CHD) არის პათოლოგიური მდგომარეობა მიოკარდიუმის უჯრედში გამოწვეული ნაკლებობის გამო.
დაავადების განვითარება შემდეგია:
კორონარული არტერიის დაავადება შეიძლება ნელ-ნელა განვითარდეს, თუ არტერიების ბლოკადა თანდათან ხდება, მაგრამ ხანდახან ცვლილებები იცვლება ელვის სისწრაფით და არტერია მოულოდნელად ხდება დაბლოკილი.
ამ მდგომარეობას ეწოდება მწვავე მიოკარდიუმის ინფარქტი.
ქრონიკული ფორმა შეიძლება იყოს ასიმპტომური, მაგრამ ელექტროკარდიოგრაფია (ECG) გვიჩვენებს გულის დაზიანების ნიშნები. დაავადების მწვავე ფორმას თან სდევს სუნთქვის სუნთქვა, ღია ტუჩები, ტაქიკარდია და მძიმე ტკივილი მარცხენა ჰიპოქტორიუმში.
მიოკარდიუმის ინფარქტი, როგორც მწვავე კორონარული დაავადების სახით, სიცოცხლისთვის ძალიან საშიში მდგომარეობაა. ხდება გულის სისხლძარღვთა მწვავე შეწყვეტა, რაც ზიანს აყენებს გულის ქსოვილს. ეს, როგორც წესი, ერთი ან მეტი კორონარული არტერიების ბლოკირების შედეგია. პათოლოგია შეიძლება განვითარდეს ნივთიერების დაგროვების გამო, რომელიც ძირითადად შეიცავს ცხიმოვანი უჯრედების, ქოლესტერინის და უჯრედული ნარჩენების პროდუქტებს.
გულის შეტევით გამოდის კლასიკური ნიშნები, როგორც გულმკერდის ტკივილი და სუნთქვის უკმარისობა, მაგრამ დაავადების სიმპტომები ძალიან მრავალფეროვანია.
ყველაზე გავრცელებული სიმპტომებია:
აღსანიშნავია, რომ მიოკარდიუმის ინფარქტის ყველა ადამიანს არ გააჩნია მსგავსი სიმპტომები. გულმკერდის ტკივილი ქალებსა და მამაკაცებში ყველაზე გავრცელებული სიმპტომია.
სამედიცინო სტატისტიკა აჩვენებს, რომ ქალები უფრო ხშირად ვიდრე მამაკაცები განიცდიან:
ზოგიერთი ქალი განიცდის დაავადების ნიშნებს, ჩვეულებრივ გრიპის მსგავსი, მაგრამ ECG- ს შედეგები აჩვენებს გულის დაზიანების ნიშნები.
გული არის სხეულის სისხლძარღვთა სისტემის ძირითადი ორგანო, რომელიც ასევე მოიცავს სხვადასხვა სახის სისხლძარღვები. ყველაზე მნიშვნელოვანია კორონარული არტერიები. მათი ფუნქცია არის სხეულის ყველა ორგანოს, გულის ჩათვლით ჟანგბადში მდიდარი სისხლის გადასხმა.
როდესაც ეს არტერიები დაიბლოკება ან შეკუმშული ხდება ლიპიდური დაფნის დაგროვების გამო, გულის სისხლძარღვამდე შეიძლება მნიშვნელოვნად შემცირდეს ან მთლიანად შეწყდეს.
ეს შეიძლება გამოიწვიოს მიოკარდიუმის ინფარქტი.
შემდეგი ფაქტორები იწვევენ კორონარული არტერიების ბლოკირებას: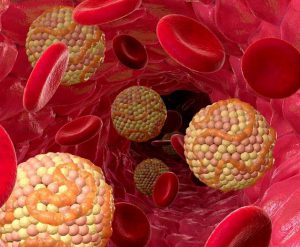
რიგი ფაქტორები მიოკარდიუმის ინფარქტის რისკს ზრდის.
ადამიანებს შემდეგი დაავადებების რისკი აქვთ:
სხვა ფაქტორები, რომლებიც შეიძლება გაზარდონ მიოკარდიუმის ინფარქტის რისკი:
მიოკარდიუმის ინფარქტის დასადგენად, ექიმი უსმენს გულს გულმკერდის არეში. შემდეგი ნაბიჯი არის გაზომვა არტერიული წნევა. ელექტროკარდიოგრაფია (ECG) გულის ელექტრული აქტივობის საშუალებას აძლევს.
ECG არის ყველაზე მარტივი და ინფორმაციული სადიაგნოსტიკო მეთოდი, რომელიც გულის ელექტრული აქტივობის გამოვლენასა და აღწერს.
ტესტი გვიჩვენებს, რამდენად სწრაფად გული სცემს და მის რითმს (მუდმივი ან არარეგულარული). ECG- ი ასევე ელექტრო სიგნალების სიძლიერესა და დროში აღნიშნავს, რადგან ისინი გულის გავლით გაივლიან.
ეკგ გამოიყენება: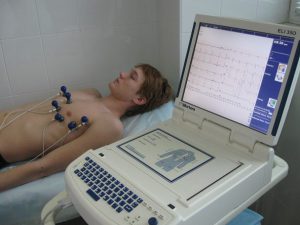
ეკგ-ს შეუძლია აჩვენოს გულის დაზიანების ნიშნები კორონარული არტერიის დაავადებისა და წინა ან მიმდინარე გულის შეტევის ნიშნებიდან.
გულ-სისხლძარღვთა სისტემის მუშაობის პრობლემების დიაგნოსტიკა, ფუნქციონალური ეკგ ხორციელდება ფიზიკური ვარჯიშისა და მედიკამენტების გამოყენებით. ეკგ არის შესრულებული, ხოლო პაციენტი მუშაობს სარბენი ან სავარჯიშო ველოსიპედით. ასეთი ტესტები ხელს უწყობს კორონარული უკმარისობის ნიშანს და საშუალებას აძლევს მათ გამოირჩეოდნენ არაკორარული ცვლილებებიდან.
ეკგ-ს ჩატარების დაწყებამდე უნდა თავიდან იქნას აცილებული ცხიმიანი კრემები ან ლოსიონები, რათა მოხდეს ელექტროდების კონტაქტის გასაუმჯობესებლად კანით და მიიღონ კვლევის სწორი შედეგი.
სისხლის ტესტები გამოიყენება ცილების შესამოწმებლად, რომლებიც დაკავშირებულია გულის დაზიანებასთან.
სხვა დიაგნოსტიკური ტესტები მოიცავს: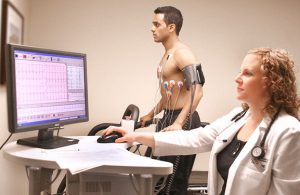
პრევენციული ღონისძიებების დაცვა (ფიზიკური აქტივობა, ჯანსაღი ცხოვრების წესი, სწორი კვების) და ყველა ექიმის რეცეპტის განხორციელება ხელს შეუწყობს ამ მდგომარეობის თავიდან აცილებას.
გამონაკლისი: ახალშობილ მიოკარდიუმის (I29.-) გარდამავალი იშემია (P29.4)
I24.0 კორონარული თრომბოზი, რომელიც არ იწვევს მიოკარდიუმის ინფარქტს
კორონარული (არტერიები) (ვენები). ემბოლია\u003e არ არის გამოწვეული. ოკლუზია\u003e გულის შეტევით. თრომბოემბოლია\u003e მიოკარდიუმი გამორიცხულია: ქრონიკული თრომბოზი ქრონიკული ან 4 კვირის განმავლობაში (28 დღეზე მეტი) ხანგრძლივობით (I25.8)
I24.1 დამლაგებლის სინდრომი
გამორიცხული: გულის ქრონიკული დაავადება (ქრონიკული) NOS (I25.9)
იგი მოიცავს მრავალფეროვან კლინიკურ ფორმებსა და პირობებს, როგორც მწვავე და ქრონიკულ, ორივე შექცევადი, გარდამავალი და შეუქცევადი, რის შედეგადაც ხდება გულის უჯრედების დაზიანება და სიკვდილი. IHD გამოიხატება, როგორც წესი, როდესაც კორონარული არტერიის შეკუმშვის სიხშირის (სტენოზის) ხარისხი 50% -მდე აღწევს და სტენოკარდიის სტრესის შეშუპების გამოხატვა - 70-80% -ით ანუ 70-80% -ით. უფრო ადრე, წინა ინტერვენტრიკულური არტერია ხშირად იმოქმედა ადრე. არტერიების ათეროსკლეროზული დაზიანების გარდა სხვა ფაქტორები ასევე მონაწილეობენ IHD- ის პათოგენეზში, კერძოდ შინაგანი სისხლძარღვთა კედლის მდგომარეობა (ენდოთელიუმი) და იმ ქიმიური ნაერთები (ენდოთელიალური ფაქტორები), რომელიც ენდოთელიუმის მუდმივად აწარმოებს თავის სასიცოცხლო საქმიანობის დროს.
სისხლძარღვთა ფაქტორები, სისხლძარღვთა სპაზმი, ჰორმონალური დისბალანსი და მეტაბოლური პროცესები (ლიპიდების, პროტეინების, ნახშირწყლების და ა.შ.) მეტაბოლური დარღვევები და სხვა მრავალი ფაქტორი, რომელთა უმეტესობა სრულად არ არის შესწავლილი და სხვები არ თამაშობენ, როლს ასრულებენ. საერთოდ. ყოველ შემთხვევაში, სისხლძარღვების ათეროსკლეროზი, კორონარული არტერიების სპაზმი, გარდამავალი თრომბოციტების აგრეგატები (თრომბოციტების აგრეგაციები) ამჟამად განიხილება კორონარული არტერიის დაავადების პათოგენეზების ძირითადი ფაქტორი. რა კონკრეტული ფორმები შეიძლება იშემიური გულის დაავადება? ამის შესახებ უფრო დეტალურად ვისაუბრებთ.
არსებობს რამდენიმე ქრონიკული გულის დაავადებების ფორმები. WHO კლასიფიკაციის მიხედვით, CHD- ის პირველი ფორმაა მოულოდნელი კორონარული სიკვდილი (ან პირველადი მიმოქცევაში). სამწუხაროდ, ეს არის საკმაოდ ხშირი მიზეზი გარდაცვალების საკმარისი ახალგაზრდა და აქტიური ადამიანი. განმარტოებით, ეს არის არაძალადობრივი სიკვდილი, რომელიც მოულოდნელად 6 საათის განმავლობაში გამოჩნდა ჯანსაღი ხალხი. ეს განსაზღვრება ასახავს ამ ფორმის არსს.
- ადამიანები, რომლებიც, როგორც ჩანს, არ უჩივიან არაფერს, მოულოდნელად დაეცემა და იღუპებიან. ზოგჯერ ისინი ნამდვილად არ გრძნობენ თავს, მაგრამ ყველაზე ხშირად პირველი ნიშნები შეიძლება ეჭვმიტანილი იყოს, იგრძნო და აუცილებელი (ზოგჯერ ყველაზე მნიშვნელოვანი) ზომები კატასტროფის თავიდან ასაცილებლად. მოგვიანებით, უფრო დეტალურად გავაანალიზებთ.
CHD- ის მეორე ფორმაა მიოკარდიუმის ინფარქტი. პაციენტებში მიოკარდიუმის ინფარქტის შედეგად, გარკვეულ ზონაში გულ-სისხლძარღვთა სისტემის დარღვევების შედეგად, კარდიომიოციტების შემდგომი სიკვდილისა და კარდიომიოციტების ნეკროზის (სიკვდილის) ნაწილის სიკვდილის შემდგომი გულის უჯრედების (კარდიომიოციტების) შეუქცევადი ცვლილებები ვითარდება. გულის შეტევა - თემა არის ძალიან დიდი და რთული, ჩვენ ვიცხოვრებთ ამაზე დეტალურად.
დაავადების სხვა საერთო (და ფართოდ ცნობილი) ფორმაა სტენოკარდია. ეს არის კორონარული არტერიის დაავადების ერთ-ერთი ყველაზე გავრცელებული ფორმა და, სამწუხაროდ, სწორედ ეს დაავადებაა, რაც ყველაზე ხშირად არაადეკვატურად მკურნალობს, მიუხედავად ამ დაავადების მკურნალობის შესახებ. დარღვევები გულისცემის მაჩვენებელი შეიძლება იყოს არა მხოლოდ ათეროსკლეროზი და იშემიური გულის დაავადება. ისინი ასევე გამოწვეულია ანთებითი მიოკარდიუმის დაავადებებით, სისხლში სტრესული ჰორმონების შემცველობის ზრდით და ბევრი სხვა ფაქტორით, მაგრამ IHD- ში, მათი გამოყოფა მიოკარდიუმის იშემიის არსებობის გამო, რაც ამ პრობლემის გადაჭრისას რთულია. რატომ არის ასე, ჩვენ განვიხილავთ შესაბამის საინფორმაციო გამოშვებებს.
სისხლის მიმოქცევის უკმარისობა - კიდევ ერთი დიდი პრობლემა კარდიოლოგიაში. და კიდევ ერთხელ გვაქვს ის ფაქტი, რომ სისხლის მიმოქცევის უკმარისობა (გულის უკმარისობა) არ არის მხოლოდ IHD ფორმა, არამედ სხვა დაავადებების გამოვლინებაც. ხშირია არაადეკვატური მკურნალობა და იმ შემთხვევაში, თუ სტენოკარდიის შემთხვევაში მკურნალობაზე მეტია ინფორმაცია, გულის უკმარისობის მკურნალობის მიდგომები ბოლო პერიოდში მნიშვნელოვნად შეიცვალა და ექიმებს ხშირად ამის შესახებ ინფორმაცია არ აქვთ. მაგრამ ჩვენ დავიწყებთ, ბუნებრივია, უეცრად კორონარული სიკვდილით.
უეცრად კორონარული სიკვდილი
განსხვავებული ავტორების აზრით, უეცარი სიკვდილის ყველა შემთხვევის 70-90% არატრადიციული წარმოშობის სხვადასხვა მიზეზებისგან შედგება. მოულოდნელი კორონარული სიკვდილის მთავარი მიზეზი, რა თქმა უნდა, CHD. VKS მამაკაცებში უფრო ხშირია ვიდრე ქალებში: გარდაცვლილ ქალთა და ქალთა თანაფარდობა 10: 1-ს აღწევს. ეს აღემატება იგივე თანაფარდობას ნებისმიერი სხვა გულის დაავადებაზე. ანუ მამაკაცები ბევრად უფრო სავარაუდოა, ვიდრე ქალები მოულოდნელად იღუპებიან, ვიდრე გულის შეტევით ან სხვა კორონარული კატასტროფით.
VCS- ის უშუალო მიზეზია ხშირად პარკუჭოვანი ფიბრილაცია. ეს არის გულის რითმის არეულობა, რომელშიც გული არ არის შემცირებული, მაგრამ შეუთავსებელი ქაოტური კონტრაქტები ინდივიდუალური გულის ბოჭკოებისა და ბოჭკოვანი ჯგუფების მოხდეს და გულისცემის მიღწევა წუთში 300-600 შეკუმშვა. ნათელია, რომ ასეთი სახელმწიფო სრულიად არაეფექტურია სისხლის მიმოქცევის ადეკვატურობის თვალსაზრისით და არ არის სიცოცხლის შეთავსება.
უეცარი სიკვდილის სხვა მიზეზები ასისტოლია (მაგ. გულის დაპატიმრება, გულის შეკუმშვის არარსებობა) და ელექტრო-მექანიკური დისოციაცია. უეცარი სიკვდილიანობის რისკი. ერთ-ერთი მთავარი რისკის ფაქტორი კვლავ მოწევას წარმოადგენს. 50 წლის ასაკში მოულოდნელად გარდაცვლილთა ჯგუფში არ იყო ერთი არამწეველი, მათგან 95% შებოლილი იყო. მოწევის მექანიზმი რთული და კომპლექსურია. განსაკუთრებით რისკი იზრდება მათთვის, ვინც იწყებს მოწევა 20 წლამდე და ქალებისათვის. კიდევ ერთი მნიშვნელოვანი რისკფაქტორია გულის მარცხენა პარკუჭის ზრდა (ჰიპერტროფია). ეს მდგომარეობა ხდება, როდესაც გაზრდილი ზეწოლა, overweight ადამიანი, ზოგიერთი გულის დეფექტების. მექანიზმი ძირითადად დაკავშირებულია გაფართოებული გულის ელექტრული პროცესების გაზრდის არასტაბილურობასთან, ისევე როგორც ის ფაქტი, რომ კუნთის ბოჭკოების რაოდენობის ზრდა არ თან ახლავს კორონარული ჭურვების პროპორციულ ზრდას და შესაბამისად გულის კუნთებში სისხლის ნაკადის შედარებით არაადეკვატური ხდება. კუნთების მასარომ იგი (სისხლძარღვში) უნდა მიეწოდოს სისხლი და ჟანგბადი.
გარდა ამისა, VCS- ის რისკის ფაქტორი ასევე გულისა და გულის კუნთის დისფუნქციის ნიშნებია. ეს პირობები დიაგნოზირებულია ECG- ის, ეხოკებით, რადიოგრაფიულად, მიოკარდიუმის სკინტიგრაფიის, იზოტოპური პარკუჭოვანი და გულის შესწავლის სხვა მეთოდების გამოყენებით. უნდა აღინიშნოს, რომ ყველა ეს კვლევა არ იცვლება და არ გააუქმებს სამედიცინო გამოკვლევას და დაკითხვას, მაგრამ ობიექტურად შეაფასოს ცვლილებების სიმძიმე და განსაზღვროს დაავადების პროგნოზი. მნიშვნელოვანი რისკ-ფაქტორები მნიშვნელოვანი არტერიული ჰიპერტენზიაა, განსაკუთრებით კრიზისი, მამრობითი სქესის (ჩვენ უკვე ვისაუბრეთ ამის შესახებ) და სტრესი, განსაკუთრებით იმ ფონზე, რომ გაიზარდა ავტონომიური ნერვული სისტემის სიმპათიური განყოფილება.
ასევე არსებობს ეკგ-ს მოულოდნელი სიკვდილის რისკის ნიშნები. ადრე მათ დიდი მნიშვნელობა ჰქონდათ, განსაკუთრებით პარკუჭების ნაადრევი პროგნოზირების ღირებულება. სპეციალური კლასიფიკაცია შემუშავდა ლაუნასა და თანაავტორობით, რომლითაც ცდილობდნენ შეაფასონ სიცოცხლისათვის საშიში კარდიული არითმიების რისკი. ამჟამად ექიმები იმდენად კატეგორიულად არიან განწყობილნი, რომ არითმიების რისკსა და პროგნოზზე ბევრმა შეხედულებამ ამჟამად შესწორება და შესწორება განიცადა, მაგრამ კონკრეტული ნიშნები ჯერ კიდევ არ დაკარგა. კლინიკურ სურათთან კომბინაციაში ECG ძალიან მნიშვნელოვანი მექანიზმია უეცარი კორონარული სიკვდილის რისკის განსაზღვრისას.
ყველაზე მნიშვნელოვანი და სახიფათო თვალსაზრისით პროგნოზული ახლა განიხილება დისფუნქცია მარცხენა პარკუჭის ზომიერი და მძიმე (რომელიც დოკუმენტურად Echo CS და იზოტოპური კვლევები), ასევე იგრძნობა კორონარული შევიწროება საკმარისად დიდი რაოდენობით კორონარული არტერიების. გარდა ამისა, ასეთ პაციენტს აქვს გულის რითმის დარღვევა, ასეთი პაციენტი უნდა ჩაითვალოს მოულოდნელ სიკვდილზე და მოპყრობის თავიდან აცილების მიზნით შეტევითი პროგრამა უნდა ჩატარდეს.
უეცარი სიკვდილის ჰარბინგები
ეს საკმაოდ რთული საკითხია. სამწუხაროდ, გარდაცვლილის უმეტესი პროცენტი მოულოდნელად არ ჰქონდა წინასწარი ნიშნები, რაც შეიძლება მიუთითებდეს ამგვარი განვითარების შესახებ. თუმცა, იმის გათვალისწინებით, რომ მოულოდნელმა სიკვდილმა იშვიათად ვითარდება ადამიანები, რომლებსაც არ აქვთ კორონარული პათოლოგია, ჩვენ შეგვიძლია გარკვეულწილად გავზარდოთ ისინი, ვინც შეიარაღებული ძალების მიერ საფრთხეს უქმნის ჯანმრთელობას.
1) სპეციალური ჯგუფი შედგება პირებისგან მიოკარდიუმის ინფარქტი. ყველაზე ხშირად ეს ხალხია, ვისაც შეიარაღებული ძალების წინამორბედი ჰყავს. მათ შეუძლიათ იგრძნონ დაღლილობა, გაზრდილი შეგრძნება, დაქვეითება და ზეწოლა სნეულში, სიმძიმის მხრებზე. მინდა დაუყოვნებლივ ვთქვა, რომ არ არის ყველა განცდა, ანუ დაღლილობა ასეთი განვითარებისთვის ხელის შეშლა, არ უნდა გვეშინოდეს ყველა ასეთი კეთილდღეობის გაუარესება. სიფრთხილე უნდა იყოს პირველ რიგში იმ სიმპტომების შესახებ, რომლებიც არ არის დაკავშირებული რაიმე გასაგები მიზეზით და იმ პირებში, რომლებსაც აქვთ გამოხატული დარღვეული კორონარული მიმოქცევა (აქედან გამომდინარე, კორონარული ანგიოგრაფიის მნიშვნელოვანი როლი დაავადების პროგნოზის განსაზღვრისას).
გარდა ამისა, მომაკვდინებელი სიკვდილის რისკი მნიშვნელოვნად გაიზარდა მწეველთა და ადამიანების მნიშვნელოვანი სტრესი. მდგომარეობა ძალიან მნიშვნელოვანია მდგომარეობის ადეკვატური შეფასებისათვის. ასეთ ქვეყნებში (უწოდებენ არასტაბილურ სტენოკარდიას), უცნაურად საკმარისია, ხშირად არ მოჰყვება მოულოდნელი სიკვდილი, მაგრამ ისინი ყოველთვის ითხოვენ ყურადღებას ორივე პაციენტისა და ექიმისგან, რადგან მათ შეუძლიათ განმეორდეს გულის შეტევები შენ ძალიან უსიამოვნო.
გამოვლინდა, რომ ამ ჯგუფში პაციენტების თითქმის ნახევარი, სიკვდილის დღეს, ჰქონდა მსგავსი სიმპტომები, საშუალოდ, მკაცრი განვითარებამდე 3.5 საათით ადრე. ასეთ პაციენტებს დროული ინიცირებული თერაპიით ხსნის შანსი, ასე რომ თქვენ უნდა იყოთ ძალიან ფრთხილად მათი ჯანმრთელობის შესახებ. სამწუხაროდ, ხშირად შეიარაღებული ძალების წინამორბედები საკმარისზე მეტია, მაგრამ არავითარი ზომები არ არის მიღებული. ცოტა მოგვიანებით განვიხილავთ იმას, თუ რა სახის ზომები უნდა იქნას მიღებული ასეთ შემთხვევებში.
2. პირთა მეორე ჯგუფი, განსაკუთრებით კი, მოულოდნელი სიკვდილით დაემუქრა ის, ვინც იდენტიფიცირებულია. იშემიური ეკგ ცვლილებები (ან მიოკარდიუმის იშემია სხვა საშუალებით გამოვლენილია), მაგრამ არ არის ტკივილი ან სხვა სიმპტომები. ყველაზე ხშირად მათ აქვთ მარცხენა პარკუჭის წინა კედელი. ამ პაციენტებს სიცოცხლისათვის საშიში არითმიების გამო უეცარი სიკვდილის მაღალი რისკი აქვთ. მდგომარეობა განსაკუთრებით გამწვავდა იმით, რომ ასეთ პაციენტებს ხშირად არ იცნობენ ასეთი დაავადების არსებობის შესახებ და არ მიიღებენ სათანადო ზომებს და, თუ მათი მდგომარეობა იციან, შედარებით ნორმალური კეთილდღეობის გამო, ისინი არ იციან დაავადების პრევენციასა და მკურნალობას.
3. ეს ჯგუფი მოიცავს პირებს მწვავე მიოკარდიუმის დაზიანება არ შეიძლება განისაზღვროს. მათი უმრავლესობა არ ჰყავს წინამორბედები და მათი მზის ალბათობა შეუძლებელია. სამწუხაროდ, ასეთი სიტუაციები არსებობს. დახმარება შეიძლება მხოლოდ საგანგებო სამედიცინო ღონისძიებები. ჩვენს ქვეყანაში ასეთ პაციენტთა ზრუნვა განვითარებული ქვეყნების მიღმა ათი წლის განმავლობაში კარგავს, სადაც პირველია სამედიცინო დახმარება გარდა სამედიცინო პერსონალისა, მოქალაქეები და პარადიგმული ბრიგადები (პოლიცია, მეხანძრეები), რომლებიც ფლობენ რეანიმაციულ უნარებს ჩვენს ქვეყანაში სერტიფიცირებული სამედიცინო მუშაკების უმრავლესობისათვის მიუწვდომელ ადგილზე.
უეცარი სიკვდილის პრევენციის მეთოდები.
მზის პრევენციის ძირითადი პრინციპი, ჩემი აზრით, არის პაციენტის მდგომარეობის შესახებ. თუ ადამიანები ავადმყოფობისგან უსიამოვნო გართულებების შესაძლებლობას იცნობენ, ისინი უფრო ყურადღებიანი არიან ჯანდაცვის ცვლილებებზე, უფრო აქტიურად იღებენ მედიკამენტებს, ისინი უფრო ყურადღებიანი არიან ექიმების რეკომენდაციით. ამ სიტუაციებში ექიმების ძალისხმევა მიზნად ისახავს პირველ რიგში გულის ფენომენების სტაბილიზაციას.
ამ მიზნებისთვის გამოიყენება დისკომგრამების რეგულარული მიღება (ასპირინი, ზურგი, პარიმიდინი), ანტიოქსიდანტები, პრეპარატი. ფართოდ გამოიყენება ბეტა-ბლოკატორების გამოყენება (ოზზიდანი, ვიკენნი, ატენოლოლი და სხვ.). ითვლება, რომ ბეტა-ბლოკატორები უფრო ეფექტური აღმოჩნდებიან უეცარი სიკვდილის თავიდან ასაცილებლად რითმის დარღვევების გამო, ვიდრე რეალური ანტიარითმული პრეპარატები. გარდა ამისა, მწვავე კორონარული არტერიის დაავადების მკურნალობა თავისთავად მზის პრევენციული ღონისძიებაა.
ნამდვილი ანტიარითმიული თერაპიის დანიშვნა მოითხოვს გააზრებულ მიდგომას. ეს არის ცალკე თემა, ნებისმიერ შემთხვევაში, ექიმმა ყოველთვის უნდა გადაწყვიტოს ანტიარითმიული თერაპიის დაწყება და ნარკოტიკების შერჩევა. გარდა ამისა, პაციენტმა უნდა გაითვალისწინოს მთელი რიგი ქულა მის ქცევასთან დაკავშირებით სხვადასხვა კრიტიკულ სიტუაციებში.
მოულოდნელი სიკვდილის მაღალი რისკის ქვეშ მყოფ პაციენტებს უნდა ჰქონდეთ თავიდან ასაცილებლად სიტუაციები, რომლებიც განაპირობებენ სისხლძარღვთა სისტემაზე დატვირთულ დატვირთვას. ინდივიდუალური ფიზიკური აღზრდა და სპორტი მკაცრად აკრძალულია (მიუხედავად იმისა, რომ გარკვეული საავტომობილო ტვირთები მათთვის სასიცოცხლოდ მნიშვნელოვანია). ასეთ ადამიანებს ფიზიკური თერაპიის ექიმის მუდმივი ზედამხედველობა სჭირდებათ, ხოლო ექიმს მხოლოდ ფიზიკური აქტივობის ინტენსივობის და ბუნების შეცვლა შეუძლია.
მოწევა აკრძალულია, განსაკუთრებით შემდეგ (ან დროს) ფიზიკური exertion ან სტრესი. არ არის რეკომენდირებული მანქანაზე დიდი ხნის მანძილზე, რაც დიდი ხნის განმავლობაში უნდა იყოს პერსონალური ოთახი, თუ ეს შესაძლებელია, თავიდან აცილება თვითმფრინავით გრძელი ფრენა. თუ ადამიანი აცნობიერებს, რომ მისი რეაქცია არ არის საკმარისი, გადაჭარბებული, გადაჭარბებული, აზრი აქვს ფსიქოლოგთან კონსულტაციებისა და სტრესული სტიმულების რეაგირების ადექვატური გზით. დიდი რაოდენობით ცხიმის, "მძიმე" საჭმლის მომატებული ან ერთჯერადი გამოყენება არ არის ნებადართული.
როგორც ხედავთ, რჩევები მარტივი და ცხადია, მაგრამ მიუხედავად ამისა, ისინი ძალიან ეფექტურია და ამიტომ არ უნდა განიხილონ ეს ყველაფერი პირადი თავისუფლების ხელყოფისაგან, რადგან თქვენი ჩვევებისა და საჭიროებების შედარებით მცირე შეგნებული შეზღუდვა შეიძლება გაგრძელდეს თქვენი ცხოვრების წლების განმავლობაში და შეინარჩუნოთ ჯანმრთელობა. .
მიოკარდიუმის ინფარქტი.
მიოკარდიუმის ინფარქტი არის სერიოზული დაავადება, რომელიც ხასიათდება საკონტრაქტო მიოკარდიუმის უჯრედების ნაწილის გარდაცვალების შედეგად, მკვდარი (ნეკროზული) უჯრედების შემდგომი ჩანაცვლებითი შემაერთებელი ქსოვილის მეშვეობით (ანუ პოსტ-ინფარქტის ნაწილის ჩამოყალიბება). უჯრედების სიკვდილი (ნეკროზი) ხდება მიოკარდიუმის იშემიის გაგრძელების და უჯრედების შეუქცევადი ცვლილების განვითარება მათი მეტაბოლიზმის დარღვევის გამო.
ყველაზე გავრცელებული კლასიფიკაცია ინფარქტი გულისხმობს შერჩევის მსხვილი და melkoochagovogo ინფარქტი (ზომა კეროვანი დაზიანების), სხვადასხვა embodiments ლოკალიზაციის ნეკროზული მიოკარდიუმის ინფარქტის აქცენტი (როგორც წესი, ამბობენ - ლოკალიზაციის მიოკარდიუმის ინფარქტი), ისევე როგორც მწვავე, ქვემწვავე პერიოდში და ნაწიბურების პერიოდში (დრო და ეტაპები ნაკადი) . გარდა ამისა, არსებობს კიდევ რამდენიმე კრიტერიუმი, რომელიც ასევე გვასწავლის გულის შეტევის სხვადასხვა ფორმების გამოყოფის საკითხს, მაგრამ ამ საკითხს უფრო ახლოს მივიყვანთ, როგორც დისკუსია. ამავდროულად, ჩვენ უნდა განვსაზღვროთ მიოკარდიუმის ინფარქტის შემთხვევებისა და მიმდინარეობის ზოგადი ნიმუში.
გულის შეტევა - დაავადების ყოველთვის მწვავე და დადგმული, თუ არა ეს საკითხი მიოკარდიუმის ინფარქტის, ფილტვის ინფარქტის ან თირკმლის ინფარქტი. მიოკარდიუმის ინფარქტის მიმართ (MI) დაკავშირებით შეიძლება აღინიშნოს, რომ პირველ დღეს, ინფარქტის ზონა გარედან (თუ ჩვენ გვექნება შესაძლებლობა გულისკენ შევხედოთ) არ არის განსხვავებული მიოკარდიუმის ჯანსაღი სექციებიდან. ინფარქტის ზონა ამ დროისათვის მოზაიკაა ბუნებაში, ანუ, მკვდარ უჯრედებში ასევე ნაწილობრივ ან მთლიანად ფუნქციური მიოციტებიც (გულის უჯრედები). მეორე დღეს, ზონაში თანდათანობით განისაზღვრება ჯანსაღი ქსოვილისაგან და მათ შორის ფორმის ინფარქტის ზონა.
ხშირად, პერიო-ინფარქტის ზონაში გამოირჩევა კეროვანი დისტროფიის ზონა, ნეკროზული ზონის საზღვრები და შექცევადი იშემიის ზონა, მიოკარდიუმის უჯრედთან მიმდებარე. კეროვანი დისტროფიის ზონაში, ყველა სტრუქტურულ და ფუნქციონალურ ცვლილებას უმეტეს შემთხვევაში აღდგენა (ნაწილობრივ ან მთლიანად). შექცევადი იშემიის ზონაში ცვლილებები შეიძლება მთლიანად შექცევადია. ინფარქტის ზონის დელიმიტაციის შემდეგ, დაკარგული მიოციტების თანდათანობითი დარღვევა და დაშლა, შემაერთებელი ქსოვილების ელემენტები, სისხლძარღვები, ნერვული დაბოლოებები. ნეკროზის ცენტრის პერიფერიაზე 10 დღეზე მეტია მიოკარდიუმის ინფარქტის მქონე პაციენტებში, უკვე არსებობს ახალგაზრდა გრანულაციის ქსელი, საიდანაც შემაერთებელი ქსოვილი გააგრძელებს ფორმას, ატარებს ნაწიბურს.
ცვლილება პროცესები პერიფერიიდან ცენტრში, ისე ძირითადი ცენტრში გარკვეული დრო კვლავ იყოს ჯიბეებში შერბილებას, და ეს საიტი, რომელსაც შეუძლია გაჭიმვა შექმნას გულის ანევრიზმა და რღვევის დროს მთლიანი შეუსრულებლობის რეჟიმის საავტომობილო ან სხვა დარღვევები. ნეკროზის ადგილზე მწვავე ნაწიბუროვანი ქსოვილის საბოლოოდ ჩამოყალიბდა დაახლოებით 3-4 თვე და შემდეგ. მცირე ყურის მიოკარდიუმის ინფარქტის შემთხვევაში, ნაწიბური შეიძლება შეიქმნას უფრო მეტი ვიდრე ადრეული ვადები. ნაწიბურების რაოდენობა დამოკიდებულია არა მხოლოდ ნეკროზის ფოკუსზე, არამედ ზოგადად მიოკარდიუმის კორონარული მიმოქცევის მდგომარეობასა და განსაკუთრებით პერი-ინფარქტურ ადგილებში.
გარდა ამისა, მნიშვნელოვანია პაციენტის ასაკი, არტერიული წნევის დონე, საავტომობილო რეჟიმი, მეტაბოლური პროცესების მდგომარეობა, პაციენტის სრული ამინომჟავებისა და ვიტამინების ხელმისაწვდომობა. მკურნალობის ადეკვატურობა, კომორადებების არსებობა. ყოველივე ეს განსაზღვრავს რეგენერაციული პროცესების ინტენსივობას სხეულში ზოგადად და მიოკარდიუმში.
რატომ განვმარტეთ ანატომიური (უფრო სწორად, უფრო სწორად რომ ვთქვათ, მორფოლოგიური) მიოკარდიუმის ინფარქტის დროს გულის კუნთში ცვლილებები? ფაქტია, რომ მინდა გითხრათ, თუ რა ხდება გულში პირველ რიგში იმისთვის, რაც გესმით - გულის შეტევა აქვს საკუთარი საკმაოდ მკაფიო ფაზა, ეტაპობრივი სტრუქტურა.
შეუძლებელია ნებისმიერ ეტაპზე გადაიზარდოს, თქვენ შეძლებთ მხოლოდ დროის შემცირებას. ამიტომაც, გულის შეტევით, საჭიროა, პირველ რიგში, საკმარისად ხანგრძლივი თერაპიის გასაკეთებლად და მეორეც, ნათლად გვესმოდეს, რომ ფაქტორები, რომლებიც ერთ მომენტში არ არის მნიშვნელოვანი, სხვა პერიოდში შეუძლია ფატალური როლი განვითარდეს დაავადების განვითარებაში.
მაგალითად, თუნდაც შედარებით მცირე დატვირთვის დროს ფორმირების პირველადი ნაწიბუროვანი (გარკვეულ პირობებში, რა თქმა უნდა), შეიძლება გამოიწვიოს გულის ანევრიზმა (protrusion პარკუჭის კედლის შექმნისათვის სახის ტომარა), და ერთი თვის შემდეგ იგივე დატვირთვა არის სასარგებლო და კიდევ აუცილებელია გააძლიეროს გულის კუნთების და ფორმირების უფრო გრძელვადიანი ნაწიბუროვანი. მაგრამ მოდით გაგრძელდეს საუბარი გულის შეტევით. ახლა მოდით ვისაუბროთ იმაზე, თუ რამდენად მწვავე მსხვილი ფოკალური (ანუ ყველაზე ტიპიური) მიოკარდიუმის ინფარქტი გამოიხატება.
მიოკარდიუმის ინფარქტის კლინიკური სურათი.
მიოკარდიუმის ინფარქტის ყველაზე დამახასიათებელი სიმპტომია ტკივილი. ტკივილები ტიპიური შემთხვევები ლოკალიზებულია მარცხენა მხარეს მკერდზე, უკან sternum, ზოგჯერ ზედა მუცლის ან scapula. კლასიკური შემთხვევაში ითვლება მძიმე ტკივილი გულმკერდის არეში, გრძელდება 30 წუთი, არ ამოიღონ ნიტროგლიცერინის (არ ნიტრატები, ზოგჯერ, სამწუხაროდ, პოპულარული სახელმძღვანელო პრინციპებს გვხვდება აღწერილობა მიოკარდიუმის კლინიკებში, სადაც მითითებულია, რომ ტკივილი "არ შეიძლება ამოღებულ მიერ ნიტრატები." კონცეფცია ნიტრატები შევა და nitropreparatov ხანგრძლივი მოქმედებით, როგორიცაა მყარი ან ნიტრიგური, ასე რომ ასეთი აღწერა შეიძლება მხოლოდ შეცდომაში შეიყვანოს ადამიანი.ეს არის მხოლოდ ძალიან სწრაფი მოქმედების შესახებ ნარტროგლიცერინი.
მაშასადამე, ნიტროგორცინი, რომელიც გამოიყენება ენით, როგორიცაა ნიტროგლიცერინი, არ არის სწრაფი საკმარისი, თუმცა ის შეიძლება გამოყენებულ იქნას, თუ არ გაქვთ ნიტროგლიცერინი ხელით). თუმცა ასეთი ტიპიური სურათი ყოველთვის შორს არის და არა ყველა ტკივილის შემთხვევაში, მიოკარდიუმის ინფარქტის განვითარება. ზოგჯერ, ნაცვლად ტკივილი, არსებობს წვის შეგრძნება, საშუალო ზეწოლა, შეკუმშვის უკან sternum, მკერდზე.
ხშირად ტალღების ნაკადები ტალღებში, დიდი ხნის განმავლობაში, ზოგჯერ შესუსტდება, თუნდაც შეჩერება, შემდეგ კვლავ იზრდება. ხშირად ტკივილს არ გააჩნია მკაფიო საზღვრები და გავრცელებული, ფართოდ გავრცელებული. ითვლება, რომ ტკივილი გულის შეტევით არ უნდა იყოს დაკავშირებული სუნთქვის აქტით. თუმცა, ეს ყოველთვის არ არის საქმე და, სამწუხაროდ, ხშირია მიოკარდიუმის ინფარქტის გვიან დიაგნოზი, რადგან ექიმები არ უკავშირებენ გულის დაავადებას. ეს უფრო სამწუხაროა, რომ მსგავსი სიმპტომები, როგორც წესი, ფართო და ღრმა მიოკარდიუმის ინფარქტს წარმოადგენენ და პლევრის რეაქტიული გაღიზიანების გამო.
ტკივილის გარდა, მიოკარდიუმის ინფარქტი ხასიათდება სხვა სიმპტომებით, როგორიცაა სისხლის წნევის შემცირება (ზოგიერთ შემთხვევაში მიოკარდიუმის ინფარქტი შეიძლება განვითარდეს მომატებული წნევით, განსაკუთრებით ჰიპერტენზიულ ახალგაზრდებში, მაგრამ ეს ნაკლებად საერთოა და ამ შემთხვევაში საათი და დრო).
არტერიული წნევის შემცირება დამოკიდებულია გულის შეკუმშვის შემცირებაზე, როდესაც ინფარქტის ზონაში მიოკარდიური მიდამოების დაკარგვა კარგავს შესაძლებლობას, შეწყვიტოს მუშაობა და შეწყვიტოს მუშაობა. აქედან ნათელია, რომ უფრო დიდი ინფარქტის ზონაში, უფრო გამოხატული იქნება გულის შეკუმშვის შემცირება და უფრო მეტი იქნება სისხლის წნევის შემცირება.
ასეთი საშინელი გართულება მიოკარდიუმის ინფარქტის, როგორც კარდიოგენური შოკი ვითარდება მხოლოდ ძალიან დიდი და ღრმა გულის შეტევებით, როდესაც სამუშაო მიოკარდიუმის 40% -მდე ან მეტი შეკუმშვა ხდება. მიოკარდიუმის ინფარქტის მქონე პაციენტში სისხლის წნევის ქვედა დონე, უფრო სერიოზული დაავადების პროგნოზი. პარალელურად სისხლის წნევის დაქვეითება ასევე შეიძლება განვითარდეს რიტმი და ტაქიკარდიის ზრდა. კვლავ არ ხდება რეზერვაცია, ტაქიკარდია ყოველთვის არ ხდება და ეს არ არის ყოველთვის არახელსაყრელი ნიშანი, მაგრამ, მიუხედავად ამისა, პაციენტებში არითმიის რისკი რიტმის ზრდის გარეშე მნიშვნელოვნად მაღალია, ვიდრე ის, ვინც ზომიერი ტაქიკარდიის განვითარებას უწყობს ხელს.
ხშირია პაციენტები განვითარებისა და ავტონომიური დარღვევები: კუნთების ტრემორი, გულისრევა, ღებინება, შარდის დარღვევები, ცივი ოფლი, სუნთქვის ხარვეზი. პაციენტს აქვს სიკვდილის შიში, გამოხატული შფოთვა, შფოთვა, ხანდახან ფსიქიკური აშლილობაც კი განვითარდება. ეს ცვლილებები შეიძლება დამოკიდებული ზომა დაზიანებები (გამო ნეკროზი hypercatecholaminemia ადეკვატური ზომა, ანუ სისხლში განდევნის ჰორმონების - .. Adrenaline და სხვა) ან ნაკლები, არ აცვიათ პირდაპირ კავშირშია ზომა ნეკროზი.
ნებისმიერ შემთხვევაში, არ უნდა ყურადღება მიაქციოთ ავტონომიურ-ფსიქოლოგიურ ცვლილებებს გულის შეტევის სიმძიმის შეფასებისას (თუმცა, რა თქმა უნდა, პაციენტის მდგომარეობის სიმძიმე პირდაპირ დამოკიდებულია ამ ფენომენის სიმძიმეზე). გარდა ამისა, არსებობს რამდენიმე სხვადასხვა ფსიქოლოგიური რეაქცია ადამიანის მიოკარდიუმის ინფარქტის მიმართ. ეს ნიშნავს, რომ არა მხოლოდ პირველი რეაქცია შიშის სახით, გაურკვევლობა წარმატებული შედეგის შესახებ და ა.შ. არამედ შემდგომი ცვლილებები ფსიქიკაზე, რომელიც პირდაპირ უკავშირდება დაავადების განვითარებას და მისი მდგომარეობის შესახებ ცნობიერების ამაღლებას.
აქ არის ბევრი განსხვავებული ნიუანსი, მაგრამ თქვენ უნდა იცოდეთ, რომ არსებობს ნორმალური (ადეკვატური) ფსიქოლოგიური რეაქციები და დაავადების პათოლოგიური (ნევროლოგიური) ფსიქოლოგიური რეაქციები.
ჩვეულებრივი ფსიქოლოგიური რეაქციები არსებობს გულის შეტევის სამი ტიპი: შემცირებული ფსიქოლოგიური რეაქცია (ანოპოზიციის - უარყოფის ელემენტებით), ზომიერი რეაქცია და გაზრდილი ფსიქოლოგიური რეაქცია.
ერთად შემცირებული რეაქცია არსებობს მდგომარეობის არასაკმარისად კრიტიკული შეფასება, ოდნავ მომატებული განწყობა არ შეესაბამება სიტუაციას, მაგრამ პაციენტის ქცევა არ არის შეფერხებული, არ არსებობს ფსიქოპათოლოგიური სიმპტომები, არ არსებობს უარის თქმა, ამიტომ ასეთი რეაქცია შეიძლება ჩაითვალოს ადექვატური და ნორმალური. ამ ტიპის "დაავადების უარყოფა" შეიძლება იყოს დაავადების პირის ფსიქოლოგიური რეაქცია, მაგრამ ასეთ პაციენტებს ექიმს კარგი ფსიქოლოგიური მუშაობა სჭირდებათ. ისინი, როგორც წესი, აფასებენ თავიანთ მდგომარეობას, რამაც შეიძლება გამოიწვიოს რეჟიმის და სამედიცინო რეცეპტების დარღვევის დარღვევა.
გაიზარდა ფსიქოლოგიური პასუხი ასევე არ არის ფსიქოპათოლოგიური ქცევის დარღვევები და ასევე განიხილება დაავადების ნორმალური (თუმცა გადაჭარბებული) რეაქცია. ამ რეაქციით, განწყობა ფონზე, პირიქით, მცირდება, პაციენტებს პესიმისტურად განიხილავენ აღდგენისა და შემდგომი ბედით. ასეთი პაციენტები ხშირად საეჭვოა, ყურადღებით აკვირდებიან მდგომარეობას, შეშფოთებულნი არიან დროული მედიკამენტებით და რეკომენდაციებთან შესაბამისობაში.
ხშირად ისინი დაინტერესებულნი არიან ხალხური და არატრადიციული მეთოდების მკურნალობაზე (მე შეგახსენებთ, რომ ეს არ არის მხოლოდ მწვავე რეაქცია გულის შეტევით, არამედ საკმარისად ხანგრძლივი რეაქციით, რომელიც ქმნის მსგავს გულის კატასტროფას). საჭიროა ყურადღებით და კეთილსინდისიერად იმუშაოს ასეთ პაციენტებთან, რათა შექმნან მათი ჯანმრთელობის (და მათი დაავადების) მიმართ მათი ნორმალური, ადექვატური დამოკიდებულება, მათთვის აღდგენისთვის, დადებითი დამოკიდებულება შექმნან და თავიდან აიცილონ ასეთი პაციენტები არაკეთილსინდისიერი "healers "გარდა კარდიოლოგებისა, ასეთ დაავადებებზე ძალიან დიდი პასუხისმგებლობა ექცევა ექიმს და გაუნათლებელს, უპასუხისმგებლო მკურნალობა მიუღებელია აქ.
ერთად საშუალო ფსიქოლოგიური რეაქცია პაციენტის დამოკიდებულება ჯანმრთელობასთან არის საკმაოდ შეგნებული, ის ადეკვატურად აფასებს თავის მდგომარეობას, მკურნალობის სწორად მკურნალობას. ისინი იციან სიტუაციის სერიოზულობას, მაგრამ არ დაემსგავსება სასოწარკვეთასა და დეპრესიაში. სამწუხაროდ, ასეთი რეაქცია არ არის ისეთი საერთო, როგორიც ჩვენ გვსურს, რადგან დაავადება ძალიან სერიოზულია და ერთი სიტყვა "გულის შეტევა" უკვე ქმნის შესაბამის ასოციაციებს ხალხში.
პათოლოგიური რეაქციები მიოკარდიუმის ინფარქტის მიმართ. როგორც წესი, boil ქვემოთ ხუთი სახის:
1) კარდიოფობიური რეაქცია. პაციენტები შიშობენ "გულისთვის", გულის შეტევით შიში, გულის შეტევით მოულოდნელი სიკვდილი. მინიმალური ფიზიკური აქტივობის შიშიც არსებობს. მოულოდნელად შიშები გამოჩნდება (ან მკვეთრად გაიზრდება), ხშირად მათ თან ახლდებიან ვეგეტატიური გამონათქვამები - სხეულში, ოფლიანობა, სისუსტე, გულის ფრიალი. ასეთი რეაქციის ფუნქცია ისაა, რომ ისინი ძალიან ცუდად ემორჩილებიან რაციონალურ რწმენასა და ახსნა-განმარტებას. როგორც წესი, აუცილებელია პაციენტის, გრძელვადიანი ფსიქოთერაპიული მუშაობის დროს ნარკოლოგიური თერაპიის დროს.
2) დეპრესიული რეაქცია. დეპრესიული, დეპრესიული განწყობა, აპათია, იმედგაცრუება, პესიმიზმი, თავიანთი აღდგენისადმი ურწმუნოება, ტენდენცია, დაინახონ ყველაფერი ბნელი ფერები. ასეთი რეაქცია იშვიათია, მაგრამ შეიძლება მიაღწიოს საკმაოდ გამოხატულ ხარისხს და შემდეგ აუცილებელია ფსიქიატრის გადაუდებელი კონსულტაცია, ვინაიდან ამ ფსიქიატრიულმა ფიქრებმა შეიძლება გამოიწვიოს. შფოთვა შეიძლება დაემატოს ამ ფონზე (დეპრესიული რეაქციის ვარიანტი არის შფოთვა-დეპრესიული) საქმეში დატოვებული შემთხვევებისთვის, საოჯახო კეთილდღეობისთვის, დაავადების შედეგისთვის და შემდეგ შიდა დაძაბულობა, გაღიზიანება, შფოთვა და ძილი შეწუხებულია ფსიქიატრიულ მდგომარეობაში.
ასეთ პაციენტებს ხშირად აბრკოლებს მათი ნათესავები და სამედიცინო პერსონალი მათი უსასრულო შეკითხვათა და საზარელებით, მაგრამ არავის მსგავსად, საჭიროა ფრთხილად, მზრუნველი და პაციენტის დამოკიდებულება. ხანდახან ექიმების არასწორი ქცევა ერთდროულად, ანუ სხვა პაციენტებში დეპრესიული რეაქციების განვითარების პროვოცირება.
3) ჰიპოქოზური რეაქცია. ცალკეული მდგომარეობის სიმძიმის, დაუსაბუთებელი შეშფოთების, საჩივრების ფართო სპექტრის, საჩივრების რაოდენობასა და ობიექტური ცვლილებების უმნიშვნელო განსხვავებას შორის, ერთი შეგრძნებებისადმი გადაჭარბებული ფიქსაცია. ჰიპოქენდრიის ელემენტები შეიძლება შეინიშნოს იმ ადამიანთა საკმაოდ დიდი რაოდენობით, რომლებსაც აქვთ გულის შეტევა, მაგრამ ეს არ აღწევს კლინიკურ სტადიის ხარისხს შედარებით ხშირად.
4) ისტერიული რეაქცია. პაციენტისთვის დამახასიათებელია ეკოცენტრიზმი, დემონსტრაცია. ემოციური lability (მობილურობა), სურვილი მიიპყრო სხვები, რათა გამოიწვიოს სიმპათია. აღინიშნება მცენარეული დარღვევები, განსაკუთრებით "საზოგადოებაში". განსაკუთრებით ისტერიული პიროვნებები შეიძლება განვითარდეს გამოხატული ნევროლოგიური დარღვევები, მათ შორის "ისტერიული დამბლა", დამახასიათებელი დამახასიათებელი ნევროლოგიური სიმპტომების განვითარებით. მართალია, ადამიანებს შორის, რომლებსაც აქვთ გულის შეტევა, გამოხატული ისტერიული რეაქცია ძალიან იშვიათია.
5) ანოპოზიციური რეაქცია. მკურნალობის რეკომენდაციების დარღვევით დაავადების გაუქმება და რეჟიმის უხეში დარღვევები. მიუხედავად იმისა, რომ ასეთ პაციენტებთან შეხვედრა იშვიათად აღინიშნება სტატისტიკურად, პათოლოგიური რეაქციების ყოველი მეათედი შემთხვევა გულის შეტევით, მათი დაავადების უარყოფაა. ყოველთვის ძალიან რთულია ასეთი პაციენტების მუშაობა, დიდი როლი ენიჭება პაციენტის გარემოსა და მის ოჯახს.
ამრიგად, შეისწავლა ძირითადი ნორმალური და პათოლოგიური რეაქციები მწვავე მიოკარდიუმის ინფარქტისთვის. ეს რეაქციები უშუალოდ მიოკარდიუმის ინფარქტის მწვავე პერიოდში ვითარდება, ისევე როგორც პაციენტის საავადმყოფოში ყოფნისას. მას შემდეგ, რაც პაციენტი საავადმყოფოდან დაიშალა და სახლში იღებს, პაციენტის გარშემო არსებული ფსიქოლოგიური მდგომარეობა, პაციენტის ფსიქოლოგიური მდგომარეობა, ცვლილებები. მიოკარდიუმის ინფარქტის ფსიქოლოგიური რეაქციის მეორე ეტაპი იწყება.
თუ სტატიების პერიოდში. პაციენტი უნდა მოერგოს უშუალოდ იმ ფაქტს, რომ მას აქვს სერიოზული ავადმყოფობა, საკმაოდ არასასურველი პროგნოზი და ქრონიკული კურსი, რის შემდეგაც პაციენტი უნდა მოერგოს დაავადების შედეგებს. ამ პერიოდში ფსიქოლოგიური მდგომარეობა ხშირად გაუარესდება. სტაციონარული პერიოდის განმავლობაში პაციენტი მუდმივად გარშემორტყმულია ყურადღებით, ზრუნვა, მუდმივი სამედიცინო ზედამხედველობის ქვეშ იმყოფება, საავადმყოფოს გარემოშია, სადაც ყოველდღიური შეშფოთება ფონზე გადაიზრდება. მას შემდეგ, რაც დათხოვნილი, ის წინაშე ბევრი ცხოვრების პრობლემები - ოჯახი, საყოფაცხოვრებო, სამრეწველო და ა.შ.
შეშფოთებას გამოთქვამს მისი მომავალი ცხოვრება - თუ არა იგი გადაეცემა ინვალიდობის, თუ როგორ უნდა გაგრძელდეს არსებობა, რა სახის სტრესი მისთვის საშიშია და ის, რაც მას შეუძლია, რა მოხდება მის ოჯახში და ბევრი სხვა პრობლემა მნიშვნელოვნად აისახება პაციენტის ფსიქოლოგიურ მდგომარეობასთან. უფრო მეტიც, ყოველდღიური სამედიცინო ზედამხედველობის ნაკლებობა ხელს უწყობს მათ ჯანმრთელობას.
გარდა ამისა, საიდუმლო არ არის, რომ ჩვენს კლინიკებში თითქმის არავის აინტერესებს ამ პაციენტების ჯანმრთელობის ფსიქოლოგიური მდგომარეობა და არ მუშაობს და პაციენტები, ხშირად, მარტო დარჩება მათი პრობლემებით. ფსიქოლოგიური რეაქციების ტიპები შეესაბამება პირველადი ფსიქოლოგიური რეაქციების ტიპებს, რომლებიც განვიხილეთ. ასეთ შემთხვევებში პირველადი რეაქციები შეიძლება გამწვავდეს, სხვა რეაქციების სიმპტომები შეიძლება შეიცავდეს არსებულ სურათს - შერეულ კლინიკურ რეაქციებს.
თუმცა, სწორი მკურნალობის ტაქტიკა, უკვე არსებული ფსიქოლოგიური რეაქციები ხშირად განლაგებულია, ზოგადი კეთილდღეობის გაუმჯობესება, ფსიქიკური ადმიანობის შემცირების სიმპტომები და თავდაჯერებულობა. ხშირ შემთხვევაში, ეს ხელს შეუწყობს სამი ეტაპის რეაბილიტაციის სქემით: სტაციონარული საავადმყოფო - სანატორიუმი - კლინიკა.
ამრიგად, მიოკარდიუმის ინფარქტის განვითარების კლინიკური სურათის ფსიქოლოგიური თავისებურებები უფრო მეტად ნაკლებად გამოვრიცხავთ. შეგახსენოთ, რომ ფსიქოლოგიური ნიუანსების გარდა, შეისწავლეთ მიოკარდიუმის ინფარქტის ტკივილის სინდრომის თავისებურებები და სხეულის ვეგეოლოგიურ სფეროში დარღვევების გამოვლინებები.
სიმპტომების კიდევ ერთი ჯგუფი იწვევენ დაზარალებულ მიოკარდიუმის ნეკროზული მასების შეწოვას. ეს სიმპტომები ასახავს ნეკროზის ზონის ზომას და მასში ცვლილებების დინამიკას, ხშირად ისინი რეორგანიზაციის სინდრომით იყენებენ.
კერძოდ, პირველი დღის ბოლოს, მეორე დღეს, სხეულის ტემპერატურა იწყება. ეს არის რეორგანიზაციის გამო (მაგალითად, სისხლში ნეკროზული მასების შეწოვა). სისხლში მიღება, ეს ნეკროზული მასები სხეულის საშუალებით ვრცელდება, რაც იწვევს სხეულის მოწამვლას, ინტოქსიკაციას. აქედან გამომდინარე, ტემპერატურის რეაქციის გამო მძიმე მტკივნეული შეტევის შემდეგ დიდი დიაგნოსტიკური მნიშვნელობა აქვს დიაგნოზს დიფერენციალური დიაგნოზით სტენოკარდიის სტენოკარდიის შეტევით.
სხეულის ტემპერატურა აღწევს მაქსიმალურ მნიშვნელობას 2-4 დღეს, ჩვეულებრივ არ აღემატება 38-39 ° C- ს, ხოლო გაურთულებელი ნაკადი პირველ კვირას მეორე ნახევარში, ხანდახან კი - ბოლომდე. ზოგიერთი ექიმების აზრით, ჰიპერთერმიის (სხეულის ტემპერატურის გაზრდა) შეიძლება შეფასდეს ნეკროზის ფოკუსის ზომაზე და, აქედან გამომდინარე, მიოკარდიუმის ინფარქტის პროგნოზირება.
გარკვეულწილად, ეს მართალია, მაგრამ ჰიპერთერმია დიდწილად დამოკიდებულია ორგანიზმის საერთო რეაქტიულობაზე. კერძოდ, ხანდაზმულებში და ასაკოვან ასაკში, ისევე როგორც მწვავე კომბორებთან ერთად ნეკროზის ძალიან ფართო ფონის მქონე, შეიძლება აღინიშნოს ნეკროზის ზონაში უმნიშვნელო და აღდგენის პროცესები, მიოკარდიუმის ინფარქტის ნაწიბური, ნელა და ნელა.
ერთი კვირის განმავლობაში ტემპერატურის რეაქციის არსებობისას შეიძლება მიუთითებდნენ, რომ მიოკარდიუმის ინფარქტის კვალს არასასურველი ხდება, რომ გრძელვადიანი ან მორეციდივე კურსი იწყება, ანუ გართულებულია თრომბოემბოლიის, პნევმონიისა და სხვა დაავადებების გამო. ხანგრძლივი ტემპერატურის ზრდით, პოსტ ინფარქტის სინდრომის განვითარება (ჩილჩერის სინდრომი) ან სხვა გართულებები შესაძლებელია. მიოკარდიუმის ინფარქტის ლეიკოციტების პირველი დღის ბოლოს, ძირითადად, ნეიტროფილია, რომელსაც აქვს უდიდესი აქტივობა ნეკროზის ცენტრის პერიფერიაზე.
ამავე დროს, ლეიკოციტოზი ნეიტროფილური გადაადგილებით მარცხნივ გამოიყოფა პერიფერიულ სისხლში. ლეიკოციტოზი უფრო დიდია, ვიდრე ტემპერატურა ასახავს ნეკროზულ ფოკუსს, მაგრამ ამ მაჩვენებლებს შორის აბსოლუტური დამოკიდებულება არ არსებობს. ზოგიერთ შემთხვევაში, გამოხატული ლეიკოციტური რეაქციაც კი არ არის მიოკარდიუმის ინტენსიური ინფექციით, რაც შეიძლება გამოიწვიოს სხეულის ძალიან სუსტი რეაქცია სხვადასხვა სტრესის ფაქტორებისადმი და ხანდაზმულებსა და მოხუცებში, ისევე როგორც დასუსტებულ ორგანიზმში. მიოკარდიუმის ინფარქტის განვითარების ლეიკოციტების ადექვატური რეაქციის არარსებობა შეიძლება წინასწარ განსაზღვროს რეპარაციული (მაგალითად, აღდგენითი, სამკურნალო) პროცესების არასაკმარისი აქტივობა და დაავადების გაჭიანურება.
მნიშვნელოვანია აღინიშნოს, რომ პერიოდის სისხლში მიოკარდიუმის ინფარქტის განვითარების პირველ დღეებში ეოზინოფილების რაოდენობა მნიშვნელოვნად მცირდება მათი სრული გაუჩინარებისას - ანოზინოფილია. რეპარაციული პროცესების გააქტიურება, მათი რიცხვი იზრდება. ერითროციტული დანალექების სიჩქარე (ESR) იწყებს დაავადების დაწყებიდან 1-3 დღის შემდეგ და იზრდება მაღალ დონეზე 3-4 კვირის განმავლობაში, ზოგჯერ აღარ. ESR- ის ნორმალიზაცია ჩვეულებრივ მიუთითებს არაპროგნოზირების დასრულებაზე ანთებითი პროცესი ნეკროზის არეალში.
ამ პერიოდის შემდეგ აღინიშნა ESR- ის სიხშირე ან მორეციდივე მიოკარდიუმის ინფარქტის ან გართულებების დამატებით. იმის გამო, რომ ლეიკოციტების რიცხვი პირველ რიგში - მიოკარდიუმის ინფარქტის დაწყებიდან მეორე კვირის დასაწყისში მცირდება, ხოლო ESR კვლავაც განაგრძობს ზრდას, ამ ინდიკატორების დინამიკას ასახავს კვერთხი. მიოკარდიუმის ინფარქტის ეს ტიპიური ნიშანი ეწოდება "მაკრატელს".
და გულის გულის დაავადება (CHD) (სინონიმი: გულის ქრონიკული დაავადება) არის მწვავე ან ქრონიკული დაავადება, რომელიც იწვევს სისხლძარღვთა მიკორდის შემცირებას ან შეწყვეტა კორონარული არტერიების სისტემაში დაზიანების გამო. ჯანდაცვის მსოფლიო ორგანიზაციის ეს განსაზღვრება (1969) ასახავს CHD- ის განვითარების ძირითად მექანიზმს - ჟანგბადის მიოკარდიუმის საჭიროებასა და კორონარული არტერიების მეშვეობით მისი მიწოდების შესაძლებლობას შორის განსხვავება.
კლასიფიკაცია (WHO). გულის იშემიური დაავადების შემდეგი ძირითადი ფორმები იდენტიფიცირებულია: 1) მწვავე მიოკარდიუმის ინფარქტი; 2) სხვა მწვავე და სუბაქტიური ფორმები; 3) ქრონიკული ფორმა. დაავადების ძირითადი სიმპტომისადმი ანგინა პექტორიზმი, თავის მხრივ, განუყრელად სტაბილური და არასტაბილურია.
სტაბილური სტენოკარდია წარმოდგენილია ორი ძირითადი ფორმით: ა) ექსტრენციური სტენოკარდია; ბ) დასვენების სტენოკარდია და დაძაბულობა. დანარჩენი სტენოკარდიის დასკვნა მიუთითებს დაავადების კურსის გაუარესებაზე, მიოკარდიუმის არასაკმარის მიწოდებას მიოკარდიუმზე დასვენების დროს. არასტაბილური სტენოკარდია ქრონიკული არტერიის დაავადების და მწვავე მიოკარდიუმის ინფარქტის შუალედურ მდგომარეობას. ამ ფორმის დამახასიათებელი ნიშანია კლინიკური და ეკგ-ს გულის კორონარული მიმოქცევის არასტაბილურობა გარდამავალი იშემიური ცვლილებებით. პაციენტების 20-40% -ში, არასტაბილური სტენოკარდია გარდაიქმნება მიოკარდიუმის ინფარქტში.
ბოლო ათწლეულებში კორონარული არტერიის დაავადების სიხშირე მსოფლიოს უმეტეს ქვეყნებში ეპიდემიის დაავადების ხასიათს ატარებს და სიკვდილის შემდეგ ყველა სხვა მიზეზთაგან პირველ ადგილზეა. აშშ-ში, ყოველწლიურად 600,000-მდე ადამიანი გარდაიცვალა კორონარული არტერიის დაავადებისაგან და მისი გართულებები. დაავადების პრევალენტობა, ისევე როგორც სიკვდილიანობა განსაკუთრებით მაღალია 45-65 წლის ასაკის მამაკაცებში. ქალებში, დაავადება იწყება 10-15 წლის შემდეგ, ვიდრე მამაკაცებში. სიკვდილის ყველაზე ხშირი მიზეზია მიოკარდიული ინფარქტი და მისი გართულებები.
ეტიოლოგია და პათოგენეზი. IHD, როგორც წესი, ვითარდება კორონარული არტერიების ათეროსკლეროზით. კორონარული არტერიების დროს ათეროსკლეროზული ცვლილებები გამოვლინდა პაციენტთა 92-94% -ში, ხოლო ინ ვივო შერჩევითი კორონაროგრაფიის შედეგები აჩვენებს, რომ დაავადების კლინიკური სურათის მქონე პაციენტთა 85% -ში გამოვლენილია განსხვავებული კონტრაქტები. ათეროსკლეროზის განვითარება კორონარული არტერიების დროს იგივეა, რაც სისხლძარღვთა სისტემის სხვა ნაწილებში. პირველადი ათეროსკლეროზური ცვლილებები უკვე 15-20 წლის ასაკში გამოჩნდება, ხოლო 40-45 წლის განმავლობაში ისინი მნიშვნელოვნად გამოხატულია და 3/4 პაციენტში მხოლოდ ერთი კორონარული არტერია აღინიშნება შუქს 75% -ზე მეტი. კორონარული არტერიების ათეროსკლეროზული დაზიანების მახასიათებლებია: 1) ლოკალიზაცია კორონარული არტერიების დიდი, ქვეპექიარდიულად განლაგებული ფილიალების პროქსიმალურ ნაწილში; 2) გემის დაზიანების სეგმენტური ხასიათი 1-5 სმ-ზე მეტი; 3) დაზარალებული ტერიტორიის დამაკმაყოფილებელი ან კარგი გემის დაცვა.
კორონარული არტერიის დაავადების ეტიოლოგიური ფაქტორები შეიძლება იყოს სხვადასხვა პათოლოგიური პროცესები: თრომბონური მასების მიერ ემბოლია, აორტის ანემიზების დარღვევა კორონარული არტერიების ორთქლის შეკუმშვით. ყველა ეს პათოლოგიური პროცესი, რომლებიც ბუნებაში მრავალფეროვანია და ათეროსკლეროზი, პირველ რიგში, იწვევს სისხლის მიმოქცევის დარღვევას კორონარული არტერიების დროს და ავადმყოფის პათოგენეზს.
პათოლოგიური ანატომია. კორონარული არტერიები იწყებენ ათეროსკლეროზული პროცესის სხვადასხვა ეტაპების დამახასიათებელ ცვლილებებს: სუბინიმტალური ლიპიდების დეპოზიტებისგან, რომელიც დაფარავს ხერხემლის და თრომბოზის ჭურჭლის სანათურის მკვეთრ შეკუმშვას სისხლძარღვთა სრული ოკლუზიის მქონე. სიკვდილის თვალსაზრისით წინა არტერია პირველ ადგილზეა, მეორე - მარჯვენა კორონარული არტერია, მესამე - მარცხენა კორონარული არტერიის კონვერტი და შემდეგ მარცხენა კორონარული არტერიის მაგისტრალი. პაციენტთა 75% კორონარული არტერიების მრავლობითი ათეროსკლეროზული დაზიანებებია. კორონარული არტერიების არხის დაშლა შეუმცირებელია 88% -ში, მაგრამ მრავლობითი დაზიანებით, ყველა ცვლილებულ კორონარულ არტერიებზე ანატომიური პირობები რეკონსტრუქციულ ოპერაციებში მხოლოდ 30% -ს შეადგენს. ამის მიზეზი არის დისტილაციური მიმართულებით გემის გასწვრივ ათეროსკლეროზის არათანაბარი განაწილება და განვითარება. შაქრიანი დიაბეტის და მძიმე ჰიპერტენზიის დროს, დისტრულ კორონარული არტერიები უფრო ხშირად ატეროკლოპურია.
მიოკარდიუმის მორფოლოგიური ცვლილებები იწყება IHD- ის ფორმა და ეტაპზე. მიოკარდიუმის ინფარქტის მწვავე ეტაპებში აღინიშნება სხვადასხვა ზომის ნეკროზის ფსო, თანდათანობით ნაცრისფერი ქსოვილის შემცვლელი პოსტინფარქცია კარდიოკლეროზის განვითარებით. მწვავე გულის შეტევის გართულებებია: ინტერვენტრიკულური სეგმენტის rupture და მისი დეფექტის ჩამოყალიბება; მარცხენა პარკუჭის გარე კედლის rupture ერთად სისხლდენა შევიდა პერიარდიუმის და tamponade; მიტრალური სარქვლის უკმარისობისკენ მიმავალი პაპილარული კუნთის ნეკროზი; მარცხენა პარკუჭის ანევრიზი. Cardiosclerosis შეიძლება განვითარდეს წინა გულის შეტევით მიოკარდიუმის სისხლძარღვთა გამო, გულის კორონარული არტერიების გამოხატული ვიწროებით - ათეროსკლეროზული კარდიოკლეროზი. სკლეროზისა და მიოკარდიუმის ფიბროზის პროცესებთან ერთად მიოკარდიუმის ჰიპერტროფიის კომპენსატორული შეინიშნება.
მიოკარდიუმის იშემიის პათოფიზიოლოგია. გული სისხლს მიეკუთვნება მარჯვენა და მარცხენა კორონარული არტერიებით. სისხლძარღვებში ამ სისხლძარღვების მეშვეობით საშუალოდ 80 მლ / წთ 100 გრ მიოკარდიუმის ნივთიერებამდე. მიოკარდიუმის სისხლძარღვთა და მეტაბოლიზმის ძირითადი მახასიათებლები: 1) უმეტესობა სისხლში მიოკარდიუმის დროს დიასტოლეში შედის; 2) ინტომიო-გულის წნევა სისტოლის დროს არის ყველაზე მარცხენა ქვესადგურის სუბენდოკარდიული ფენებში და მიოკარდიუმის ხომალდის დიამეტრი მცირეა, რაც ზრდის სისხლის ნაკადის წინააღმდეგობას; 3) ნორმალურად, გულის კუნთის ექსტრაქტები ჟანგბადის 75% -ისა და ჟანგბადის მიწოდებაში შემდგომი ზრდის მიღწევა შესაძლებელია მხოლოდ კორონარული სისხლის მიმოქცევის ზრდის გამო, რომელიც არტერიული არტერიის სტენოზით ათეროსკლეროზში ხელს უშლის. ჟანგბადის მოხმარების გაზრდის აუცილებლობა განისაზღვრება მრავალი ფაქტორით: ფიზიკური აქტივობა, სტრესი, ტაქიკარდია, მიოკარდიუმის ტონი და სხვა. საკმარის არარსებობის შემთხვევაში, არათანმიმდევრულობა ვითარდება და მიოკარდიუმის იშემია ხდება.
კორონარული არტერიის შეკუმშვა მნიშვნელოვან როლს ასრულებს სისხლის მიმოქცევის შემცირებისას, როდესაც იგი აღწევს 75% ან უფრო მეტს. ამ პირობებში, ნებისმიერი რაოდენობის ზრდა სისხლის მიმოქცევის გაზრდის აუცილებლობაზე, მაგალითად, წვრთნა, მაგალითად, არ შეიძლება განხორციელდეს და შედეგად მიოკარდიუმის იშემიაა.
კლინიკურ პირობებში გულის შეტევით შექცევადი იშემიური ცვლილებების გადატანის დრო ფართოდ განსხვავებულია, რაც დამოკიდებულია მრავალ ფაქტორზე: ა) ოკლუზიის სიჩქარე; ბ) კომპენსატორული მექანიზმების არსებობა, რომლის ძირითადი ნაწილი არის გირაოს მიმოქცევა. ჩვეულებრივ, მიოკარდიუმში არის ქსელის უზრუნველყოფის ქსელი, თუმცა სისხლის ნაკადის მცირე რაოდენობაა და რეტროგრადული წნევა 15 მმ-ს შეადგენს. ხელოვნება ვინაიდან სისხლძარღვთა სისხლძარღვში ნელა იზრდება სტენოზის გამო, სისხლძარღვთა გრადიენტი იზრდება, რეტროგრადული სისხლის ნაკადისა და გირაოს გაზრდის დიამეტრი, რაც უზრუნველყოფს იშემიურ მიოკარდიულ რეგიონებს ადექვატურ დონეზე. განისაზღვროს ინტრასტიზმი, კერძოდ, ერთი არტერიის აუზში და ინტერიერის საშუალებით. ეს უკანასკნელი უზრუნველყოფს მარცხენა კორონარული არტერიის სისტემას მარჯვენა ან უკან. სწრაფი ოკლუზია (თრომბოზი, სპაზმი, კორონარული არტერიის ემბოლია), გირაოს ფუნქციურად არასაკმარისია და არ იცავს იშემიური ნეკროზისგან მიოკარდიუმს - მიოკარდიუმის ინფარქტის განვითარებას.
დიაგნოზი ძირითადი კლინიკური გამოვლინება კორონარული არტერიის დაავადება - ტკივილის სინდრომი - სტენოკარდიის (სტენოკარდია). ტიპიური ტკივილის ტკივილი ხდება თავდასხმების სახით, ლოკალიზებულ სნეულს, ხშირად მის ზედა მესამეში, ნაკლებად ხშირად ქვედა მესამე ან ეპიგასტრიკულ რეგიონში. ტკივილი იწყება დატვირთვის შემდეგ, გრძელდება 3-5 წუთი და გადადის დასვენების დროს. ყველაზე დიაგნოსტიკურად ზუსტი რეაქცია ნიტროგლიცერინის მიღებისას: 1-2 წუთის შემდეგ, ტკივილი განიცდის ან ქრება. სტენოკარდიის შეშუპების, გულსისხლძარღვთა სისტემის არარსებობის, ტაქიკარდიის, არითმიების და შიშის გრძნობების ნაკლებად შეიძლება იყოს სტენოკარდიის ნაკლებად ტიპიური გამოვლინებები. ტკივილის იდენტიფიცირება ერთი ან ორივე ზედა კიდურების, სკაპულას ქვეშ, კისრისთვის დამახასიათებელია.
კორონარული არტერიების დროს ათეროსკლეროზული პროცესის პროგრესირებასთან ერთად, სტენოკარდიის შეტევები მოხდა ღამით, სხეულის მდგომარეობის შეცვლაში, ჭამის დროს და მის შემდეგ. კორონარული საწოლის სიმძიმე შეიძლება განისაზღვროს კლინიკური გამოვლინების სიმძიმე - სტენოკარდიის შეტევის სიხშირე და სიმძიმე.
სტენოკარდიის კლინიკური კურსი. შედარებით სტაბილური პერიოდის პერიოდები შეიძლება განსხვავდებოდეს უფრო მძიმე ფორმით - არასტაბილური სტენოკარდიით. არასტაბილური სტენოკარდიისთვის დიაგნოსტიკური კრიტერიუმების სახით შემდეგი ნიშნებია: 1) ჩვეული სტენოკარდიის მწვავე გამწვავება, პროვოცირების ფაქტორების არარსებობის შემთხვევაში, 15-20 წუთიანი კრუნჩხვების შემთხვევები; 2) კრუნჩხვის ჩახშობა 15-20 წუთის განმავლობაში ან მეტი იმ პირებში, რომელთაც ადრე არ განიცდიდნენ სტენოკარდიას; 3) ცუდად გამოხატული ეფექტი ან მისი არარსებობა ნიტროგლიცერინის გამოყენებისგან; შეაჩეროს შეტევა, თქვენ უნდა მიმართოთ ნარკოტიკების ან ნეიროლეპტანალალტიკურ პრეპარატებს; 4) გარდამავალი მიოკარდიუმის იშემია ECG- ის ნიშნებია: ST სეგმენტის დეპრესია, T ტალღის ინვერსია, მაგრამ პათოლოგიური G ტალღის არარსებობა; 5) სისხლში ფერმენტების ნორმალური ან ოდნავ მომატებული დონე, ლეიკოციტოზის არარსებობა და გაზრდილი ESR.
არასტაბილური სტენოკარდიის მქონე პაციენტთა შემდეგი ჯგუფები გამოვლინდა: ა) პირველად წარმოიშვა რამდენიმე დღედან 3 თვემდე; ბ) მიოკარდიუმის ინფარქტის შემდეგ მწვავე და მწვავე პერიოდში; გ) არასტაბილური სტენოკარდია დაავადების ქრონიკული კურსის ფონზე; დ) პრეინფარქცია სტენოკარდია (მიოკარდიუმის ინფარქტის მუქარის მდგომარეობა).
Angina ტიპის პრინცმელა - ვარიანტის ფორმა, რომელიც ხასიათდება ტკივილის შეტევებით, ხშირად ღამით, დატვირთვის საპასუხოდ თავდასხმების არარსებობა. პრინცმეტალური სტენოკარდიის პროფილაქტიკა გამოწვეულია კორონარული არტერიების მძიმე სპაზმით და ხშირად თან ახლავს ეკზოკარდიული მიოკარდიუმის დაზიანების ნიშნები ელექტროკარდიოგრაფიული მონაცემების მიხედვით.
მიოკარდიუმის ინფარქტი არის კორონარული მიმოქცევის მწვავე აშლილობის გამოვლინება სხვადასხვა ლოკალიზაციის მიოკარდიუმის ზონის ნეკროზით. კლინიკური გამოვლინებები შედგება რიგი სიმპტომებისგან: მწვავე ხანგრძლივი გულმკერდის ტკივილი; რიტმი დარღვევები; ჰემოდინამიკური ცვლილებები და გულის უკმარისობის სიმპტომები.
მიოკარდიუმის ინფარქტში კარდიოგენური შოკი არის მიოკარდიუმის მასა და დამატებითი ფაქტორების დაქვეითების გამო სისხლის მიმოქცევის უკმარისობის ერთ-ერთი მწვავე ფორმები, რომლებიც მოიცავს რიტმი დარღვევებს, პერიფერიულ სისხლძარღვთა რეაქციებს და ღვიძლში, თირკმელებში და ტვინში სხეულის შემცირებას. შოკის ძირითადი კლინიკური სიმპტომები: სისტოლური წნევის შემცირება 80 მმ-მდე. ვ. pallor და ცივი ვადამდელი კანის განყოფილება; ოლიგურია 20 მლ / ლ ან ანურიაზე ნაკლები; ჩერდება და დაბნეულობა.
გულის უკმარისობა არის კორონარული არტერიის დაავადების საერთო კლინიკური სიმპტომი. IHD მწვავე ფორმებში, გულის უკმარისობა, ძირითადად მარცხენა პარკუჭის, იწყება გულის ასთმის სახით, ფილტვის შეშუპება. კორონარული არტერიის დაავადების ქრონიკული ფორმების დროს, სისხლის მიმოქცევის უკმარისობა ზრდის თანდათანობით მსხვილი ფოკალური კარდიოსკლეროზის გამო, მარცხენა პარკუჭის ანევრიზმის პოსტინფარქცია, პოსტინფარქციული მიტრალური უკმარისობა. Postinfarction პარკუჭის სეპტალის დეფექტთან ერთად, სწრაფად იზრდება სისხლის მიმოქცევის უკმარისობა, ძირითადი სიმპტომია.
IHD- ის გაურთულებელი ფორმებში, სტენოკარდიის ძირითადი სიმპტომია და ფიზიკური გამოკვლევების მონაცემები ძალიან მწირია: გამოკვლევა, აუსკულტაცია და პალპაცია არ გამოხატავს რაიმე დარღვევას. თავდასხმის დროს შეიძლება მოხდეს პათოლოგიური III ტონი. სისტოლური ხმაური მიუთითებს პაპილარული კუნთის დისფუნქციაზე, ხშირად ისმის კარდიოსკლეროზი. მწვავე მიოკარდიუმის ინფარქტის პირველ დღეებში წარმოიქმნება უხეში სისტოლური murmur, რის შედეგადაც პოსტ-ინფარქტის მიტრალური უკმარისობა ან ინტერვენტრიკულური სეგმენტის rupture. ეს უკანასკნელი ახასიათებს ხმაურით ეპიცენტრით მარჯვენა მხარეს, ხოლო მიტრალური უკმარისობის ხმა მარცხენა მხარეს ხორციელდება. ზოგადად, პაციენტის ობიექტური შესწავლა ყურადღება უნდა მიაქციოს სისხლის წნევის დონეს, რითმის დარღვევებს, გულის და დიდი ჭურვების ხმაურს. ყველა ეს მონაცემები საშუალებას გვაძლევს მიიღოთ იდეა ათეროსკლეროზის ნიშნებისა და გულის დაზიანების შესახებ.
ECG- ში, კორონარული სისხლის მიმოქცევის უკმარისობა IHD სხვადასხვა ფორმებში, არითმია და მიოკარდიუმის დარღვევები, დაზიანება და ნეკროზი. თუმცა, ბევრი პაციენტი მხოლოდ ეკგ-ს შეიძლება იყოს ნორმალური. ელექტროკარდიოგრაფია ფიზიკურ ექსპრესიაზე (ველოსიპედის ერგომეტრია) გამოავლენს კორონარული უკმარისობის გამო საჭირო კორონარული რეზერვის ნაკლებობის გამო. დადებითი გამოცდის კრიტერიუმები დატვირთვის დროს არის ST ინტერვალის ზრდა სტანდარტული ლიმიტით 1 მმ-ზე მეტი და გულმკერდის იწვევს - 2 მმ-ზე მეტი.
CHD- სთვის რენტგენის გამოკვლევა არ გამოხატავს განსაკუთრებულ სიმპტომებს. გულის ანემიზმისა და გულის უკმარისობის დიაგნოზი მნიშვნელოვანია როგორც კორონარული არტერიის დაავადების გართულებების გამოვლინება (მცირე წრეში შეშუპება, გულის ღრუების გაფართოება, ფილტვის შეშუპება).
შერჩევითი კორონარული ანგიოგრაფია არის ყველაზე ზუსტი მეთოდი გულის კორონარული არტერიების ათეროსკლეროზური დაზიანების აქტუალურ დიაგნოზზე, რაც საშუალებას გაძლევთ განსაზღვროთ ვიწროდობისა და მისი ლოკალიზაციის ხარისხი, კორონარული არტერიების პერიფერიული არხის მდგომარეობა და გირაოვანი მიმოქცევის სახელმწიფო.
შერჩევითი კორონარული ანგიოგრაფია ნაჩვენებია, როგორც საბოლოო დიაგნოსტიკური პროცედურა ოპერაციის კორონარული არტერიის მქონე პაციენტების შერჩევისას. გარდა ამისა, აღინიშნება გულის კორონარული არტერიების სავარაუდო თანდაყოლილი ანომალიის მქონე პაციენტებში, პოსტფარქცია მარცხენა პარკუჭის ანევრიზმით, ან მიოკარდიუმის ინფარქტის კიდევ ერთი გართულება - პარკუჭების სეპტალის დეფექტი. კორონარული ანგიოგრაფია განსაკუთრებით საჭიროა მარცხენა კორონარული არტერიის ეჭვმიტანილ სტენოზის შემთხვევაში. კორონარული არტერიის მქონე პაციენტებში, რომლებმაც გულის ფიბრილაცია განიცადეს, აუცილებელია კორონარული ანგიოგრაფია ამ გართულების მიზეზების გასაგებად. ზოგადად, კორონარული ანგიოგრაფია მნიშვნელოვანია პაციენტის მკურნალობის მეთოდის შერჩევის მიზნით კორონარული არტერიის დაავადების მძიმე კლინიკური სურათის გამოყენებით და ნარკოტიკების მოხმარების არასაკმარისი ეფექტურობა.
მარცხენა პარკუჭოვანი ხმოვანი ანგიოგრაფიით ხორციელდება ერთდროულად. ეს საშუალებას აძლევს შეამოწმოთ საკონტრაქტო ფუნქცია პარკუჭოგრამის ხარისხობრივი და რაოდენობრივი ანალიზით. აუცილებელია კორონარული ანგიოგრაფიისა და პარკუჭოვანი კვლევების სრულფასოვანი შეფასება ქირურგიული მკურნალობის ზუსტი მითითებების შესაქმნელად.
კორონარული სისხლის მიმოქცევის და მიოკარდიუმის პერფუზიის რადიონუკლიდული კვლევა (გამა კამერაზე, ნუკლიდის ვექრების სკანირება) საშუალებას აძლევს შეაფასოს მიოკარდიუმის სისხლის მოხმარების უკმარისობის ხარისხი, მისი ფუნქციონალური მდგომარეობა, გაერკვია ქირურგიული ოპერაციის ჩვენებები და განსაზღვრავს მისი ეფექტურობა.
მკურნალობა. მკურნალობის მეთოდის არჩევანია ეფუძნება თითოეული პაციენტის საფუძვლიან შეფასებას, კორონარული დაზიანების სიმძიმის ახსნას და მკურნალობის ეფექტურობას, ასევე დაავადების ბუნებრივი კურსის პროგნოზის ცოდნას. ნარკოტიკების მოხმარება მოიცავს ნარკოტიკების კომპლექსს: ნიტროგლიცერინი, ხანგრძლივი მოქმედების ნიტრატები, B- ბლოკატორები და კალციუმის ანტაგონისტები. აუცილებელია სისხლის წნევის ნორმალიზაცია, სხეულის წონის შემცირება, მოწევა შეწყვიტოს.
კორონარული არტერიის დაავადების სხვადასხვა ფორმების ქირურგიული მკურნალობის ძირითადი მეთოდი პირდაპირ მიოკარდიუმის რევაკკულარალიზაციას წარმოადგენს: მამოვარკორნიონალური ანასტომოზი და ავტონომიური კორონარული არტერიის შემოვლითი ოპერაცია. ორივე ტიპის მიოკარდიუმის რევაკკულარალიზაციას აქვს გარკვეული უპირატესობები და შეზღუდვები. აქედან გამომდინარე, მეთოდის არჩევანი ეფუძნება გამოცდილებას და დამოკიდებულია იმაზე, თუ რამდენი კორონარული არტერია უნდა იყოს გვერდის ავლით.
3-4 არტერიების მრავალრიცხოვანი გადანაწილების შემთხვევაში, ავტოტენა გამოიყენება. ალბათ კომბინირებული ინტერვენცია მამოარკორონორანოს ანასტომოზის და ვენური კორონარული არტერიის შემოვლით გამოყენებით.
ქრონიკული იშემიური დაავადების ქირურგიული ოპერაციის ჩვენებები განისაზღვრება სტენოკარდიის სიმძიმისა და მისი წინააღმდეგობის შეფასებაში ნარკოტიკების მკურნალობა; კორონარული არტერიების შევიწროების ხარისხი და ლოკალიზაცია; მიოკარდიუმის მოქმედების ფუნქცია.
რეზისტენტული სტენოკარდიის პროფილაქტიკა და მკურნალობის წინააღმდეგობის გაწევა არის ქირურგიის ძირითადი კლინიკური მითითება. მიზანი კრიტერიუმი angina სიმძიმის არის დადებითი სინჯი და დაბალი exercise ტოლერანტობის (არანაკლებ 400 kgm / წთ). გულის ორგანული შევიწროება არტერიის 75% ან მეტი ანატომიურად ფორმის განმსაზღვრელი უნდა მიოკარდიუმის რევასკულარიზაციის. ეს უკანასკნელი ნაჩვენები იმ შემთხვევაში, მიოკარდიუმის ტერიტორიაზე დაზარალებული არტერიის სიცოცხლისუნარიანი და არ შეცვალეს ვრცელი ტრანსმურული ნაწიბუროვანი. იშემიური მიოკარდიუმის დისფუნქცია არის ქირურგიული ოპერაციის მითითება.
შევიწროება მარცხენა ძირითადი კორონარული არტერიების 70%, დაკარგვა სამი კორონარული არტერიების არის ყველაზე მნიშვნელოვანი მითითებით ქირურგიის გამო სიკვდილიანობის პაციენტების ბუნებრივ უფრო მაღალია, ვიდრე ქირურგიული.
უკუჩვენებები ზოგადი ოპერაცია - თანმხლები დაავადების მძიმე ფილტვების, ღვიძლის, თირკმლის, ტვინის, მუდმივი ზეწოლის ზემოთ 180/100 მმ Hg. ხელოვნება 70 წელზე მეტი ასაკის პაციენტი არ არის პაციენტის ზოგადი მდგომარეობის უკუჩვენება. როდესაც ჭარბი წონის (90 კგ) გამოყენებით შესაბამისი დიეტა არის შესაძლებელი შემცირება სხეულის წონის და შემდეგ ოპერაცია: ადგილობრივი უკუჩვენებები: დისტალური დაზიანებით გულის იშემიური, გულის იშემიური დიამეტრი ნაკლებია, ვიდრე 1.5 mm შემცირება, მარცხენა პარკუჭის განდევნის ფრაქციის ქვემოთ 0.30 თუ ეს არ არის გამოწვეული aneurysm და პოსტინფარქტული მიტრალური სარქვლის დეფექტი, პარკუჭოვანი ძგიდის დეფექტი.
პროგნოზი. ოპერაციის შემდეგ სტენოკარდია გაუჩინარება 70% -ში და პაციენტების 15-20% -ში მნიშვნელოვანი გაუმჯობესებაა. მიოკარდიუმის რევასკულარიზაცია იწვევს exercise ტოლერანტობის ზრდას, აუმჯობესებს სიცოცხლის ხარისხს. პაციენტების 40% -ში, მიოკარდიუმის საკონტროლო ფუნქცია გაუმჯობესებულია. ოპერაციის კარგი შედეგები უკავშირდება shunts ფუნქციას. შანტების ადრეული პასიურობაა 75-85%, ხოლო შიდა გულმკერდის არტერიიდან პატრულირება უფრო მაღალია - 90%. დროთა განმავლობაში ათეულკლეროზული პროცესის პროგრესირებისას 2-3% -ით მცირდება ნორმალური ჟანრის რაოდენობა, ან შიმური ინტიმური ფიბროზის შედეგად.
გულის დაავადება. ISCHEMIC HEART დაავადება. ჰიპერტენზიული გულის დაავადება. მიოკარდიუმის ჰიპერტროფია. ACUTE და ქრონიკული პულმონური გული
იშემიური გულის დაავადება (IHD) არის დაავადების ჯგუფი, რომელიც წარმოიქმნება მიოკარდიუმის იშემიისგან, რომელიც გამოწვეულია კორონარული სისხლის მიმოქცევის ნათესავებით ან აბსოლუტური უკმარისობით. ამ დაავადების საფუძველს წარმოადგენს კორონარული არტერიების სანათურის ათეროსკლეროზული შეკუმშვა.
დაავადება ფართოდ გავრცელებულია. შესაბამისად, ჯანდაცვის მსოფლიო ორგანიზაციის გადაწყვეტილებით, 1965 წლიდან, CHD ითვლება დამოუკიდებელ ნოზოლოგიურ ჯგუფად დაავადების საერთაშორისო კლასიფიკაციაში.
მიოკარდიუმში მსგავსი ცვლილებები შეიძლება მოხდეს გულის კორონარული არტერიების ათეროსკლეროზური დაზიანების გარეშე. მაგალითად, სხვადასხვა ვასკულიტის, თრომენდოკორტიტის, მიოკარდიტის შედეგებში. ისინი არ განიხილება როგორც დამოუკიდებელი დაავადებები, არამედ როგორც შესაბამისი პათოლოგიური პროცესის გართულება.
IHD არის ათეროსკლეროზიისა და ჰიპერტენზიის გულის ფორმა (მოქმედების ფონზე). იგი ეფუძნება იმავე მიზეზებს, როგორც ამ პათოლოგიურ პირობებში. რისკის ფაქტორები CHD- სთვის 1 ბრძანება. რომლის კომბინაციაც, რომლის შედეგადაც დაავადების ალბათობა 60% -ს აღწევს. ესენია: ჰიპერლიპიდემია, არტერიული ჰიპერტენზია, მოწევა, ფიზიკური უმოქმედოობა, პაციენტის მამრობითი სქესის.
მე -2 რიგის რისკის ფაქტორებია: ასაკობრივი, სიმსუქნე, სტრესის, მეტაბოლური დარღვევები, როგორიცაა დიაბეტი, გლუტი, მაგნიუმის დეფიციტი, სელენი, თუთია, ჰიპერკალციემია.
კორონარული არტერიის დაავადების დროს ქრონიკული მწვავე კორონარული უკმარისობის ეპიზოდები ქრონიკულია და, შესაბამისად, ხშირია პათოგენეზურად მჭიდროდ დაკავშირებული დაავადების მწვავე და ქრონიკული ფორმები.
ამ დაავადებების მიზეზები შეიძლება იყოს: 1) ხანგრძლივი სპაზმი; 2) თრომბოზი; 3) ემბოლიზმი; 4) კორონარული არტერიების ათეროსკლეროზისა და არასაკმარისი გირაოს მიმოქცევის შემთხვევაში მიოკარდიუმის ფუნქციური ფუნქცია.
ათეროსკლეროზულ არტერიის სპაზმი შეიძლება გამოიწვიოს სისხლძარღვთა და ბოჭკოვანი საფარის დაზიანებას, რომელიც ააქტიურებს ქსოვილის თრომბოპლასტინს, რომელიც ხელს უწყობს თრომბოციტების აგრეგაციას. შედეგად, ჩამოყალიბებულია კედელი ან ოკლუზიური თრომბები, რამაც შეჩერდა ნაკადი.
ანგინა პექტორი (სტენოკარდია, სტენოკარდია, სტენოკარდია), ახასიათებს მარცხენა პარკუჭის მიოკარდიუმის მოკლევადიანი იშემიით გამოწვეული გულ-სისხლძარღვოვანი ტკივილის დარღვევები. გამოირჩევა სტენოკარდიის შემდეგი ტიპები.
სტაბილური ფორმა (ექსტერმინალური სტენოკარდია) ხდება ყველაზე ხშირად. დაავადების საფუძველს წარმოადგენს კორონარული არტერიის ათეროსკლეროზი, რომელიც იწვევს გრძელ იშემიას. გულის კუნთმა ხდება ნებისმიერი ფუნქციური დატვირთვის მგრძნობელობა. თავდასხმები, როგორც წესი, მიდიან შემდეგ რამდენიმე წუთი დანარჩენი ან მიღების შემდეგ vasodilator მედიკამენტები.
დასვენება სტენოკარდია (პრინცმელის სტენოკარდია) ვითარდება პაციენტის მშვიდი მდგომარეობაში - დანარჩენი, ძილის დროს. დამახასიათებელია გულის კორონარული არტერიების სპაზმი (ათეროსკლეროზული მოქმედებების გარეშეც კი), რასაც ტრანსმალურ მიოკარდიუმის იშემიისკენ მიჰყავს. თავდასხმის ხანგრძლივობა 15-30 წუთს მიაღწევს.
არასტაბილური ფორმა ხანგრძლივი პერიოდის ხშირი გაზრდილი თავდასხმების შედეგად (ფიზიკური აქტივობისა და დასვენების დროს). საფუძველია ათეროსკლეროზული ფირფიტის განადგურება კორონარული არტერიების parietal thrombosis, შესაძლო angiospasm, ემბოლია. ბოჭკოვანი დაფარვის დესტრუქციული ცვლილებები შეიძლება გამოწვეული იყოს კორონარული არტერიის სპაზმით, რომელიც ანგრევს დაფა, ხანგრძლივი ტაქიკარდია, ჰიპერქოლესტერინემია და სისხლდენა.
ეს მდგომარეობა ხშირად უძღვება მიოკარდიუმის ინფარქტს, მას უწოდებენ პრეინფარქცია სტენოკარდია, ან მწვავე კორონარული უკმარისობა, შესაძლებელია მიკროორგანიზმების განვითარება მიოკარდიუმში. არტერიის გამტარიანობა შეიძლება თვითნებური ან პირობით გამოდგეს მედიკამენტების წამლები თრომბოლური მასების ლილირება, ანგიოპოსის დადგენა.
სტენოკარდიით მორფოლოგიურად აღინიშნა მიოკარდიუმის შეშუპება, კარდიომიოციტების დისტროფია ციტოპლაზმაში გლიკოგენის შემცველობის შემცირებით. ეს ცვლილებები შექცევადია, ხშირად განმეორებითი დარღვევები გამოიწვიოს დიფუზური მცირე ფოკალური კარდიოსკლეროზის განვითარებაზე.
უეცრად კორონარული სიკვდილი. ამ პათოლოგიური მდგომარეობის მოიცავს გარდაცვალების პირველი 6 საათის შემდეგ დაწყების მიოკარდიუმის მწვავე იშემიის შედეგად პარკუჭოვანი ფიბრილაცია.
წინაპირობაა ნებისმიერი სხვა დაავადების არარსებობა, რაც იწვევს სწრაფ სიკვდილს. იგი ეფუძნება ხანგრძლივი სპაზმი aterosk leroticheski stenotic კორონარული არტერიების ან თრომბოზი. ახალგაზრდების გარეშე ათეროსკლეროზული ცვლილებების სიკვდილი შეიძლება მოხდეს შედეგად სპაზმი კორონარული არტერიების გულის პრეპარატის გამოყენების კოკაინი. ექსტრასისტოლის არსებობა უეცრად კორონარული სიკვდილის რისკს აორმაგებს.
უეცარი სიკვდილის მოიცავს, გარდა გულის უეცარი სიკვდილის მიოკარდიტი, კარდიომიოპათია, გულის იშემიური ანომალიები, თანდაყოლილი გულის დეფექტები, coarctation აორტის.
Heart flabby პაციენტს, რომელზეც გაფართოებული ღრუს მარცხენა პარკუჭის ერთად dot სისხლჩაქცევები მიოკარდიუმში. ყველაზე მეტად დამახასიათებელი მიკროსკოპული მტკიცებულებები არის კუნთების ბოჭკოების ფრაგმენტაცია. ამის მიზეზი არის დისტროფიული მოდიფიცირებული კუნთების ბოჭკოების შემცირება. წლის ულტრასტრუქტურული დონე ხილული დაზიანებები კარდიომიოციტების, მიტოქონდროული განადგურების სარკომელია. კორონარული არტერიების გულის გამოფენებში plasmatic განაყოფიერება, ლიპიდური შეღწევა და სისხლჩაქცევა თავის fibrotic plaques, ინტიმის ცრემლები და განადგურება ელასტიური გარსების, რაც მიუთითებს, რომ კორონარული სპაზმი. ხასიათდება არათანაბარი სისხლის მიმოქცევის capillaries სრული zapustevaniya სფეროებში იშემიის to ჰიპერემია და მცირე სისხლჩაქცევები მიმდებარე ტერიტორიებზე.
მიოკარდიუმის ინფარქტი - გულის კუნთის სისხლძარღვთა ნეკროზი.
ლოკალიზაციის გზით გამოსცემს მიოკარდიუმის წინა, უკანა და გვერდითი კედლების მარცხენა პარკუჭის, პარკუჭთაშუა ძგიდის, apex გული და ძირითადი ინსულტის.
გულის კუნთის შრის მიმართ გამოირჩევა ტრანსმური. subendocardial, intramural და სუბეტიკაში მიოკარდიუმის ინფარქტი.
დამოკიდებულია დროის თვისებები შემთხვევა 1) პირველადი (მწვავე) გულის შეტევა მიოკარდიუმი ხდება 4 კვირის განმავლობაში (28 დღე) ნალექის ფორმის დაწყებამდე, 2) კიდევ ერთხელ განვითარებადი 4 კვირის შემდეგ, მას შემდეგ, მწვავე (როდესაც საიტზე პირველადი მიოკარდიუმის ჩნდება მიოკარდიუმის ინფარქტის) და 3) განმეორებითი. შეინიშნება 4 კვირის ძირითადი ან განმეორებითი ინფარქტის დროს.
მიოკარდიუმის ინფარქტის განვითარებაში გადის 3 ეტაპი. 1) იშემიური ეტაპი მე 18 სთ-მდე ხანგრძლივობა ხასიათდება გულის სიღრმეში მაკროსკოპული ცვლილებების თითქმის არარსებობით. ვადის ბოლოს შეგიძლიათ იხილოთ მიოკარდიუმის არათანაბარი სისხლის შევსება. მას შემდეგ, რაც 20-30 წუთი ელექტრონული მიკროსკოპიის, აღნიშნავენ, შეშუპება mitochondria შემცირება, გლიკოგენი გრანულები sarcolemma რღვევის, შეშუპება, პატარა სისხლჩაქცევები და გასვლა მიოკარდიუმის ინდივიდუალური ნეიტროფილების. იშემიის არეალში ხდება: გლიკოგენი, რესპირატორული ფერმენტები.
რა თქმა უნდა, რა თქმა უნდა, დაავადების პროგნოზირებისთვის მნიშვნელოვანია მიმდებარე ქსოვილის მდგომარეობა.
ეს ეტაპი ეწოდება მწვავე ფოკალური იშემიური მიოკარდიული დისტროფია და განიხილავს მწვავე კორონარული არტერიის დაავადების დამოუკიდებელ ფორმას. შემდეგ მხოლოდ ორი შემდგომი ეტაპია.
ნეკროზული ეტაპი ხასიათდება ხილული ნეკროზი, რომელიც აღინიშნება იშემიის დასაწყისში 18-24 საათის განმავლობაში. მიოკარდიუმის აქვს კერა irregularly ფორმის, მოყვითალო-თეთრი, flabby მდგრადობა, გარს მუქი წითელი rim (იშემიური ინფარქტის ჰემორაგიული rim). ერთად მიკროსკოპული გამოკვლევა გულის კუნთის ნაწიბური სამი ზონა. 1) ნეკროზული, 2) დემარკაცია და 3) უსაფრთხო მიოკარდიუმი. ნეკროზის ზონა წარმოდგენილი: კარდიომიოციტების karyolysis მოვლენების plazmolizisa და plazmoreksisa გარშემორტყმული დემარკაციის ანთება, დიდი რაოდენობით ჰიპერემიული სისხლძარღვების, გავურბივარ polymorphonuclear ნეიტროფილების (ლეიკოციტების shaft). ლეიკოციტების ინფილტრატი განსაკუთრებით გამოხატულია დაავადების დაწყებიდან 2-3 დღის განმავლობაში. შეინარჩუნა მიოკარდიუმში, შეშუპება აღინიშნება. ტრანსმორალური მიოკარდიუმის ინფარქტის დროს, დაავადება ხშირად გართულებულია ფიბრინოვანი პერიკარდიტის განვითარების გზით.
ორგანიზაციის ეტაპი. მესამე დღეს იწყება დაშლის მკვდარი კუნთების საკნები, მაკროფაგების მიერ, ფიბრობლასტებში გამოჩნდება ცალკე. დღეს 7 ნეკროზი გარშემო კიდეები გრანულაციური ქსოვილის იქმნება დიდი რაოდენობით ფიბრობლასტებში, მაკროფაგები. 28-ე დღეს ნაწიბური იქმნება (Postinfarction cardiosclerosis).
მიოკარდიუმის ინფარქტის საერთო სიკვდილიანობა 30-35% -მდე აღწევს.
გარდაცვალების მიზეზების არიან: გულის მწვავე უკმარისობა, კარდიოგენული შოკი, პარკუჭოვანი ფიბრილაცია, ბლოკადა. გულის კუნთის დარღვევის შედეგად ტრანსმერული ინფარქტის ზონაში (მიომალაცია) გულის მწვავე ანევრიზების შესაძლო განვითარება, რასაც მოჰყვება რევოლუცია. ამ შემთხვევაში სიკვდილი ხდება ტამპონადის პერიკარდიული ღრუს.
მწვავე შემთხვევებში aneurysm და subendocardial ნეკროზი ლოკალიზაცია შეიძლება მოხდეს და endocardial დაზიანება ფორმირების თხემის თრომბის. ისინი შეიძლება იყოს თრომბოემბოლიის წყარო.
როდესაც ტრანსმურული მიოკარდიუმის ინფარქტი შეიძლება განვითარდეს fibrinous პერიკარდიტი, არითმია, ფილტვების შეშუპება. ტკივილი შეიძლება იყოს გამოსხივება მუცლის ღრუს"მწვავე მუცლის" სურათი (მუცლის მიოკარდიუმის ინფარქტი). მწვავე ცერებროვასკულური შემთხვევის შესაძლო ცრუ სიმპტომები (ცერებრალური ფორმა). ზოგიერთ შემთხვევაში (ძველ ადამიანს, ფიზიკურად ძლიერი ხალხიალკოჰოლის მოძალადეები შაქრიანი დიაბეტი) აღინიშნება მიოკარდიუმის ინფარქტის უმტკივნეულო ფორმა.
ქრონიკული იშემიური გულის დაავადება. მოიცავს: 1) პოსტინფარქტული (დიდი) kardiosklerosis, 2) დიფუზური melkoochagovyj (ათეროსკლეროზული) kardiosklerosis და 3) გულის ქრონიკული aneurysm.
ნაწიბუროვანი არის შედეგი ორგანიზაცია გულის შეტევით, ფორმა აქვს მოთეთრო მყარი მდგრადობა კერა, არარეგულარული ფორმის, გარშემორტყმული hypertrophied მიოკარდიუმის (კომპენსატორული პოსტინფარქციის ჰიპერტროფია). როდესაც ნახატი ვან Gieson picrofucsin ერთვის ნაწიბუროვანი ქსოვილის წითელი და უცვლელი კუნთების - ყვითელი ფერი. კარდიომიოციტების მნიშვნელოვანი ზრდა დაფიქსირდა პერი-ინფარქტის ზონაში, რომელსაც უწოდებენ რეგენერაციული ჰიპერტროფია.
დიფუზური მცირე ფოკუსური კარდიოკლეროზიით მრავლობითი მცირეა 1-2 მმ ფუტკრის მორევის ქსოვილის შედგენა. გულის კორონარული არტერიების დროს აღინიშნება ბოჭკოვანი ლაქები შუბლზე დაქვეითებული. აღინიშნება კარდიომიოციტების ატროფია და ლიპოფოუსცინოზი.
ქრონიკული გულის ანევრიზი ჩამოყალიბდა მწვავე მწვავე ან პოსტ-ინფარქტის ქსოვილის ქსოვილის პროვოცირების შედეგად სისხლის წნევის ქვეშ. უმეტესობა ხშირად ლოკალიზებულია მარცხენა პარკუჭის წინა გვერდითი კედლისა და გულის ჩიპზე. გული გაზრდილი ზომის, protuberans thinning წელს კედლის aneurysm მარცხენა პარკუჭის გათვალისწინებული ბოჭკოვანი ქსოვილის. ანემიის არეალში შეინიშნება pristenochnye სისხლის clots.
პაციენტები კვდებიან ქრონიკული დაავადება, რომელიც ხდება, როდესაც გულის უკმარისობა, თრომბოემბოლიური სინდრომი.
ჰიპერტონული (ჰიპერტონული) გულის დაავადება - სისხლძარღვთა გაზრდის გამო გულ-სისხლძარღვთა სისტემის დაზიანება. არსებობს მარცხენა პარკუჭოვანი და მარჯვენა პარკუჭის დაავადებები.
სისტემური (მარცხენა პარკუჭის) ჰიპერტენზიული გულის დაავადება დიაგნოზი თანდასწრებით ჰიპერტენზიის და არარსებობის ნებისმიერი სხვა გულის დაავადებები (მაგალითად, გულის დაავადება, გულის იშემიური დაავადება და სხვ.). იქ მუშაობს მარცხენა პარკუჭის ჰიპერტროფია, სისქე, რომელიც აღემატება "ნორმალური" 1.2 სმ. შეიმუშავებს კონცენტრული, მაშინ ექსცენტრიული გულის ჰიპერტროფია. ერთად კონცენტრული ჰიპერტროფია მარცხენა პარკუჭის ელასტიური კედელი thickens. მარცხენა პარკუჭის სისქის თანაფარდობა და მისი ღრუს რადიუსი იზრდება. შემდეგ მოდის უკმარისობა, მარცხენა პარკუჭის უკმარისობა განვითარების ფილტვის შეშუპება და ქრონიკული სიტუაციებში - brown გამაგრება.
ფილტვის (მარჯვენა პარკუჭის) ჰიპერტენზიული გულის დაავადება (ფილტვის გული, კორპუნტალი) შეიძლება იყოს მწვავე და ქრონიკული. ფილტვების მწვავე გულის ვითარდება მასიური თრომბოემბოლიები ფილტვის არტერიის სისტემა და ვლინდება მწვავე დილატაცია მარჯვენა პარკუჭის (მარჯვენა წინაგულში და შემდეგ), მწვავე მარჯვენა პარკუჭის უკმარისობა.
ქრონიკული ფილტვისმიერი განასხვავებს სამუშაო კონცენტრული ჰიპერტროფია მარჯვენა პარკუჭის (მიღწევის სისქე 0.4-1.0 სმ vs 0.2 სმ ნორმალური) შემდგომი გაფართოება.
ეს ხდება ქრონიკული დიფუზური ფილტვის დაავადება, ვასკულიტი, ფილტვის მეტასტაზური დაზიანება, ვლინდება ქრონიკული მარჯვენა პარკუჭის უკმარისობა და ვენური შეგუბების სისტემურ ცირკულაციაში.
სისხლძარღვთა სისტემა მთლიანად ფუნქციონირებს. სისხლის მიმოქცევის ერთ-ერთ წრეში ტვირთის ზრდა გარდაუვალია სხვა ცვლილებებში. აქედან გამომდინარე, დროთა განმავლობაში ვითარდება საერთო (კომბინირებული) გულის უკმარისობა.
იშემიური გულის დაავადება (CHD) - კორონარული მიმოქცევის აბსოლუტური ან ფარდობითი უკმარისობით გამოწვეული დაავადებების ჯგუფი. უმრავლესობის გულის იშემიური დაავადება ვითარდება, როდესაც კორონარული ათეროსკლეროზი (კორონარული) არტერიების, შესაბამისად, არ არის სინონიმი სახელწოდებით - კორონარული დაავადება.
როგორც IHD დაავადების დამოუკიდებელი ჯგუფი, WHO გამოყო 1965 წელს მისი დიდი სოციალური მნიშვნელობის გამო. 1965 წლამდე, ყველა შემთხვევაში CHD აღწერილი იყო როგორც გულის ათეროსკლეროზი, ან ჰიპერტენზია. იზოლაცია CHD ცალკე ჯგუფი იყო ნაკარნახევი და ეპიდემიის ზრდა სიხშირე და სიკვდილიანობის მისი გართულებები და საჭიროება სასწრაფო განვითარების ბრძოლის ღონისძიებათა მათ.
მსგავსი გულის იშემიური დაავადების ცვლილებები მიოკარდიუმის გაცილებით ნაკლებად განვითარებული გარეშე გვირგვინოვანი არტერიების ათეროსკლეროზი გამოწვეული სხვა დაავადებების, რასაც ნათესავი ან აბსოლუტური უკმარისობა კორონარული სისხლის მიმოქცევის ano¬malii თანდაყოლილი გულის იშემიური არტერიიტის, ემბოლია კორონარული არტერიების trombendokarditah, დარღვევები სისხლის oxygenation მძიმე "cyanotic "გულის დაავადებები, ანემიები, otravle¬niyah ნახშირბადის ოქსიდი (II) CO, ფილტვის უკმარისობა, და ა.შ .. ცვლილებები მიოკარდიუმის დროს ამ დაავადებების რომლებიც არ არის დაკავშირებული, რომ არის და მიჩნეულია გართულებები ამ დაავადებების.
ეპიდემიოლოგია. CHD არის სიკვდილის მთავარი მიზეზი მსოფლიოს ბევრ ეკონომიკურად განვითარებულ ქვეყნებში. მაგალითად, აშშ-ში, მაგალითად, 5.4 მილიონი ახალი შემთხვევა რეგისტრირებულია ყოველწლიურად,] / 2 რომელთა ძალადაკარგულია და 550,000 ადამიანი იღუპება. მას შემდეგ, რაც გვიან 60-იან წლებში CHD ავადობის მამაკაცების შრომისუნარიანი დაიწყო მკვეთრად გაიზრდება, რითაც საუბარი ეპიდემიის CHD. შემოსული ბოლო წლების განმავლობაში ბევრ ქვეყანაში არსებობს ტენდენცია სტაბილიზაციის ავადობისა და სიკვდილიანობის გულის კორონარული დაავადება, რომელიც გამოწვეულია მრავალი მიზეზის გამო: მოწევის აკრძალვა, შემცირება ქოლესტერინის დიეტა, კორექტირება მაღალი არტერიული წნევის, ქირურგიის და სხვა.
ეტიოლოგია და პათოგენეზი. CHD აქვს საერთო ეტიოლოგიური და პათოგენეტიკური ფაქტორი ათეროსკლეროზი და ჰიპერტენზია, რომელიც არის შემთხვევითი, რადგან გულის იშემიური დაავადების ფაქტიურად სახით გულის ათეროსკლეროზი და ჰიპერტენზია.
კორონარული არტერიის დაავადების პათოგენეტიკური ფაქტორები ასევე იწვევს რისკ-ფაქტორებს, რადგან ისინი განსაზღვრავენ დაავადების განვითარების ალბათობას. მნიშვნელობის მიხედვით ისინი იყოფა პირველი და მეორე რიგის ფაქტორებად. ყველაზე მნიშვნელოვანი პირველი მიზნით რისკ ფაქტორები მოიცავს ჰიპერლიპიდემია, მოწევა, ჰიპერტენზიის, დაბალი ფიზიკური აქტივობა, სიმსუქნე, კვების ფაქტორები (ქოლესტერინის დიეტა), სტრესი, გლუკოზას, მამრობითი სქესის, სპირტი. მათ შორის რისკ-ფაქტორები, მეორე რიგის - დარღვევები კონტენტი კვალი ელემენტები (თუთია), გაიზარდა წყლის სიხისტე, კალციუმის დონის მომატება და ფიბრინოგენის სისხლში, giperurike-
ჰიპერლიპიდემია. ჰიპერქოლესტერინემია და ჰიპერტრიგლიცერიდემია გულის კორონარული არტერიების ათეროსკლეროზის განვითარებაში ყველაზე მნიშვნელოვანი პათოგენეტიკური ფაქტორებია. პირდაპირი კორელაცია შეიქმნა ქოლესტერინის დონეს შორის სისხლისა და გულის დაავადებების კორონარულ სიკვდილზე. შედარებით დაბალია, ვიდრე 150 მგ / ლ და დაბალი სიმკვრივის ლიპოპროტეიდების (LDL) შედარებით დაბალი ქოლესტერინის კონცენტრაციის მქონე ადამიანებში, IHD შედარებით იშვიათია. ჰიპერტრიგლიცერიდემიის დამოუკიდებელი მნიშვნელობა საკამათოა, თუმცა კორელაცია ნაჩვენებია მათ სისხლის კონცენტრაციის ზრდას შორის პარალელურად LDL. დიაბეტის მქონე პაციენტებში კორონარული არტერიის დაავადების ხშირი განვითარება ხდება.
თამბაქოს მოწევა, IHD მწეველთა შორის ვითარდება 2.14-ჯერ უფრო ხშირად, ვიდრე არამწეველთა. მოწევის მთავარი შედეგია ავტონომიური ნერვული სისტემის სიმპათიური ნაწილის სტიმულირება, სისხლში ნახშირბადის მონოქსიდის დაგროვება (11), სისხლძარღვთა კედლის იმუნური დაზიანება და თრომბოციტების აგრეგაციის გააქტიურება. ადამიანები, რომლებიც დღეში 25 სიგარეტს ვეღარასხამს, მაღალი სიმკვრივის ლიპოპროტეიდების (HDL) დონის შემცირებას და ძალიან დაბალი სიმკვრივის ლიპოპროტეიდების (VLDL) დონის ზრდას აჩვენებენ. კორონარული არტერიის დაავადების განვითარების რისკი ზრდის სიგარეტის რაოდენობას.
ჰიპერტენზია. ათეროსკლეროზის დროს ეს ხელს უწყობს არტერიული ჰიალინოზის განვითარებას და მარცხენა პარკუჭის მიოკარდიუმის ჰიპერტროფიას იწვევს. ყველა ეს ფაქტორი მიოკარდიუმის იშემიური დაზიანების ზრდასთან ერთად იზრდება.
კორონარული არტერიების ათეროსკლეროზის როლი. მეტი, ვიდრე 90% პაციენტების გულის იშემიური დაავადება აქვს stenosing ათეროსკლეროზი კორონარული არტერიების ერთად სტენოზი 75% მინიმუმ ერთი ძირითადი არტერია. შედეგები თქვენ ექსპერიმენტული და კლინიკური დაკვირვება აჩვენებს, რომ 75% სტენოზი კორონარული არტერიების ვერ უზრუნველყოფს საჭირო საფუძველზე, გულის კუნთში ჟანგბადის კი დაბალი დატვირთვის უშუალო მიზეზებზე იშემიური მიოკარდიუმის დაზიანება გულის იშემიური დაავადების თრომბოზი კორონარული არტერიების, TRom boemboliya, ხანგრძლივი სპაზმი, ფუნქციური გადაძაბვა ინფარქტი in a stenotic ათეროსკლეროზი კორონარული არტერიების და არასაკმარისი გირაოს მიმოქცევაში. თრომბოზი, გულის იშემიური გვხვდება 90% ტრანსმურული მიოკარდიუმის ინფარქტის - ერთ-ერთი ყველაზე მძიმე ფორმების გულის იშემიური დაავადება. თრომბუსი ლოკალიზებულია, როგორც წესი, წყლულოვანი ათეროსკლეროზული დაფა. გენეზისი thrombus უკავშირდება თრომბოციტების აგრეგაციის ადგილზე დაფა დაწყლულება, სადაც არ არის ზემოქმედების subendothelial ფენის და გასვლის ქსოვილის თრომბოპლასტინის. თავის მხრივ, თრომბოციტების აგრეგაციის იწვევს გათავისუფლებას გამომწვევების vasospasm, -. Thromboxane A2, სეროტონინი, ჰისტამინი და ა.შ. ასპირინი ამცირებს thromboxane A2 სინთეზს და თრგუნავს თრომბოციტების აგრეგაციას და vasospasm.
თრომბოემბოლია კორონარულ არტერიებში, როგორც წესი, ხდება ჩამოხევა thrombotic მასები მათი პროქსიმალური და მარცხენა პარკუჭის ღრუში.
კორონარული არტერიების ხანგრძლივი სპაზმი ანგიოგრაფიული მონაცემები ადასტურებს. სპაზმი ვითარდება ათეროსკლეროზით დაავადებული კორონარული არტერიების მაგისტრალურ კალთაში. Vasospasm რთული მექანიზმი, იმის გამო, ადგილობრივი გათავისუფლება ვაზოაქტიური ნივთიერებების ჩამოყალიბდა დროს თრომბოციტების აგრეგაციის ზედაპირზე ათეროსკლეროზული plaques. მას შემდეგ, რაც გადაჭრის ხანგრძლივი სპაზმი, სისხლის ნაკადის აღდგენილია მიოკარდიუმის, მაგრამ ეს ხშირად იწვევს დამატებითი ზიანის საწყისი reperfusion, reperfusion დაზიანება. ვასპოსმა ასევე შეიძლება გამოიწვიოს კორონარული არტერიის თრომბოზი. თრომბოზი მექანიზმი შეიძლება იყოს გამოწვეული დაზიანება ათეროსკლეროზული დაფა დროს სპაზმი, რომ ხშირად ხდება განსაკუთრებით მაშინ, როდესაც aterokaltsinoze.
ფუნქციური overvoltage პირობები მარცხი გირაოს მიმოქცევაში ათეროსკლეროზი კორონარული არტერიების ასევე შეუძლია ზიანი მიაყენოს იშემიური მიოკარდიუმის. ამავე დროს, დადასტურებულია სტენოზის ხარისხისა და ათეროსკლეროზის პრევალენტობის ხარისხი. კორონარული არტერიის არანაკლებ ერთი ძირითადი მაგისტრალის 75% -ის სტენოზი მნიშვნელოვანია.
მორფოგენეზი. გულის იშემიური დაავადების დროს, იშემიური მიოკარდიუმის დაზიანება და რეგენერაციის პროცესები ვითარდება ნაბიჯია.
იშემიური მიოკარდიუმის დაზიანების მექანიზმი კომპლექსურია
მიოკარდიოციტების დროს ჟანგბადის შეწყვეტის გამო, ჟანგბადური ოქსიდაციური ფოსფორილაცია და, შესაბამისად, ATP დეფიციტის შემთხვევები. შედეგად, იონური ტუმბოების მუშაობა ჩაიშალა, ხოლო ნატრიუმის და წყლის ჭარბი რაოდენობით უჯრედები შემოდიან, ხოლო საკნებში კალიუმის დაკარგვა ხდება. ეს ყველაფერი იწვევს შეშუპებას და მეტოქანდრილურ შეშუპებას.
და საკნები. უჯრედები ასევე მიიღებენ კალციუმის ჭარბ რაოდენობას, რაც იწვევს Ca2 +- ის დამოუკიდებელი პროტეაზების აქტივაციას.
კალპენები, აქტიური მიკროფილმების დისოციაცია. ფოსფოლიპაზის A2 აქტივაცია. მიოკარდიოციტების დროს ანაერობული გლიკოლაზი იზრდება, გლიკოგენის მაღაზიები ჩამოიშლება, რაც იწვევს სკისტოზს. ჟანგბადის დეფიციტის პირობებში, რეაქტიული ჟანგბადის ფორმები და ლიპიდური პეროქსიდები იქმნება. შემდეგ მოდის მემბრანის სტრუქტურების განადგურება, პირველ რიგში მიტოქონდრია, შეუქცევადი დაზიანება ხდება.
იშემიური მიოკარდიუმის დაზიანება, როგორც წესი, იწვევს კოაგულაციის და აპოპტოზის გზას. ამავდროულად, გენი რეაგირება ხდება აქტიურად, უპირველეს ყოვლისა, c-fos და "პროგრამირებული სიკვდილის" პროგრამა, აპოპტოზი, გააქტიურებულია. კალციუმის დაზიანების მექანიზმები დიდი მნიშვნელობა აქვს. აპოპტოზის დროს აღინიშნება დნმ-ის ჰიდროლიზით კალციუმის ენდოუნუკეზების გააქტიურება ცალკეულ ფრაგმენტებში.
პერიფერიული ზონებში იშემიური დაზიანებები ჩვეულებრივ დამთავრდება კოლიკვაციის ნეკროზით, უჯრედის შეშუპებით და მიოციტოლიზით, რაც განსაკუთრებით დამახასიათებელია რეპერფუზიის დაზიანებებით.
იშემიური მიოკარდიუმის დაზიანება შეიძლება შეუქცევადი და შეუქცევადი იყოს.
შექცევადი იშემიური დაზიანება ვითარდება იშემიის პირველი 20-30 წუთიდან, ხოლო მათი გამომწვევი ფაქტორების მოქმედების შეწყვეტის შემთხვევაში მთლიანად გაქრება. მორფოლოგიური ცვლილებები ძირითადად აღმოჩენილია ელექტრონული მიკროსკოპიით (EM) და ჰისტოქიმიური კვლევებით. EM საშუალებას იძლევა გამოვლენილი mitochondrial შეშუპება, დეფორმაცია მათი cristae, დასვენების myofibrils. ჰისტოფიკურად, არსებობს დეჰიდრაგენების, ფოსფორილეზის, გლიკოგენის მაღაზიებში, კალიუმის კალიუმის დაქვეითება და უჯრედშიდა ნატრიუმის და კალციუმის კონცენტრაციის ზრდა. ზოგიერთ ავტორს აღნიშნავს, რომ სინათლის მიკროსკოპიით, იშემიური ზონის პერიფერიაზე აღმოჩენილია ცხიმოვანი კუნთების ბოჭკოები.
კარდიომიოციტების მიმართ შეუქცევადი იშემიური დაზიანება იშემიის შემდეგ იწყება 20-30 წუთის განმავლობაში. პირველი 18 საათის განმავლობაში, მორფოლოგიური ცვლილებები აღირიცხება მხოლოდ EM, ჰისტოქიმიური და luminescent მეთოდების გამოყენებით. EM- სთან ერთად, სარკომემში შესვენება, მიტოქონდრიაში ამორფული მასალის (კალციუმის) დეპონირება, მათი კრისტის განადგურება, ქრომატინის კონდენსაცია და ჰეტეროქრომატის გამოვლენა. სტრომაში არის შეშუპება, პლეტორა, ერითროციტის დიაპიეზი, პოლიმორფონქტონული ლეიკოციტების მარგინალური მდგომარეობა, რომელიც ასევე შეიძლება შეინიშნოს სინათლის მიკროსკოპიით.
იშემიის 18-24 საათის შემდეგ იქმნება ნეკროზის ზონა, რომელიც გამოიყურება მიკრო და მაკროსკოპულად, ანუ მიოკარდიუმის ინფარქტი იქმნება. მიოკარდიუმის ინფარქტის შედეგად განვითარებული სამი სახის ნეკროზი:
- კოაგულაცია - ლოკალიზებულია ცენტრალურ ზონაში, კარდიომიოციტების გადიდებაზე, კალიპიკნოზისა და კალციუმის დაგროვების შედეგად. კოაგულაციური ნეკროზი რეალურად აპოპტოზის გამოვლინებაა; ნეკროზული მასები ამოღებულნი არიან ფაგოციტოზით მაკროფაგებით;
- კოოპერაცია შემდგომი მიოციტოლიზიით - კუნთოვანი კუჭის ნეკროზი რეკორპორაციისა და კოაგულაციის ნეკროზის ნიშნები, ასევე საკნებში კალციუმის დაგროვება, მაგრამ ნეკროზული მასების შემდგომი ლილი. ეს ნეკროზი მდებარეობს ინფარქტის პერიფერიულ ნაწილებში და გამოწვეულია იშემიის და რეპერფუზიის საშუალებით;
- მიოზიტოლიზი - კოლიკვაციის ნეკროზი - მიტოქონდრიის შეშუპება და განადგურება, უჯრედში ნატრიუმის და წყლის დაგროვება, ჰიდროპოუს დისტროფიის განვითარება. ნეკროზული მასები აღმოიფხვრას ლიზი და ფაგოციტოზიით.
დეზარაკვის ანთების ზონა ჩამოყალიბდა ნეკროზის ზონაში, რომელიც წარმოდგენილია პირველი სისხლით სისხლძარღვთა სისხლის წითელი უჯრედების დიაპოეზიით და ლეიკოციტების ინფილტრაციით. შემდგომში, ცვლილებებია ფიჭური თანამშრომლობისა და მაკროფაგებისა და ფიბროპლასტების, ისევე როგორც ახლად ჩამოყალიბებული ჭურჭელი, იწყება დომინირების სფეროში ანთება. მე -6 კვირით, ნეკროზის ზონა იცვლება ახალგაზრდა შემაერთებელი ქსოვილებით. მიოკარდიუმის ინფარქტის შემდეგ სკკეროზის ცენტრი იქმნება ყოფილი ნეკროზის ადგილზე. მწვავე კატასტროფის შედეგად დაზარალებული პაციენტი რჩება ქრონიკული გულის დაავადებით პოსტ-ინფარქტის კარდიოკლეროზის სახით და კორონარული არტერიების ათეროსკლეროზის შეწყვეტა.
კლასიფიკაცია. IHD მიედინება ტალღებში, რომელსაც თან ახლავს კორონარული კრიზისი, ანუ მწვავე (აბსოლუტური) და / ან ქრონიკული (ნათესავის) კორონარული უკმარისობის ეპიზოდებით. ამასთან დაკავშირებით გამოირჩევა მწვავე IHD და ქრონიკული IHD. მწვავე კორონარული არტერიის დაავადება ხასიათდება მიოკარდიუმის მწვავე იშემიური დაავადების განვითარების, ქრონიკული იშემიური გულის დაავადების განვითარებით - კარდიოსკლეროზის მიერ იშემიური დაზიანების შედეგად.
CHD კლასიფიკაცია
მწვავე კორონარული არტერიის დაავადება
1. უეცარი გულის სიკვდილი
2. მწვავე ფოკალური იშემიური მიოკარდიული დისტროფია
მიოკარდიუმის ინფარქტი
ქრონიკული CHD
1. მაკროფაკალური კარდიოსკლეროზი
2. მცირე ყურის კარდიოკლეროზი
მწვავე კორონარული არტერიის დაავადება განისაზღვრება სამი ფორმით: მოულოდნელი გულის სიკვდილი, მწვავე ფოკალური იშემიური მიოკარდიუმის დეგენერაცია და მიოკარდიუმის ინფარქტი.
ქრონიკული IHD წარმოდგენილია პოსტ ინფარქტის დიდი ფოკალური და დიფუზური მცირე ფოკუსური კარდიოსკლეროზიით.
უეცარი გულის სიკვდილი. ლიტერატურაში მოულოდნელად გულის სიკვდილის სიკვდილი განისაზღვრება, როგორც სიკვდილი
მყისიერად ან წუთში, გულის დაავადების სიმპტომების დაწყებიდან რამდენიმე საათში. უმეტეს შემთხვევებში (80% -მდე) იწყება IHD პაციენტებში კორონარული არტერიების ათეროსკლეროზი. თუმცა, უნდა აღინიშნოს, რომ მოულოდნელი გულის სიკვდილი შეიძლება განვითარდეს სხვა დაავადებებში.
მწვავე გულის იშემიური დაავადების უეცარმა გულის სიკვდილი არის სიკვდილიანობის პირველი 6 საათის მწვავე მიოკარდიუმის იშემიის დროს. ამ პერიოდში პაციენტთა 74-80% დაფიქსირდა კგ, G კბილების, S ინტერვალი T, ლეტალური არითმიის (პარკუჭოვანი ფიბრილაცია, ასისტოლეული) ცვლილებები, თუმცა ამ პერიოდში არ იცვლება სისხლის ფერმენტები.
მორფოლოგიური ცვლილებები შეიძლება შეესაბამებოდეს იშემიკური დაზიანების ადრეულ ეტაპებს უცვლელი მიოკარდიუმის ფონზე, მაგრამ უფრო ხშირად კარდიოკლეროზის ან მიოკარდიუმის ინფარქტის ფონზე განვითარებული მოვლენები. ასეთ შემთხვევებში ხშირად მიყენებული ზარალის ლოკალიზება ხდება სადისტრიბუციო სისტემის არეალში, რომელთანაც დაკავშირებულია არითმიების განვითარება. მწვავე იშემიური დაზიანების ფონზე მოულოდნელი სიკვდილი გამოიწვია, მაკროსკოპული ცვლილებები არ არის გამოვლენილი. მიკროსკოპული შეიძლება გამოვლინდეს უჯრედის კუნთების ბოჭკოები და პერიფერიული რეგიონებში კოაგულაციის ნეკროზის საწყისი გამოვლინებები. EM, მიტოქონდრიალური დაზიანებით, კალციუმის დეპოზიტებით, სარკოლემის დაშლას, ქრომატინის მარგინალიზაციას, ჰისტოფიკურად, დეჰიდრაგენის აქტივობის შემცირებას და გლიკოგენის გაუჩინარებას.
თრომბოზის ან თრომბოემბოლიური ბოლუსის მიერ კორონარული არტერიების მწვავე ოკლუზია გამოვლინდა მხოლოდ მოულოდნელი გულის გარდაცვალების გარდაცვლილის 40-50% -ში. თრომბოზის შედარებით დაბალი შემთხვევები შეიძლება აიხსნას ფიბრინოლიზის განვითარებით, ასევე ვასპომასის და მიოკარდიუმის ფუნქციური გადატვირთვის შესაძლო როლი კორონარული სისხლის მიმოქცევის პირობებში უეცარი გულის გარდაცვალების გენეზისის დროს.
გარდაცვლილის გარდაცვალების შემთხვევაში თანოტოგენეზი (კვდება მექანიზმი) გამოწვეულია ლეტალური არითმიების განვითარებით.
მწვავე ფოკალური იშემიური მიოკარდიული დისტროფია. მწვავე კორონარული არტერიის დაავადების ფორმა, მწვავე მიოკარდიუმის იშემიის დაწყების შემდეგ პირველი 6-18 საათის განმავლობაში ვითარდება. დამახასიათებელი ცვლილებები აღირიცხება ეკგზე. სისხლში შეიძლება გამოვლინდეს დაზიანებული მიოკარდიუმის, კუნთების ტიპის კრეატინინის კინაზის და ნოქსალოცეტატის ტრანსამინაზას გლუტის შემცველობა. EM და ჰისტოქიმიური რეაქციების დახმარებით, იგივე ცვლილებები აღირიცხება როგორც გულის გარღვევის გარეშემდგომი პერიოდის ინექციური ადრეული იშემიური დაზიანებით, მაგრამ უფრო გამოხატული. გარდა ამისა, EM- თან შესაძლებელია აპოპტოზის ფენომენების დაკვირვება, მარგინალური ნეკროზი აღინიშნება კუნთების ბოჭკოების რეკორდის ფისში.
სექციური ცხრილიდან ადრეული იშემიური დაავადებები დიაგნოზირებულია კალიუმის თელუსალიტისა და ტეტრაზოლიუმის მარილების გამოყენებით, რომლებიც არ იკვლევენ იშემიურ ზონაში ჟანგბადის არარსებობის გამო და დეჰიდროგენაზების აქტივობის შემცირება.
მიოკარდიუმის ინფარქტი. მწვავე კორონარული არტერიის დაავადების ფორმა, რომელიც ხასიათდება იშემიური მიოკარდიუმის ნეკროზის განვითარებით. ვითარდება იშემიის დაწყებიდან 18 საათის შემდეგ, როდესაც ნეკროზის არეალი ხდება მიკრო და მაკროსკოპული ხილული. ECG ცვლილებებთან ერთად, ის ხასიათდება ფერმენით.
მაკროსკოპული მიოკარდიალური არარეგულარული, თეთრი ჰემორაგიული კოროლა. ნეკროზის ფართობი არის მიკროსკოპულად განსაზღვრული, რომელიც გარშემორტყმულია დემარკაციის ანთების ზონაში, რომელიც უჯრედის პირველიდან უჯრედული ქსოვილისგან განსხვავდება. ნეკროზის არეში, ცენტრში კოაგულაციის ნეკროზი, კოეფიციენტი მიოციტოლიზი და კოლიკვაციის ნეკროზი განისაზღვრება პერიფერიაზე.
გულის შეტევით პირველი დღის განმავლობაში სადემარკაციო ანთების ზონაში წარმოდგენილია ლეიკოციტების ლიმფური და სრული სისხლძარღვოვანი სისხლძარღვები დიაპოეზიით და 7-10 დღიდან - ახალგაზრდა შემაერთებელი ქსოვილის თანდათანობით შეცვლის ნეკროზისა და დაძველების ფართობი. ინფარქტის ნაწიბური ხდება მე -6 კვირით.
გულის შეტევით, ორი ეტაპია: ნეკროზი და ნაწიბური.
მიოკარდიუმის ინფარქტის კლასიფიკაცია
I. იმ დროისათვის
1. პირველადი (პირველად გაჩნდა)
2. განმეორებითი (წინა თვიდან 6 კვირის განმავლობაში განვითარება)
3. განმეორებითი (წინააღდეგ 6 კვირის შემდეგ განვითარებული)
აი. ლოკალიზაციის გზით
1. მარცხენა პარკუჭის წინა კედელი და წინა ინტერვენტრიკულური სეგმუმის წინა კედელი
2. მარცხენა პარკუჭის წინა კედელი
3. მარცხენა პარკუჭის გვერდითი კედელი
4. ინტერვენტრიკულური სეპტიუმი
5. ინტენსიური გულის შეტევა
III. გავრცელებით
1. სუბენდონადი
2. Intramural
3. სუბენდონადი
4. ტრანსმერული
განმეორება (პირველად მოხდა), განმეორებითი (შემდგომში განვითარებული 6 კვირის განმავლობაში), განმეორებითი (შემდგომში განვითარებული 6 კვირის შემდეგ) გამოირჩევა. განმეორებითი
გულის შეტევით გამოვლინდა გულის შეტევა და ნეკროზის ახალი ფისი. როდესაც განმეორებითი - პოსტ ინფარქტის ნაწიბურები და ნეკროზის ფოლი.
ლოკალიზაციის მიხედვით, მარცხენა პარკუჭის წინა კედლის ინფარქტი, აპერქსი და წინა ინტერვენტრიკულური სეპტომი იზოლირებულია - 40-50%, ვითარდება ობსტრუქცია, მარცხენა დაღმავალი არტერიის სტენოზი; მარცხენა პარკუჭის უკანა კედელი - 30-40% შემთხვევები, ობსტრუქციით, მარჯვენა კორონარული არტერიის სტენოზი; მარცხენა პარკუჭის გვერდითი კედელი - 15-20% შემთხვევები, ობსტრუქციით, მარცხენა კორონარული არტერიის წრეწირის ფუძის სტენოზი. იშვიათად, იზოლირებული პარკუჭის სეფატური ინფარქტი ვითარდება - 7-17% შემთხვევები, ისევე როგორც ვრცელი ინფარქტი - მარცხენა კორონარული არტერიის ძირითადი მაგისტრალური მომატება.
იზოლირებული subendocardial, ინტრაramural, subepicardial და transmural infarity გავრცელების მიხედვით. ეკგ-დიაგნოზი საშუალებას იძლევა განისაზღვროს სუბენდოკარდიული და ტრანსმერული ინფარქტი. ითვლება, რომ ტრანსმისიური გულის შეტევა ყოველთვის იწყება სუბეციკარდიული ნაწილის დაზიანებისგან მათი სისხლით მომარაგების მახასიათებლების გამო. სუბენდოპარდიული ინფარქტი ხშირად არ ახლდა კორონარული ჭურვების თრომბოზით. ითვლება, რომ ასეთ შემთხვევებში ვითარდება ვასპომასის შედეგად ადგილობრივი ჰუმორული ფაქტორებით. ამის საპირისპიროდ, ტრანსმური ინფარქტის დროს, გულის კორონარული არტერიების თრომბოზი 90% -ში გვხვდება. ტრანსმერული ინფარქტი თან ახლავს პარიტეტული თრომბოზისა და პერიკარდიტის განვითარებას.
გულის შეტევის გართულებები: კარდიოგენური შოკი, პარკუჭოვანი ფიბრილაცია, ასისტოლი, მწვავე გულის უკმარისობა, მიოკარდიური და გულის რღვევები, მწვავე ანევრიზი, თრომბოემბოლიური გართულებების პარალელური თრომბოზი, პერიკარდიტი.
მიოკარდიუმის ინფარქტის სიკვდილიანობა 35% -ს შეადგენს და ყველაზე ხშირად ვითარდება ლეტალური არითმიების, კარდიოგენური შოკისა და მწვავე გულის უკმარისობის საწყისი დაავადების პრეკლინიკური პერიოდი. მოგვიანებით პერიოდში - თრომბოემბოლიის და გულის რღვევის გამო, ხშირად მწვავე ანევრიზების ფართობზე პერიკარდიული ღრუს ტამპონადა.
მსხვილი კეროვანი (პოსტ ინფარქტი) კარდიოსკლეროზი. იგი ვითარდება გულის შეტევის შედეგში და წარმოდგენილია ბოჭკოვანი ქსოვილით. შემონახული მიოკარდია აღინიშნება რეგენერაციული ჰიპერტროფიით. თუ მსხვილი ფოკალური კარდიოსკლეროზი ხდება ტრანსმორალური მიოკარდიუმის ინფარქტის შემდეგ, გართულებები შეიძლება განვითარდეს - ქრონიკული გულის ანემიზმი. სიკვდილი გულის ქრონიკული უკმარისობით ან თრომბოემბოლიური გართულებებია.
დიფუზური მცირე ფოკუსური კარდიოკლეროზი. ქრონიკული ქრონიკული არტერიის დაავადების სახით, დიფუზური მცირე ფოკუსური კაროკლეროზიის განვითარება შედარებით მცირეა იშემიური ფაზის განვითარების შედარებით კორონარული უკმარისობის გამო. შეიძლება თან ახლდეს კარდიომიოციტების ატროფია და ლიპოფოუსცინოზი. ცერებროვასკულური დაავადებები (WHO- ს დამოუკიდებელი ჯგუფი - 1977 წელს) ხასიათდება თავის ტვინის სისხლის მიმოქცევის მწვავე დარღვევებით, რომელთა განვითარებაც ათეროსკლეროზი და ჰიპერტენზიაა. ნევროლოგიური საავადმყოფოებში პაციენტთა 50% -ზე მეტია პრეპარატი ცერებროვასკულური დაავადებების მქონე პაციენტებში.
ცერებროვასკულური დაავადებების კლასიფიკაცია
I. ტვინის დაავადებები იშემიური დაზიანებით
1. იშემიური ენცეფალოპათია
2. იშემიური ცერებრალური ინფარქტი
3. ჰემორაგიული ცერებრალური ინფარქტი
აი. ინტრაკრანიალური სისხლდენა
1. Intracerebral
2. სუბარაჩინი
3. შერეული
III. ჰიპერტენზიული ცერებროვასკულური დაავადებები
1. Lacunar ცვლილებები
2. სუბსთურ ლეიკოენცეფალოპათია
3. ჰიპერტონული ენცეფალოპათია
დაავადების შემდეგი ძირითადი ჯგუფები გამოირჩევიან: 1) იშემიური დაზიანებით ასოცირებული ტვინის დაავადებები - იშემიური ენცეფალოპათია, იშემიური და ჰემორაგიული ცერებრული ინფარქტი; 2) ინტრაკრანიალური სისხლდენა; 3) ჰიპერტენზიული ცერებროვასკულური დაავადებები - ლაკონური ცვლილებები, სუბკორკული ლეიკოენცეფალოპათია, ჰიპერტონული ენცეფალოპათია.
კლინიკა იყენებს ტერმინი ინსულტს (ლათინურ ენაზე, სულარულ-ხტომაში), ან გონება. ინსულტი შეიძლება წარმოდგენილი იყოს მრავალფეროვანი პათოლოგიური პროცესები: - ჰემორაგიული ინსულტი - ჰემატომა, ჰემორაგიული გაღიზიანება, სუბარაქნოიდური სისხლდენა; - იშემიური ინსულტი - იშემიური და ჰემორაგიული ინფარქტი.
ტვინის დაავადებები გამოწვეული იშემიური დაზიანება. იშემიური ენცეფალოპათია. ცერებრალური არტერიების ცერებრალური არტერიოსკლეროზი თან ახლავს მუდმივი დონის გაუფასურებას. არტერიული წნევა თავის ტვინის სისხლძარღვებში. ქრონიკული იშეეა.
მისია იშემიისადმი ყველაზე მგრძნობიარეა ნეირონები, უპირატესად ცერებრალური ქერქის პირამიდული უჯრედები და მსხვილფეხა რქოსანი ფორმირებული ნეირონები (პურკინეჯი უჯრედები), ასევე ჰიპოკამპუსის ზიმმერის ზონის ნეირონები. ამ საკნებში აღინიშნება კალციუმის დაზიანება კოკულაციის ნეკროზისა და აპოპტოზის განვითარებით. მექანიზმი შეიძლება იყოს ამ უჯრედების მიერ ნეიროტრანსმიტერების წარმოება (გლუტამატი, ასპარტეთი), რაც იწვევს აციდოზის და იონური არხების გახსნას. იშემია ასევე იწვევს c-fos გენი აქტივობას ამ უჯრედებში, რასაც აპოპტოზი.
ნეირონების იშემიური ცვლილებები მორფოლოგიურად დამახასიათებელია - ციტოპლაზმის კოაგულაცია და ეოზინოფილია, ბირთვების პიკნოზი. გლიოზი ვითარდება მკვდარი უჯრედების ადგილზე. პროცესი გავლენას არ ახდენს ყველა საკნებში. ცერებრალური ქერქის პირამიდული უჯრედების მცირე ჯგუფების გარდაცვალების შემდეგ ლამირარული ნეკროზის ლაპარაკია. ხშირად, იშემიური ენცეფალოპათია ვითარდება წინა და შუა ცერებრალური არტერიების აუზების საზღვართან, სადაც, ანგიოსხულირების მახასიათებლების გამო, არსებობს ჰიპოქსია - გემების სუსტი ანასტომოზიისთვის ხელსაყრელი პირობები. აქვე აღინიშნება კოგულაციის ნეკროზის ფსო, რომელსაც ასევე უწოდებენ დეჰიდრატირებულ გულის შეტევებს. იშემიური ენცეფალოპათიის ხანგრძლივი არსებობით ხდება ცერებრალური ქერქის ატროფია. კომა შეიძლება განვითარდეს კორტიკალური ფუნქციების დაკარგვა.
ცერებრალური ინფარქტი. თავის ტვინის ინფარქტის მიზეზები კორონარული არტერიის დაავადების მსგავსია, მაგრამ ზოგიერთ შემთხვევაში იშემია შეიძლება გამოიწვიოს ტვინის დისლოკაციისას, ასევე სისხლის მიმოქცევის დროს დატევების ჭურჭლის ჭურჭლით.
იშემიური ცერებრალური ინფარქტი ხასიათდება არალეგალურად ფორმირებული კოლიკვიდაციის ნეკროზის ("დარბილების ცენტრი") განვითარებით - მაკროსკოპიულად განსაზღვრულია მხოლოდ 6-12 საათის შემდეგ 48-72 საათის შემდეგ, დემარკულაციის ანთების ფორმების ზონა და შემდეგ ნეკროზული მასების რეორგანიზაცია ხდება და კისტა ფორმები. იშვიათ შემთხვევებში, მცირე ზომის ნეკროზის ადგილზე ვითარდება გლუვი ნაწიბუროვანი.
ჰემორაგიული ცერებრალური ინფარქტი უფრო ხშირად ცერებრალური არტერიების ემბოლიის შედეგია კორტიკალური ლოკალიზაცია. ჰემორაგიული კომპონენტი ვითარდება დეატაცირების ზონაში დიაპოეზისის გამო და განსაკუთრებით გამოხატულია ანტიკოაგულანტული თერაპიით.
ინტრაკრანიალური სისხლდენა. იგი იყოფა intracerebral (ჰიპერტენზიული), სუბარაქნოიდური (aneurysmal), შერეული (parenchymal და subarachnoid - arteriovenous დეფექტების).
Intracerebral სისხლდენა. ჰიპერტონული (ჰემატომიური) მქონე პაციენტებში ინტრაცეპერებლური არტერიების ორმხრივი დარღვევების დროს მიკრონეზირსემია, აგრეთვე, დიაპიესის (პედიქიური სისხლდენა, ჰემორაგიული გაჟონვის) შედეგად. სისხლდენა ლოკალიზებულია ყველაზე ხშირად ტვინისა და ყელის ტვინის ქვეკორკულტურულ კვანძებში. შედეგში, კისტა ერთად rusty კედლები ჩამოყალიბდა გამო დეფორმირება hemosiderin.
სუბარაქნოიდური სისხლდენა. წარმოიქმნება დიდი ცერებრალური სისხლძარღვების ანევრიზმების rupture არა მხოლოდ ათეროსკლეროზული, არამედ ანთებითი, თანდაყოლილი და ტრავმული გენეზის.
ჰიპერტენზიული ცერებროვასკულური დაავადებები. განვითარება ადამიანებში ჰიპერტენზია.
ლაკონური ცვლილებები. წარმოდგენილია სუბკორტიკულ ბირთვების რეგიონში არსებული მცირე ზომის ჟანგბადის ცისტები.
სუბკორტიკალური ლეიკოენცეფალოპათია. მას თან ახლავს გარსის სუბსიდიური დაკარგვა და გლიოზის, არტერიოლოგიისა და ალკოსისის დემილიელის განვითარება.
ჰიპერტონული ენცეფალოპათია. ეს ხდება ჰიპერტენზიული დაავადების ავთვისებიანი ფორმის მქონე პაციენტებში და თან ახლავს სისხლძარღვთა კედლების ფიბრინოიდული ნეკროზის განვითარება, პედიქიური სისხლდენა და შეშუპება.
პარალიზის გართულებები. ტვინის შეშუპება, ტვინის დისლოკაციის ჩათვლით, სისხლის მიმოქცევას ტვინის პარკუჭების გარსში, რასაც სიკვდილს მიაღწევს.
კომენტარები არ არის.
გთხოვთ, შეხვიდეთ კომენტარზე.
როგორც ხელნაწერი
რეზინიკი ალექსეი გენადიევიჩი
MORPHOLOGICAL მანიფესტაციები
არაჯანსაღი გულის დაავადებისგან თავშეკავებული სიკვდილი
პეტერბურგი 2004
მუშაობა ჩატარდა შემდგომი პროფესიული განათლების სახელმწიფო სასწავლო დაწესებულებაში "რუსეთის ფედერაციის ჯანდაცვის სამინისტროს დიპლომისშემდგომი განათლების პეტერბურგის სამედიცინო აკადემია".
ხელმძღვანელი:
ექიმი მედიცინის ივანოვი იგორ ნიკოლაევიჩი
ოფიციალური ოპონენტები:
რუსეთის ფედერაციის უმაღლესი სკოლის დამსახურებული მუშაკი, მედიცინის დოქტორი
პროფესორი მიშინ ევგენი სტეფანოვიჩი
სამედიცინო მეცნიერებათა კანდიდატი Safrai ალექსანდრე ევგენიევიჩი
წამყვანი ინსტიტუტი: პეტერბურგის სახელმწიფო სამედიცინო უნივერსიტეტი. აკად. ი.პ. პავლოვა
შეხვედრაზე დისერტაციის დაცვა გაიმართება
სადისერტაციო საბჭო D 215.002.02 სამხედრო სამედიცინო აკადემიაში. CM კიროვი, რუსეთის ფედერაციის თავდაცვის სამინისტროს მისამართი: 194044, სანკტ-პეტერბურგი, ul. ლებედევა, 6.
დისერტაცია შეგიძლიათ იხილოთ სამხედრო სამედიცინო აკადემიის ფუნდამენტურ ბიბლიოთეკაში. CM კიროვი.
სადისერტაციო საბჭოს სამეცნიერო ხელმძღვანელი
სიდორინი ბ.
სამუშაოების ზოგადი აღწერილობა
თემის თემა
უეცრად გარდაცვალების დროს ტრადიციულად გააზრებული იყო გაუთვალისწინებელი, მოულოდნელი, სწრაფად მომაკვდინებელი სიკვდილი მწვავე, ფარული დაავადებისგან [Shestov DB პლივინსკი სი. 1996: ტომილინი ვ.ვ. Pashinyan G.A. 2001]. ქრონიკული დაავადებების სიკვდილი ასევე დაუდგენელია, როგორც მოულოდნელი სიკვდილი გასულ თვეში მათი სიცოცხლე არ იყო სტაციონარული ან ამბულატორიული მკურნალობა და ხელმძღვანელობდა ნორმალურ ცხოვრებას [Lipovetsky BM 1992]. ამჟამად, უეცარი სიკვდილის ნაცვლად, ტერმინი უეცარი სიკვდილია. ეს ტერმინები უნდა ჩაითვალოს სინონიმებად [Viter V.I. პერმიაკოვი ა. 2000; ტომლინი ვ.ვ. Pashinyan G.A. 2001].
მოულოდნელი სიკვდილი შეიძლება მოხდეს ნებისმიერი ორგანიზმის პათოლოგიისგან, მაგრამ ყველაზე ხშირი მიზეზები გულ-სისხლძარღვთა სისტემის დაავადებებია - იშემიური გულის დაავადება, ჰიპერტენზია, ათეროსკლეროზი. ამ სიაში წამყვანი პოზიციაა გულის გულის დაავადება, რომელიც კარდიოვასკულური სისტემის დაავადებების საერთო რაოდენობის 75% -ს შეადგენს [მალცევის სვ. 1997; ბოიკო იუ.ა. 2000; ტომლინი ვ.ვ. Pashinyan GA. 2001].
გულის იშემიური დაავადების უეცარი სიკვდილის ფუნქცია ისაა, რომ დაავადების დაწყებიდან პირველი ათწუთი წუთში სიკვდილის საერთო რაოდენობის 30-40% იღუპება და მომდევნო 2 საათში იგივეა. კარგად ორგანიზებული გადაუდებელი სამედიცინო დახმარებით, სიკვდილის 2/3 შემთხვევა prehospital ეტაპზე ხდება [Viter V.I. პერმიაკოვი ა. 2000; კირიჩენკო ა. 2002; გოლდშტეინი ჯ.ა. 2000; ლიბი პ. 2001]. დაწყებული მოულოდნელად, იგი ეჭვობს ძალადობას და ამიტომ საექსპერტო გამოძიების საგანია [მალცევის სვ. 1997; ნოვოსელოვი, ვ.პ. სავჩენკო SV 1997; ბოიკო იუ.ა. 2000].
მოულოდნელად გარდაცვლილთა ცხედრების ექსპერტიზის სპეციფიკი არის სამედიცინო დოკუმენტაციის არარსებობა, ამიტომ გარდაცვალების მიზეზი და სასამართლო დიაგნოზი ეფუძნება მხოლოდ მორფოლოგიურ მონაცემებს. თუმცა, იმის გამო, რომ სიკვდილი ძალიან სწრაფად ვითარდება, მიოკარდიუმის შემთხვევებში 50% შემთხვევაში მაკროსკოპიური ცვლილებები არ შეინიშნება, ხოლო უეცარი სიკვდილის პათოფიზიოლოგიური მექანიზმები სრულად არ არის გამჟღავნებული. აქედან გამომდინარე, მთავარი პრობლემაა გულის იშემიური დაავადების დროს მიოკარდიუმის იშემიის თანოტოგენური როლის განსაზღვრა [ნეპომნიასკიხ LM 1996; ჩააზოვი ე.ი. 1997; ტომლინი ვ.ვ.,
აქედან გამომდინარე, დღევანდელი მდგომარეობით, სასამართლო პრაქტიკაში გულის იშემიური დაავადების მწვავე ფორმების მოულოდნელი სიკვდილის დიაგნოზი რჩება.
Pashinyan GA. 2001; სინა ს.ჯ. et al. 1998 წ. ჰაიდერ კ.ჰ. 1999; ოოი დ. et al. 2000].
კვლევის მიზანი
სამუშაოს მიზანია გულის დაავადებათა მაქსიმალური მორფოლოგიური ნიშნების დადგენა კორონარული გულის დაავადების მწვავე ფორმებისაგან, რომელიც ეფუძნება გულის მაკრო-მიკროსკოპური, ბიოქიმიური შესწავლის საფუძველზე.
კვლევის მიზნები
კვლევის ძირითადი ამოცანებია:
1. ჰისტოლოგიური გამოკვლევის მასალების ერთიანი კოლექციის საფუძველზე, იშემიური გულის დაავადების მწვავე ფორმებში გულის მარცხენა პარკუჭის იშემიური დაზიანების განაწილების ტოპოგრაფიული მახასიათებლები.
2. სინათლისა და პოლარიზაციის მიკროსკოპიის გამოყენება კორონარული გულის დაავადების მწვავე ფორმების საინფორმაციო-მნიშვნელოვანი მორფოლოგიური ნიშნების დასადგენად.
3. გულის მიკროსკოპული ნიმუშების გამოსახულების კომპიუტერული დამუშავების შესაძლებლობები შეაფასოს მორფომეტრული კვლევა, რომელიც გულის დაავადების მწვავე ფორმების დიაგნოსტირებისთვისაა.
4. გულისთვის მაკროსკოპური და მიკროსკოპული ცვლილებების ურთიერთკავშირი.
5. მიოკარდიუმის მორფოლოგიური ცვლილებებისა და პერიკარდიული სითხის ბიოქიმიური პარამეტრების ურთიერთმიმართების შესაჩერებლად კორონარული გულის დაავადების მწვავე ფორმების მოულოდნელი გარდაცვალების შემთხვევაში.
სამეცნიერო სიახლე.
პირველად საფუძველზე ერთიანი კოლექცია მასალა და რთული მიკროსკოპული გამოკვლევა, რომელიც მოიცავს მსუბუქი და პოლარიზაციული მიკროსკოპული გამოვლინდა გამრავლების მახასიათებლები იშემიური პროცესი მარცხენა პარკუჭის მწვავე ფორმის გულის იშემიური დაავადება. კორონარული არტერიის დაავადების მწვავე ფორმის დიაგნოსტიკისათვის საჭირო ინფორმაცია და მორფოლოგიური კრიტერიუმები - მწვავე კორონარული უკმარისობა და მწვავე მიოკარდიუმის ინფარქტი წინასწარ ნეკროზულ ეტაპზე და მათ შორის დიფერენციალური დიაგნოზი. გულის მიკროსკოპული პრეპარატების გამოსახულების კომპიუტერული დამუშავება შესაძლებელია მოზრდილთა გულის დაავადების მწვავე ფორმების დიაგნოზის შემდგომი მორფომეტრიული კვლევით. ახალი მონაცემების მიღება გვიჩვენებს, რომ პოლარიზაციის მიკროსკოპიასთან ერთად, მიკროსკოპული ნიმუშების ნიმუში ქრომოტროპული 2B- ს მიერ წყალხსნარით არის შესაძლებელი კარდიომიოციტების მწვავე დაზიანების იდენტიფიცირება. აღინიშნება კორეის არტერიის სტენოზისა და მიკროსკოპული ცვლილებების ხარისხი მარცხენა პარკუჭოვანი მიოკარდიუმში, აღინიშნება განსხვავებები გულის არტერიული სისტემის რესტრუქტურიზაციისას მამაკაცებსა და ქალებში. შეიქმნა პერიკარდიულ სითხეში გულისა და გულის მარკერების მარცხენა პარკუჭში მიკროსკოპული ცვლილებები.
პრაქტიკული მნიშვნელობა
კვლევამ აჩვენა, რომ როდესაც მიოკარდიუმის შეკუმშვის მწვავე კორონარული უკმარისობის დაკარგვა მოხდა
მარცხენა პარკუჭის არსებობა ერთდროულად ხდება სამი ან მეტი ტოპოგრაფიული სივრცეში. მიოკარდიუმის მწვავე ინფარქტის სიკვდილის შემდეგ, მიოკარდიუმის კონტრაქტის დაკარგვა ხდება ერთ ან ორ ტოპოგრაფიულ სივრცეში. მიღებული მონაცემები დაშვებულია. შესთავაზოს კომპლექტი დიფერენციალური დიაგნოსტიკის კრიტერიუმები გადამოწმების მწვავე კორონარული დაავადება, რომელიც ეფუძნება სტანდარტიზებული კოლექცია მასალის ჰისტოლოგიური გამოკვლევის, ნათელი და პოლარიზაცია მიკროსკოპიის და კომპიუტერული დამუშავება micropreparations მოჰყვა morphometry. ახალი დიაგნოსტიკური შესაძლებლობები ჰიდროლოგიური პრეპარატების შერევით ქრომოტროპით 2B წყალში ლურჯი. გარკევული გულის დაავადების მწვავე ფორმების დიაგნოზის დროს პერიკარდიუმის სითხის გულის მარკერების ღირებულება დადასტურდა.
კვლევის შედეგები გააცნო პრაქტიკის ვოლგოგრადის და ნოვგოროდის რეგიონული ბიუროს სასამართლო-სამედიცინო ექსპერტიზა, ვოლგოგრადის რეგიონული mortem ბიუროს, ასევე სასწავლო პროცესში დეპარტამენტის სასამართლო მედიცინის პეტერბურგის ჯანდაცვის სამინისტროს და ვოლგოგრადის სახელმწიფო სამედიცინო უნივერსიტეტის სამედიცინო აკადემია პოსტდიპლომური განათლების პათოლოგიური ანატომიის ვოლგოგრადის სახელმწიფო სამედიცინო უნივერსიტეტი.
დაცვის ძირითადი დებულებები
დაცვისთვის შემდეგი ძირითადი პუნქტებია გამოყოფილი:
1. გულის დაავადებების მწვავე ფორმებისგან ეჭვმიტანილი გარდაცვალების შემთხვევაში ჰისტოლოგიური გამოკვლევის მასალის ერთიანი კოლექციის ღირებულება.
2. სინათლისა და პოლარიზაციის მიკროსკოპიით გამოვლენილი ინფორმაციულად მნიშვნელოვანი მორფოლოგიური ნიშნები.
3. გულის კორონარული გულის დაავადების მწვავე ფორმებში გულმკერდში და მიკროსკოპული ცვლილებები.
4. გულის ქრონიკული დაავადების მწვავე ფორმების სიკვდილის დროს პერიკარდიუმის სითხის კარდიოლოგიური დიაგნოსტიკური ღირებულება.
სამუშაოების დამტკიცება
სადისერტაციო მასალები განმეორებით განიხილეს რუსეთის ფედერაციის ჯანმრთელობისა და სოციალური მეცნიერების სამინისტროს დიპლომისშემდგომი განათლების პეტერბურგის სამედიცინო აკადემიის სასამართლო მედიცინისა და პათოლოგიური ანატომიის დეპარტამენტებისა და ვოლგოგრადის სახელმწიფო სამედიცინო უნივერსიტეტის შეხვედრებზე. კვლევის შედეგები გამოაქვეყნა სასამართლო ექსპერტების პეტერბურგის სამეცნიერო საზოგადოების (2003) შეხვედრაზე.
პეტერბურგის სამედიცინო აკადემიის სამედიცინო აკადემიის სასამართლო მედიცინისა და სახელმწიფო სამედიცინო აკადემიის სამკურნალო დაწესებულების ერთობლივ სხდომაზე ჩატარებული სამუშაოს დამტკიცება. I.I. მეჩენიკოვი 17 ნოემბერი, 200Z წელი.
სტრუქტურა და დაკმაყოფილება
ნაშრომი წარმოდგენილია 127 ტექსტის ტიპური ტექსტით. შედგება შესავალი, 4 თავი, დასკვნები, პრაქტიკული რჩევები, ბიბლიოგრაფია, მათ შორის 144 შიდა და 101 უცხოური წყაროები. ნამუშევარი ილუსტრირებულია 32 ცხრილით, 18 მოღვაწე.
მასალები და კვლევის მეთოდები
კორონარული გულის დაავადების მწვავე ფორმის საფუძველზე - 47 მწვავე სიკვდილის შემთხვევები - მწვავე კორონარული უკმარისობა (38) და მწვავე მიოკარდიუმის ინფარქტი წინამდებარე ნეკროზულ ეტაპზე (9). გარდაცვლილთა შორის იყო 36 კაცი და 11 ქალი, რომელთა საშუალო ასაკი იყო 50,6 ± 1.4 წელი. ნაპოვნია 19 მკვდარი (40%) ეთილის სპირტი 3% -ზე ნაკლები კონცენტრაციით. მასალის გაწვევისას მხედველობაში მიიღეს სხვადასხვა დაავადებების, ტრავმული დაზიანებების, ეთილის სპირტის მოწამვლის ნიშნები, შხამიანი, ძლიერი და სხვა ნივთიერებები, რაც სიკვდილის მიზეზი იყო. განსაკუთრებული ყურადღება დაეთმო ალკოჰოლური კარდიომიოპათიის დიფერენციალურ დიაგნოზს.
როგორც კონტროლი, გამოყენებული იყო 45 ცხედრიდან, რომლებიც წინასწარ საავადმყოფოს ეტაპზე გარდაიცვალა ტრავმული ტვინის დაზიანებისგან (21) და მექანიკური ასფიქსიის დროს (24). კონტროლის არჩევანი ეფუძნებოდა იმ ფაქტს, რომ ტრავმული ტრავმის ტრავმის მიზეზს ტვინის ფუნქციის დარღვევა გამოწვეული აქვს, ხოლო მექანიკური ასფიქსიის დროს, თავის ტვინის ფუნქციის დარღვევა და სუნთქვა. საკონტროლო ჯგუფში იყო 34 მამაკაცი და 11 ქალი ასაკის 47.5 ± 1.1 წელი (p\u003e 0.05). 31 მსხვერპლზე (69%) ეთილის სპირტის სისხლში აღმოჩნდა 3% -მდე კონცენტრაციით.
ძირითადი და კონტროლის ჯგუფების ცხედრების შესწავლა სიკვდილის შემდეგ 24 საათის განმავლობაში განხორციელდა. მაკროსკოპული გამოკვლევა აღწერილია გულის ძირითადი პარამეტრები: მასა, ზომა, მარცხენა და მარჯვენა პარკუჭების კედლის სისქე. ათეროსკლეროზთან კორონარული არტერიების დაზიანების ხარისხი შეფასდა ვიზუალური პლაგიმეტრიკის მეთოდით [ლენდდილოვის გგ 1970, 1990]. სასამართლო სწავლა gistologichsskogo ერთიანი წესით ამოიღო გულის ხუთი ცალი წრე გავლით შუა შორის მანძილი apex და მიტრალური სარქვლის საწყისი interventricular ძგიდის წინა, გვერდითი და უკანა კედლები მარცხენა პარკუჭის და ზემოდან [Mazursnko MD ზიმინა იუ.ვ. 1998].
1,380 ჰისტოლოგიური პრეპარატები, ჰემატოქსილინთან და ეზინისთან ერთად, ასევე ქრომოტროპული 2B წყლის ლურჯი, მიკროსკოპული გამოკვლევა იყო. მათ შორის, ჰემატოქსლინთან და ეზინისთან ერთად მომზადებული 150 პრეპარატი შეისწავლა მორფომეტრიის გამოყენებით კომპიუტერული დამუშავების შემდეგ. გარდა ამისა, 460 სამკურნალო პრეპარატები გამოიკვლიეს პოლარიზაციის მიკროსკოპიით. პრეპარატების მიკროსკოპია ჩატარდა Biolam R-15, Biolam I მიკროსკოპი (eyepiece 7, ლინზები 8x to 40x), პოლარიზაციის მიკროსკოპიის, პოლარიზაციის ფილტრები
სტანდარტული კომპლექტი მიკროსკოპი. ქსოვილის მორფომეტრულ კვლევებში გამოიყენება კომპიუტერული დამუშავების სისტემა პროგრამული უზრუნველყოფა "VideoTsst-Morfo" (ვერსია 3.2 საავტორო "S" სანკტ პეტერბურგი, 1996).
გულის მაკრო-და მიკროსკოპული მონაცემების აღწერისას, ერთი ალგორითმი გამოყენებულ იქნა ძირითადი და საკონტროლო ჯგუფებისთვის, რომლებიც შედგენილია ამ კვლევის მიზნებსა და ამოცანებზე. თითოეული დაკვირვების შესწავლის შედეგები მუშაობდა სისტემაში და სამუშაო ბარათის მონაცემები შევიდა ცხრილებში.
გარდა ამისა, პეტერბურგის სამედიცინო აკადემიის სამედიცინო აკადემიის სასამართლო მედიცინის განყოფილების განმცხადებელი ნ.ვ. Dzik ჩაატარა შესწავლა პერიარდიული სითხე. ეს იყო პერიკარდიული სითხის 28 ნიმუში ძირითადი ჯგუფის 20 ცხედრები და საკონტროლო ჯგუფის 8 ცხედარი. თითოეული ნიმუში იქნა განხილული 6 პარამეტრების განსაზღვრა საქმიანობის გულის მარკერები - კრეატინკინაზური (CK) იზოენზიმით გულის კრეატინკინაზური (CK-MB), ლაქტატდეჰიდროგენაზას (FGD) asnartataminotransferrazy (AST), მიოგლობინის, გულის ტროპონინის I (cTnl). პერიკარდიული სითხის პარამეტრების ბიოქიმიური შესწავლა განისაზღვრა კლინიკური ლაბორატორიისა და სადიაგნოსტიკო პრაქტიკის მეთოდებით მიღებული სტანდარტული რეაგენტის საშუალებით.
ვოლგოფის რაიონულ სასამართლოში 2000 წლის სასამართლო სამედიცინო ექსპერტიზის დეპარტამენტის ვოლჟსკის რაიონული სასამართლოების საექსპერტო სამედიცინო დეპარტამენტის 741 შემთხვევა შეფასდა.
კვლევის შედეგების დამუშავება პერსონალური კომპიუტერის გამოყენებით განხორციელდა intel პროცესორი Celeron 600 ბიოლოგიური კვლევის ზოგადად მიღებული მეთოდების მიხედვით კომპიუტერული პროგრამული პაკეტების გამოყენებით EXEL 5.0 (ოფისი 2000, პროფესიული), STATISTICA 6.0.
მიკროსკოპული მონაცემების სტატისტიკური და მათემატიკური ანალიზი შესრულდა A.A- ს რეკომენდაციების შესაბამისად. გენკინა (1997, 1999) და ე.ვ. გუბლრსრა (1973, 1990) ფიშერის კუთხოვანი ტრანსფორმაციისა და ნორმალური განაწილების არგუმენტის გამოყენებით, რასაც მოჰყვა Bayes, Wald და Kulbak მათემატიკური ანალიზი. გაანალიზდა 114 მიკროსკოპული ნიშანი, თითოეული მათგანი დიაგნოსტიკური ქულა (DB), ინფორმაციული ინდექსი (I) მიღებული იქნა და დიაგნოსტიკური ბირთვის (DP) კორონარული გულის დაავადების მწვავე ფორმების გამოთვლით. ურთიერთობას შორის მაკროსკოპულ და მიკროსკოპულ ცვლილებები მიოკარდში, არამედ შორის სართულზე და მიკროსკოპული ცვლილებები მიოკარდიუმის ჩაატარეს დამატებითი სტატისტიკური და მათემატიკური ანალიზი, არსებული მატერიალური, გამოყენებით პროცენტული დადებითი ღირებულებების trait შესწავლის, გამოხატული ფრაქციების ერთეული (P) [Gublsr EV 1973, 1990; გსკკინი ა.ა. 1997, 1999 წ.
კვლევის შედეგების ძირითადი შედეგები თავიანთი დისკუსია
შესწავლა საარქივო მასალა ვოლგა რაიონის ექსპერტიზის დეპარტამენტის ვოლგოგრადის რეგიონული ბიუროს სასამართლო-სამედიცინო ექსპერტიზის აჩვენა, რომ 2000 წელს რაოდენობის autopsies ეხლა obshsgo (1506) შემთხვევაში არაძალადობრივი სიკვდილის აღრიცხული 49%, დაავადებები და გულ-სისხლძარღვთა სისტემის - 39%. გულ-სისხლძარღვთა დაავადებების სიკვდილის შემდეგ, გულის ქრონიკული დაავადების პროპორციამ 80% შეადგინა. მათ შორის იყო 337 (72%) მამაკაცები და 134 (28%) ქალები. გარდაცვლილის ასაკი 21 დან 88 წლამდე მერყეობდა, ხოლო მამაკაცების საშუალო ასაკი 58.3 ± 0.6 წელია, ხოლო 65.5 ± 1.3 წლამდე ასაკის ქალები<0,001). Таким образом, при скоропостижной смерти от ишемической болезни сердца мужчины умирали в 3 - 3,5 раза чаще, чем женщины. Полученные данные соглас>ყველა რუსულ ინდიკატორთან ერთად.
ჩვენი მაკროსკოპული მონაცემების ანალიზი გვიჩვენებს, რომ ორივე ჯგუფი სტატისტიკურად მნიშვნელოვნად განსხვავდება მხოლოდ ერთი ინდიკატორის - მარცხენა პარკუჭის კედლის სისქეზე. ჩვეულებრივ, მარცხენა პარკუჭის კედლის სისქე 1.1 - 1.4 სმ, მათ შორის, გულის იშემიური დაავადების მწვავე ფორმებისგან, 1.5-2 ± 0.1 სმ-ს მიაღწია, ხოლო საკონტროლო ჯგუფში 1.3 ± O, O4 სმ<0.05). что указывает на незначительную гипертрофию левого желудочка в основной группе наблюдений.
სხვა მაჩვენებლები ნორმალურ ზღვარს წარმოადგენდა. ამრიგად, ძირითადი ჯგუფის გულის საშუალო ზომა იყო 11.8x11.0x5.4 სმ, ხოლო საკონტროლო ჯგუფში იყო 11.5x10.5x5.2 სმ (p\u003e 0.05). თითოეული ჯგუფში მარჯვენა პარკუჭის კედლის სისქე იყო მსგავსი - დაახლოებით 0.3 ± 0.01 სმ (p\u003e 0.05). დაკვირვების მთავარ ჯგუფში გულის მასა საშუალოდ 355.0 ± 10.2 გ იყო, რაც საკონტროლო ჯგუფს ოდნავ აღემატებოდა, სადაც 332.9 ± 2.8 გ იყო, თუმცა აღნიშნული განსხვავება არ იყო სტატისტიკურად მნიშვნელოვანი (p\u003e 0.05 ).
გულის კორონარული არტერიების ცვლილებების ვიზუალურად გეგმაზომიერი შეფასება აჩვენა, რომ ძირითად ჯგუფში ათეროსკლეროზული პროცესი ყველა შემთხვევაში გამონაკლისი იყო. უფრო მეტიც, ყოველ მესამე შემთხვევაში (47-დან 47), ათეროსკლეროზული პროცესის გავრცელება გემების ფართობის 50% -მდე ან უფრო მეტი იყო. ყოველ მეხუთე დაკვირვებაში (47 47), ათეროსკლეროზული პლაკატები დარჩა აერომტომატისა და კალციფიკაციის ეტაპზე.
საკონტროლო ჯგუფში, კორონარული არტერიების ათეროსკლეროზული დაზიანებები დაფიქსირდა გარდაცვლილთა ნახევარზე ნაკლები (45-დან 19). ამავდროულად, მათი უმრავლესობის დროს, მხოლოდ ათეროსკლეროზის თავდაპირველი გამოვლინებები მოხდა, ძირითადად, ერთჯერადი ლიპოიდური ლაქების სახით.
გარდა ამისა, ძირითად ჯგუფში, კორონარული არტერიების მძიმე სტენოზი (ლუმბინის 50% -ზე მეტი) დაფიქსირდა ყოველ მეოთხე შემთხვევაში (47-დან 12), ხოლო საკონტროლო ჯგუფში ასეთი სტენოზი მოხდა მხოლოდ ორ შემთხვევაში.
გულის ვიზუალური შეფასება აჩვენა, რომ ძირითად ჯგუფში მცირე და დიდი ფოკალური ქსოვილის ქსოვილის არსებობა ყველაზე ხშირად აღინიშნა (26
დაკვირვება), არარეგულარული მიოკარდიუმის პლერორა (23 დაკვირვებები) და მიოკარდიუმის flaviness (12 დაკვირვებები).
ამის საპირისპიროდ, საკონტროლო ჯგუფში, თითქმის ერთნაირი პლერორა, თითქმის ყოველთვის გაიმარჯვა და მიოკარდიუმში ნაწიბურის ქსოვილის არსებობა მხოლოდ მეოთხე დაკვირვებაში იყო ნახსენები. საკონტროლო ჯგუფის ფუნქცია იყო მარჯვენა გულის გაფართოება, რომელიც მხოლოდ მათთვის, ვინც დაიღუპა მექანიკური ასფიქსიის დროს.
ამდენად, კვლევის შედეგები გვაძლევს საშუალებას დავასკვნათ, რომ იშემიური დაავადების მწვავე ფორმებისგან მოულოდნელად გარდაიცვალა პირები, ყოველთვის არ არის შესაძლებელი გამოვლენილია მნიშვნელოვანი მაკროსკოპული ცვლილებები გულში. აქედან გამომდინარე, გულის მიკროსკოპული გამოკვლევა შეიძლება განსაკუთრებით მნიშვნელოვანია კორონარული არტერიის დაავადების მწვავე ფორმების დროს.
მათემატიკური დამუშავების მსუბუქი მიკროსკოპიის პრეპარატები ნახატი ჰემატოქსილინ და eosin, chromotrope 2B წყლის ლურჯი და პოლარიზაციული მიკროსკოპული მშობლიური პრეპარატები მოგვცა გაყოფა მიკროსკოპული სწავლობდა pathognomonic ნიშნები, დიფერენციალური დიაგნოსტიკის და uninformative. Pathognomonic ნიშნები იმყოფებოდა მხოლოდ ძირითად ჯგუფში. დიფერენციალური დიაგნოსტიკური სიმბოლოები დაშვებულია ცვლილებების დიფერენცირება კორონარული გულის დაავადების მწვავე ფორმებში კონტროლისგან. არაინფორმაციული ნიშნები თანაბრად საერთო იყო როგორც ძირითად და საკონტროლო ჯგუფებში და არც დიაგნოსტიკური მნიშვნელობა არ ჰქონდათ. თითოეული ნიშანი იქნა შეფასებული პუნქტებში (DM), რომელიც გამოყენებული იყო საინფორმაციო ინდექსის (I), ისევე როგორც დიაგნოსტიკური ბირთვის (DP) კორონარული გულის დაავადების მწვავე ფორმების გამო, რაც უდრის +15 ქულას.
მათემატიკური ანალიზის შედეგად დადგინდა, რომ შევისწავლეთ 114 მიკროსკოპულ თვისებები pathognomonic მწვავე ფორმები გულის იშემიური დაავადების მხოლოდ სამი - კონტრაქტურა დაზიანებული კარდიომიოციტების 3 გრადუსი, პირველადი glybchaty დაშლის myofibrils და უჯრედშიდა miotsitoliz (იხილეთ ცხრილი 1.).
აღინიშნა, რომ კარდიომიოციტების 3-ე ხარისხის დაზიანება დაფიქსირდა მწვავე კორონარული უკმარისობისგან გარდაცვალების ყველა შემთხვევაში. ამავდროულად, მიოფიბრილთა ან უჯრედული მიოქიტოლიზის პირველადი ბლოკირების პროცესი დაფიქსირდა ცალკეულ დაკვირვებში. წინასწარ ნეკროზულ ეტაპზე მწვავე მიოკარდიუმის ინფარქტის სიკვდილის შემთხვევებში ყველა დაკვირვებმა მიუთითა ამ სამივე პათომონიკური ნიშნის კომბინაცია.
მექანიკური ასფიქსიის დროს დაღუპულთა საკონტროლო ჯგუფში იყო "პოლარიზაციის ნიმუში", რომელიც ხასიათდებოდა 1-ის კეროვანი და გავრცელებული სუბსიდიგური კონტრაქტებითა და სეგმენტური კონტრაქტებით. რიგი ავტორები ამ სურათს ახასიათებენ როგორც ფოკალური მეტაბოლური მიოკარდიუმის დაზიანებისას 1978: სელიარი, იუ. et al. 1979; ნეპომნიასჰიკი LM 1996]. ჩვენი აზრით, მექანიკური ასფიქსიის დროს, ორგანიზმში ნახშირორჟანგის ტოქსიკური დაგროვება ხდება, გაზის ცვლილება
სისხლძარღვთა მდგომარეობა, დაზიანებული ჟანგვითი პროცესები და ორგანოების და ქსოვილების ელექტროლიტური ბალანსი, აციდოზის განვითარება, რამაც გამოიწვია "პოლარიზაციის ნიმუში" საკონტროლო ჯგუფში.
ცხრილი 1
დიფერენციალური დიაგნოსტიკური და პათოლოგიური მორფოლოგიური კარდიომიოციტების imputation
სავარაუდო სიმპტომები დიაგნოსტიკური ქულა (DB) ინფორმაცია ინდექსი (1)
ანოტროპული დისკების ერთგვაროვანი მოწყობა. "; 1.10
ფოკალური ქვესადგურების კონტრაქტები -6.6 4.10
საერთო ქვესადგურების კონტრაქტები -9.6 2.22
კონტრაქტები 1. -4.2 1.37
კონტრაქტურა 2 4.9 2.83
საკონტრაქტო Zet. -
Intracellular myoitolysis -
მიოფიბრილის ძირითადი ბლოკირების დელემი
* pathognomic ნიშანი
კვლევამ შესაძლებელი გახადა 41 დიფერენციალური დიაფილების ნიშნების იზოლირება. ყველა მათგანი დაჯგუფებულია სამ ჯგუფად: არტერიების მორფოლოგიური ცვლილებები, კარდიომიოციტების მორფოლოგიური ცვლილებები, სისხლძარღვთა თვისებების დარღვევები და ინტერსტიციული ქსოვილის მორფოლოგიური ცვლილებები.
არტერიებში ცვლილებები შედგება სკლეროზის პროცესის, სპაზმისა და პლაზმური გაჟონვის არსებობისგან, რომელიც საბოლოოდ იწვევს არტერიის სანათურის შეკუმშვას. ამავდროულად, ჩვენ აღვნიშნეთ, რომ მორფოლოგიური ცვლილებები წარმოიქმნება შიდა არტერიებში, სპალმის უპირატესობით, არტერიის კედლის პლაზმური გაჟღენთილია და ენდოთელიუმის ბირთვების ჰიპერქომური შეღწევადობა (იხ. ცხრილი 2).
ძირითადი ჯგუფის შემთხვევების მათემატიკურმა ანალიზმა აჩვენა, რომ კორონარული არტერიების სტენოზი ინტრამალური არტერიების ჭურჭელში 50% -ზე მეტია 1.2 ჯერ უფრო ხშირად იყო სპაზმი (შესაბამისად, P = 0.78 და P = 0.65;<0.05). Обращает на себя внимание, что при стенозе коронарных артерий более 50% просвета сосуда мелкоочаговое разрастание соединительной ткани в межмышечном пространстве (Р=0,55 и Р=0,39) и межмышечный огек в 1,4 раза встречаются чаще
(გვ<0.05). В противоположность этим данным волнообразная деформация кардномиоцитов (Р=0.66 и Р=0,85: р<0.05) была характерна для легкой степени стеноза коронарных артерий. Наличие и характер острых повреждений
ცხრილი 2
არტერიების დიფერენციალური დიაგნოსტიკური მორფოლოგიური ცვლილებები
¡სავარაუდო ნიშნების დიაგნოსტიკური ინფორმაცია
sky Score (DB) Ny ინდექსი (I)
კორონარული არტერიები:
სპაზმი 4.4 1.16
დიტონია -5.4 2.91
ენდოთელური ბირთვების ჰიპერქრომული შეღწევადობა 2.6 0.50
მემორანდუმი არტერიები:
სპაზმი 5.5 2.67
დიტონია -8.5 7.76
სკლეროზის პროცესში
გემის კედელი. 2.7 0.50
პლაზმური გაჟღენთილია
არტერიის კედელი 4.1 1.63
ენდოთელური ბირთვების ჰიპერქომური შეღებვა 4,7 0.95
კორონარული არტერიების ათეროსკლეროზული სტენოზის მოცულობა არ არის დამოკიდებული მიოკარდიუმის კედელში იშემიური პროცესის ფარგლებში.
მამაკაცებში, კორონარული არტერიების სპაზმი 1.2-ჯერ უფრო ხშირი იყო (P = 0.85 და P = 0.69;<0,05), интрамуральных артерий (Р=0,68 и Р=0,55; р<0,05) и артериол (Р=0,65 и Р=0,54; р<0,05). При этом отмечено, что гиперхромная окраска ядер эндотелия коронарных артерий в 1,9 раза чаще встречалась у мужчин, чем у женщин (Р=0,60 и Р=0,31; р<0,001). Достоверных различий в гиперхромной окраске ядер эндотелия интрамуральных артерий не установлено. В противоположность этим данным для женщин было характерно плазматическое пропитывание стенки коронарных артерий (Р=0,94 и Р=0,78; р<0,05). Наличие и характер острых повреждений кардиомиоцитов, а также глубина распространения ишемического процесса в стенке миокарда не зависит от пола.
ამგვარად, მამაკაცი, რომელიც იღუპება მოულოდნელად მწვავე ფორმის გულის კორონარული დაავადება, არ არის ინდივიდუალური რესტრუქტურიზაციის არტერიული სისტემა, გულის სახით კორონარული სპაზმი და intramural არტერიების, არტერიოლების და hyperchromic ფერი გულის იშემიური ენდოთელური ბირთვი.
მიღებული შედეგი ადასტურებს რევოლუციის არტერიული ტონის - ფუნქციური სპაზმის და ენდოტეჰელიუმის ფუნქციონალურ მდგომარეობას გულ-სისხლძარღვთა მწვავე ფორმის მწვავე ფორმების დესერგულაციის შესახებ (ბავალცევი V.I. 2001: S.L. ჩერნოვი 2002: ლიბი პ. 2001: ჯ. 2002]
ენდოთელიუმის ფუნქციური მდგომარეობის დარღვევების იდენტიფიცირებისათვის აუცილებელია შემდგომი კვლევა ჰისტოქიმიური, იმუნომორფოლოგიური და ელექტრონული მიკროსკოპული მეთოდების გამოყენებით.
გულ-სისხლძარღვთა დაავადების მწვავე ფორმებისგან მოულოდნელად კარდიომიოციტების მორფოლოგიური ცვლილებები იყო ჰიპერტროფია ბირთვების ჰიპერქრომიით, დეზინფორმაციით, კუნთების ბოჭკოების ფრაგმენტაციათ (იხ. ცხრილი 3). კარდიომიოციტების ყველა სავარაუდო მორფოლოგიური ცვლილებების მიხედვით, კაცებში მამაკაცებში ლიპოფუცინის სტატისტიკურად უფრო დიდი დეპონირებაა კუნთის ბოჭკოებში, ვიდრე ქალებში (P = 0.87 და P = 0.64;<0,01).
ცხრილი 3
დიფერენციალური დიაგნოსტიკური მორფოლოგიური ცვლილებები
კარდიომიოციტები
სავარაუდო სიმპტომები დიაგნოსტიკური ქულა (DB) ინფორმაცია ინდექსი (I)
ჰიპერტროფი 3.2 3.2
ატროფია -7.2 4.61
ცვალებადი დეფორმაცია 2.5 0.50
ფრაგმენტაცია 3.0 0.50
ლიპოფოზინის 2,6 1,34 დეპონირება
ბირთვების გაზრდა 5.4 2.12
ჰიპერქრომიის ბირთვები 5.1 1.88
სუსტად გამორჩეული სარკომელი 12.0 7.20
განისაზღვრება მსუბუქი მიკროსკოპიის ვიტრაჟების სუსტად discernible "sarcolemma (დიაგნოსტიკის ანგარიში 12.0 და საინფორმაციო ინდექსი 7.2) მიუთითებს heterogeneity ამ დიფერენციალურ-დიაგნოსტიკური ფუნქცია. Advanced მასალა ანალიზმა აჩვენა, რომ გამოჩენა ამ ფუნქციის, როგორც წესი, კომბინირებული ერთად intermuscular შეშუპება, და პოლარიზაციის მიკროსკოპიის შემთხვევაში, კარდიომიოციტების მიმართ 3 სახელშეკრულებო დაზიანება, რაც გულისხმობს კარდიომიოციტური სარკომელიზმის გაზრდას. awns sarcolemma კარდიომიოციტების მიოკარდიუმის იშემიის აღნიშნა P.N.Eskunov (1993).
კორონარული გულის დაავადების მწვავე ფორმების მომაკვდინებელი ფორმით, სისხლძარღვთა სიმსივნეების დარღვევა ხდება პლაზმური, სისხლძარღვების ფორმირებისა და კაპილარების, პლავივკულური და ინტერმუსკულური შეშუპების პლაზმური ინფილტრაციის ფორმირებით (იხ. ცხრილი 4). შესწავლილ მასალებში ვენური პლოტრომა მიიღო იგივე ინფორმაციული შეფასება ძირითად და საკონტროლო ჯგუფებში. ამ მომენტში შეიძლება აიხსნას ეს ფაქტი. რომ იშემიური დაავადების მწვავე ფორმებისა და მექანიკური ასფსიქიადან სიკვდილის დაწყებას თან ახლავს ვენური პლოტორა.
ცხრილი 4
ვენური და მიკროვკულაციის ზოგადი მახასიათებლები
ანგარიში (dB)
inlex (1)
ზომიერი სისხლის შევსება -3.4 0.30
პლეტორა სისხლძარღვთა სიმპტომებით 1.0 0.10
სპაზმი 4.9 2.14
პლაზმური გაჟღენთილია 4.5 0.78
კაპილარები:
ზომიერი სისხლის შევსება -6.0 0.70
პლეტორა სისხლძარღვთა სიმპტომებით -1,1 0,10
პლაზმური გაჟღენთილი s ს 0.50
"პლაზმური ხომალდები" 5.1 2.35
პერივაკულური შეშუპება 2,6 0,70
ინტერმუსკულური შეშუპება 4.9 2.71
ინტერსტიციული ქსოვილის მდგომარეობის შეფასებამ აჩვენა, რომ გულის ქრონიკული დაავადების მწვავე ფორმებში არის შემაერთებელი ქსოვილის პერვავასკულური და ინტერმუსკულური სივრცის გავრცელება. გულის იშემიური დაავადების დიაგნოზისთვის არიდული ქსოვილის ნებისმიერი მნიშვნელობა არ არის დადგენილი (იხ. ცხრილი 5).
შეფასებული ნიშნების დიაგნოსტიკური ინფორმაცია
- ნორმალური სისქე - 5,8 2,89
- პერივაკულური ზრდა 3.2 1.32
- მცირე ფოკალური ინტერმუსკულარული
overgrowth 3.7 0.93
- ფართო კეროვანი ინტერმუსიკულური
გაზრდის 6.7 1,02
ადიპური ქსოვილი:
- პერივაკულური ზრდა - 5.2 1.53
- intermuscular sprawl -6.3 2.20
გულის იოაციტების მწვავე დაზიანების შედარებითი შეფასებები ქრომოტროპე 2B -ით დამზადებული გლუვი და პოლარიზაციის მიკროსკოპული მონაცემებით, მოგვცემს დაგროვების თვისებების გამოვლენას
საღებავი - ქრომატოპი 2B წყლის ლურჯი კარდიომოციტების ციტოპლაზმში მწვავე დაზიანების არეალში (იხ. ცხრილი 6).
ცხრილი 6
წყლის ლურჯი 2 Chromotrope 2B დაგროვების თავისებურებები მწვავეა
მიკროსკოპია | პოლარიზაციის ნიშნები. "მიკროსკოპია Chromotrop 2B წყლის ლურჯი
სუბსიდიმეტრიული კონტრაქტები sarcomes- ის ინდივიდუალური ჯგუფების შემცირება მიოფიბრილების უნაყოფო ნაწილის ნორმალურ გაფრთხილებას ინახავს აკოდოფილიას დაზიანებები, პერიფულური უნიფორმა ციტოპლაზმური შეღებვა
კონტრაქციები 1-2 გრადუსი A- დისკების სინათლის მომატებას ბნელი იზოტროპული I- დისკების ჭარხლის გამო, გაიზარდა სარკოპლაზმური მჟავოდეპლაზიის ზონები,
Grade 3 კონტრაქტები იოტროპური დისკი მთლიანად გაქრება, ანისოტროპული დისკი შერწყმულია მყარი ■ მბრუნავი კონგლომერატით სარკოპლაზმური აციდოფილიის მასივი ზონებით,
უჯრედშიდა miotsitoliz დაშლის myofibrils მონაკვეთი საკნების მიმდებარე ტერიტორიებზე შეინარჩუნოს ნორმალური striation: პოლარიზებული სურათი "ხედი ქსოვილი, რომელიც moth შეჭამეს" ჰიპოქრომული სფეროებში sarcoplasmic Perifocal განივი striations შენახული acidophilia ზონაში
ანტიოტროპული ნივთიერების ერთდროული სიმსივნეები, ანატოტროპული სტრუქტურების გარეშე განლაგებულ შემთხვევებთან ერთად გარდაიქმნება სარკოპლაზმის ჰიპოქრომიის ფონზე, მწვავე მჟავას შემცველობის სიმსივნეები.
ჩვენ აღინიშნა, რომ საკონტრაქტო ცვლილებების არეალში არის დიფუზიური დაგროვება და უჯრედული მიოციტოლიზის წყალში 2 ლ ქლოროტროპ 2B ქლოროთროპია ხდება. ამავდროულად, მიოფიბრილის ბლოკირების დაშლის არეში, ციტოპლაზმული ჰიპოქრომიის ფონზე, იზოლირებული მკვეთრად მჟავას აციფიცირებული უჯრედები. აშკარაა, რომ ეს ცვლილებები ერთდროულად ხდება კარდიომიოციტების მწვავე დაზიანებით, გამოვლენილია პოლარიზაციის მიკროსკოპიის მეთოდით. ეს თვისებები მიუთითებს ქრომოტროპების 2B შეღებვის უპირატესობებზე.
წყლის ლურჯი შედარებით ფერი Lee (GOFPK). რომელიც საშუალებას გაძლევთ შეიმუშაოს ცვლილებები karliomioita მხოლოდ 5-6 საათის დასაწყისიდან ფატალური თავდასხმის [Serov SF 1984; ზაბუსოვი იუ. et al. 2000].
მორფომეტრიული კვლევა ჩატარდა ჰემატოლოგიური და ეზინის ჰისტოლოგიური ნიმუშების გამოსახულების კომპიუტერული დამუშავების შემდეგ. გამოსახულების დამუშავებისას სპეციალურ ფილტრების გამოყენებით, ბირთვი ამოღებულია მომზადების იმიჯის ზოგადი ფონზე, მაშინ ისინი კონტრასტში იყვნენ და კონტურები გაიზარდა. ბირთვების გაუმჯობესებული სურათი იყო პროგრამული უზრუნველყოფა მორფომეტრიული კვლევა.
უჯრედში ბირთვული ტერიტორიის პროცენტული რაოდენობა, უჯრედის მოცულობის ფრაქცია, ნაჭრების სპეციფიკური რაოდენობა, ნაჭრის სპეციფიკური რაოდენობა, ნაჭრის სპეციფიკური ზედაპირი, საშუალო აკორდი და მანძილი ბირთვს შორის მანძილი შეფასდა (იხ. ცხრილი 7). გარდა ამისა, კარტოფილისა და კარდიომიოციტების კონტურები ცალკე იზოლირებული და გაუმჯობესდა, რაც შესაძლებელი გახდა მორფომეტრიის ჩატარება და კარდიომიოციტების სისქე და ინტერმუსკულური მანძილი (ინტერმუსკულარული შეშუპება). მნიშვნელოვანი განსხვავებები კარდიომიოციტების სისქეში, კუნთების ბოჭკოების ბირთვებში (ნახაზი 1-2), ძირითად და საკონტროლო ჯგუფებს შორის ინტერმუსკულური მანძილი (ინტერმუსკულური შეშუპება).
ცხრილი 7
მორფომეტრიული კვლევის შედეგები
პარამეტრების ძირითადი ჯგუფი საკონტროლო ჯგუფი
ძირითადი ფართობი, TKGGG 35.58 ± 0.87 ** 21.08 ± 0.52
ბირთვის ტერიტორიის პროცენტული 4.3 ± 0.44 ** 1.31 ± 0.27
უჯრედში ბირთვიანი ფრაქცია შეადგენს 0.04 ± 0.004 ** 0.01 ± 0.003
ბირთვის ზედაპირის ფართობი 0.04 ± 0.004 ** 0.02 ± 0.003
კონკრეტული რაოდენობის ბირთვების შემცირება არის 0.00! ± 0.0001 0.005 ± 0.0001
ახლო აკორდი. შკშ 4.29 ± 0.14 ** 3.2 ± 0.06
საშუალო მანძილი ბირთვს შორის, shksh 119.46 ± 16.72 ** 422.78 ± 65.34
კარდიომიოციტის საშუალო სისქე. 24.06 ± 0.32 * 22.90 ± 0.41
ინტერმუსკულური მანძილი (ინტერმუსკულური შეშუპება), შკშ 4.06 ± 0.1 ** 1.11 ± 0.02
* - გვ<0,05 **-р<0.001
გულის მაკროსკოპული პარამეტრების მონაცემებით, მიკრომორფოტომეტრში მიღებული შედეგების შედარება გულისხმობს, რომ ფიზიკური პირებისადმი გულის მასის მცირე ზრდა. (355.0 ± 10.2 გ და 332.9 ± 2.8 გ, შესაბამისად, 0.05, შესაბამისად) შეიძლება აიხსნას ინტერმუსკულური შეშუპების განვითარების შედეგად (4.06 ± 0, შესაბამისად 1 shksh და 1.11 ± 0.02 shks: რ<0.00п.
ნახ. 2. ბირთვული ტერიტორიის განაწილების ჰისტოგრამა საკონტროლო ჯგუფში.
ინტერმუსკულური შეშუპების განვითარება (4.06 ± 0.1 შხშ და 1.11 ± 0.02 შკშ<0,001) и увеличением толщины кардиомиоцитов (24,06 ±0,32 шкш и 22,90±0,41шкш; р<0,05 соответственно) также может быть объяснено некоторое увеличение толщины стенки левого желудочка в основной группе относительно контроля (соответственно 1,5±0,1 см и 1,3±0,04 см, р<0,05) Этими изменениями можно объяснить некоторую гипертрофию стенки левого желудочка в отсутствие существенного увеличения массы сердца.
ამ micromorphometrine ასევე გამოვლინდა არათანაბარი ზრდა ფართობი ბირთვების კარდიომიოციტების და საშუალო ბირთვი
გულისა და ღვიძლის გულის დაავადებების მწვავე ფორმებისგან მოულოდნელად გარდაცვლილთა გულის და ოოციტების რაოდენობამ შეადგინა 35.58 + 0.87 მმ. ხოლო საკონტროლო ჯგუფში ეს მაჩვენებელი იყო 21.08 ± 0.52 ტოქ 2 (გვ<0,001). При этом в основной группе площадь ядер варьировала от 10 до 80 ткт2, а в контрольной группе — от 10 до 30 ткт2.
ერთდროულად, კარდიომიოციტების ბირთვების შეშუპება ან შემცირება კორელაციური გულის დაავადების მწვავე ფორმებში შეინიშნებოდა გ.გ. ავთანდილოვი (1978) და იუ. სელარიუსი (1979), მაგრამ არ მისცა მორფომეტრული დასტური. ჩვენ აღმოვაჩინეთ სტატისტიკურად მნიშვნელოვანი მორფომეტრიული კვლევა (გვ<0,05) увеличение толщины кардиомиоцитов в основной группе (24,06±0,32 ткт) по сравнению с контрольной (22,90±0,41 ткт). Это увеличение толщины кардиомиоцитов одновременно может сопровождаться гипертрофией и набуханием ядер. Для дифференциальной диагностики набухания и гипертрофии ядер кардиомиоцитов при скоропостижной смерти от острых форм ишемической болезни сердца необходимо проведение дальнейших исследований с использованием флюорисцентной и электронной микроскопии.
განზოგადების მონაცემები პოლარიზებული მიკროსკოპიის მშობლიური პრეპარატები და მსუბუქი მიკროსკოპიის ფერადი, აღმოჩნდა, რომ იმ შემთხვევაში, გარდაცვალების მწვავე კორონალური უკმარისობის (38 შემთხვევა) მწვავე იშემიური დაზიანება კარდიომიოციტების 34 შემთხვევაში (89%) ლოკალიზება subendocardial 21 დაკვირვება (55%) - ში ინტრარალური ნაწილების და 17 შემთხვევაში (45%) - გულის ქვეპერიკარდიულ ნაწილებში, ტოპოგრაფია იმავე სიხშირით, კარდიომიოციტების იშემიური დაზიანება წინა კედელში მოხდა - 19 დაკვირვება (50%), გვერდითი კედელი - 20 დაკვირვების (52.6%) და მარცხენა პარკუჭის უკანა კედელი - 20 დაკვირვება (52.6%). ნაკლებად, ლოკალიზაციის პროცესი გავლენას ახდენდა მარცხენა პარკუჭის აპიქსზე - 16
დაკვირვებები (42%) და ინტერვენტრიკულური სეპტიმი - 12 დაკვირვება (31.6%).
წინასწარ ნეკროზულ ეტაპზე (9 დაკვირვება) მწვავე მიოკარდიუმის ინფარქტის დროს აღმოჩნდა, რომ 8 შემთხვევაში კარდიომიოციტების მიმართ მწვავე იშემიური დაზიანებები ლოკალიზებულია სუბენდოკარდიულად, 7 შემთხვევაში - გულის ინტრავენურ ნაწილებში, 8 შემთხვევაში - სუბეტიკა. ტოპოგრაფიის თვალსაზრისით კარდიომიოციტების შემთხვევაში იშემიური დაზიანებები მოხდა წინა კედელში - 4 შემთხვევაში, მარცხენა პარკუჭის გვერდითი და უკანა კედლები - 5 შემთხვევაში, ასევე მარცხენა პარკუჭის საჰაერო ვენში - 2 შემთხვევაში. ინტერვენტრიკულურ სეგმენტში კარდიომიოციტების იშემიური დაზიანება არ დაფიქსირებულა.
ამდენად, უნდა აღინიშნოს, რომ მწვავე კორონარული უკმარისობის დროს კარდიომიოციტების იშემიური დაზიანება აღინიშნება პროცესის მკაფიო ლოკალიზაციის გარეშე გულის რამდენიმე (სულ მცირე სამი) ტოპოგრაფიულ უბანში. ამავდროულად, მიოკარდიუმის სუბონდორდიული ზონები, პირველ რიგში, განიცდიან და დროთა განმავლობაში ეს პროცესი ვრცელდება ინტრამუსული და სუბეპარაკარულ ადგილებში. მწვავე კორონარული უკმარისობისგან განსხვავებით, უეცარი სიკვდილის მწვავე სიკვდილით
მიოკარდიური ინფარქტი წინასწარ ნეკროზულ ეტაპზე, იშემიური პროცესი გავლენას ახდენს მარცხენა პარკუჭის ერთი ან ორი ტოპოგრაფიული არეალით, რომელიც უპირატესად გულის კედლის ტრანსამერული დაზიანებით.
გარდაცვლილის პერიკარდიულ სითხეში, გულის ქრონიკული დაავადების მწვავე ფორმით, კრეატინას კინაზის საერთო აქტივობა იყო 45740 ± 14022 მ / რ, საკონტროლო ჯგუფში - 30888 ± 11278 U / ლ (p\u003e 0.02). გულის კინაზის იზოზინზმური აქტივობის საერთო კრეატინინის კინაზის აქტივობა 10,1 ± 2% და 10.3 ± 2% შესაბამისად (გვ .02). მიოკობინის შინაარსი ძირითად ჯგუფში 4535.5 ± 1405.2 ნგ / მლ-ს მიაღწია. და კონტროლში - 2829 ± 1333 ნგ / მლ (p\u003e 0.02). საერთო ჯგუფში საერთო ლაქტატის დეჰიდროგენენას აქტივობა იყო 12821 ± 2042 ლ / ლ, საკონტროლო ჯგუფში - 5772 ± 1580 უდ / ლ<0,05). Активность аспартатаминотрансферразы в основной группе составила 3114,7±645,5 Ед/л, в контрольной — 734,7+184,4 Ед/л (р<0,001). Содержание сердечного тропонина 1 (cTnl) доходила в основной группе до 445,8 ± 85,9 нг/мл, в контрольной — до 175,8± 73,9 нг/мл (р<0.05).
ამრიგად, პერიკარდიულ სითხეში, გულის იშემიური დაავადების მწვავე ფორმის მომაკვდინებელი ფორმით, გულის მარკერების შემცველობა მნიშვნელოვნად იზრდება როგორც გულის ტრაპონის I (cTnl) და გვიან ასპარტენტური ამინტრანსფერაზა და ლაქტატის დეჰიდროგენაზა. კრეატინის კინაზას და მის გულის იზოზინზმენტში არსებულ მნიშვნელოვან განსხვავებებს, ისევე როგორც მიოგლობინი არ იყო გამოვლენილი. მიღებული შედეგები შეესაბამება ლიტერატურულ მონაცემებს [Mazurenko MD ზიმინა იუ.ვ. 1998 წ. ბესტეროვსეა E.S. 2000, 2002], სადაც აღინიშნა, რომ პერიკარდიულ სითხეში, გულის მარკერები განსხვავებულ წინაღობას უკავშირებენ პოსტ-მომაკვდინებელი autolysis. კრეატინ კინაზის და მისი იზოზინზმენტების ნაკლებ უკმარისობა აქვს პოსტჰუმუსული autolysis. აქედან გამომდინარე, არ იყო მნიშვნელოვანი განსხვავებები მათი შინაარსი პერიკარდიული სითხის იმ პირებში, რომლებიც დაიღუპნენ მწვავე ფორმის გულის დაავადებების მწვავე ფორმებისგან. ამჟამად, "ოქროს სტანდარტი" კლინიკურ პრაქტიკაში მწვავე კორონარული სინდრომისთვის არის გულის ტროპონინის I (ცთლნი) განსაზღვრება.
მიკროსკოპული გამოკვლევის მონაცემების შედარება და პერიკარდიული სითხის ბიოქიმიური გამოკვლევის შედეგები გვიჩვენებს ურთიერთობას გულისა და გულის მარკერების მიკრომორფოლოგიური ცვლილებების შესახებ.
თითოეული Myofibril შედგება ორი სახის გრძივი ფირმები (ფილმები). პირველი ტიპი ("სქელი" ტიხრები) შემოიფარგლება A- დისკზე, ისინი ძირითადად მიოსინის ცილისგან შედგება, პოლარიზებული სინათლისას ისინი წარმოადგენენ სინათლის A- დისკს. მეორე ტიპების (თხელი ძაფები) იკავებს 1-დისკს, მათ შეიცავს აქტიინის პროტეინებს, ტროპონინს (I, T, C) და ტროპმიომინს. პოლარიზებული მსუბუქი, ეს არის მუქი I- დისკები. ტროპონინი მოქმედებს კარდიომიოციტების შეკუმშვის ინჰიბიტორებად [Mst J.M. 1974; კლარკი მ. სპმდიჩი ჯ.ა. 1977; ადელშტეინი R.S. 1980; ფუქსე. 1983].
გულის osteophils (ანისოტროპული მონაკვეთების კონვერგენცია, 1-დისკის სისქის შემცირება) 2 გრადუსიანი როიოპილერის საკონტრაქტო ცვლილებების არსებობა
მიოფიბრილების ჭარბი კონტრაქცია. კარდიომიოციტების 3 გრადუსიანი კარდიომიოციტების შემთხვევაში, 1-დისკის სრული გაუჩინარება მიუთითებს ტროპონინის კომპლექსის დაშლისა და კარდიომიოციტების შეკუმშვის დაკარგვაზე. ეს პროცესი აღწერს გულის ტროპონინის I (ctnl) შინაარსის მნიშვნელოვან ზრდას კორონარული გულის დაავადების მწვავე ფორმებში. მიოკარდიუმის შეკუმშვის დაკარგვა ასევე ხდება მიოფიბრილისა და უჯრედული მიოშიგლიზის ბლოკატიური დაშლის დროს.
S. Yamasoto, S. Sawada (2000) დაადგინა, რომ კარდიომიოციტების ჰიპერტროფიამ და იშემიამ აჩვენა, რომ ციტოპლაზმური გადაგვარების პროცესები და პარკუჭოვანი კარდიომიოციტების უჯრედული მემბრანის გაზრდის ნებართვა. კარდიომიოციტების მწვავე იშემიური დაზიანებით, უჯრედის მემბრანის გაზრდის გამტარობა, ორივე ციტოპლაზმული დაზიანება და კარდიომიოციტური სარკომელი, ვითარდება. ეს შეიძლება ახსნას, რომ კორონარული გულის დაავადების მწვავე ფორმების მოულოდნელმა სიკვდილმა მნიშვნელოვნად გაიზარდა გულის მარკერების შემცველობა.
ასპარეტა ამინტრანსფერაზა და ლაქტატი დეჰიდროგენაზა. ამ შემთხვევაში ტროპონინის კომპლექსის დეზინტეგრაცია იწვევს ლიზოსომული და უჯრედის მემბრანების გამტარიანობის ერთდროულ ზრდას, რაც საბოლოოდ იწვევს მიოკარდიუმის შეკუმშვის დაკარგვას. მიღებული მონაცემები ადასტურებს მწვავე კორონარული უკმარისობის მინიმალური მიოკარდიუმის დაზიანების კონცეფციას, რითაც აისახება რიგი ავტორები.
მიგვაჩნია, რომ ჩვენი დასკვნები მნიშვნელოვანია ახალი პრეპარატების განვითარებაში კორონარული გულის დაავადებების მწვავე ფორმების მკურნალობისა და პროფილაქტიკაში, რაც ხელს უშლის ტროპონინის კომპლექსის დეზინტეგრაციას, კორონარული არტერიების ენდოთელური ფუნქციის ნორმალიზებას.
ამდენად, კვლევამ გვაძლევდა გულის იშემიური დაავადების მწვავე ფორმებში გულის მარცხენა პარკუჭში იშემიური დაზიანების გავრცელების ტოპოგრაფიული თვისებების ჩამოყალიბება; და შესწავლილი მორფოლოგიური ნიშნები იყოფა პათოლოგიური, დიფერენციალური დიაგნოსტიკური და არაინფორმაციული; დიფერენციალური დიაგნოსტიკური ალგორითმის შემუშავება; კავშირი კორონარული არტერიის სტენოზისა და მიოკარდიუმის მორფოლოგიური ცვლილებების ხარისხსა და მარცხენა პარკუჭის მიოკარდიუმის მორფოლოგიური ცვლილებების ბიოქიმიური პარამეტრების ცვლილებებს შორის.
1. იშემიური დაავადების მწვავე ფორმების მოულოდნელი სიკვდილის შემთხვევაში, როგორც წესი, არ არის გამოხატული მაკროსკოპული ცვლილებები. ჰისტოლოგიური გამოკვლევისთვის აუცილებელია მატერიალური მასალების მიღება მარცხენა ტოპოგრაფიული ტერიტორიიდან ერთიანი მეთოდოლოგიით
გულის პარკუჭოვანი - აპერსი, ინტერვენტრიკულური სეპტიმი, წინა, გვერდითი და უკანა კედლები.
2. მწვავე კორონარული უკმარისობისას მიოკარდიუმის იშემიაა ერთდროულად მარცხენა პარკუჭის სამი ტოპოგრაფიული სივრცის განვითარებით. წინა კედლის გამოყოფის სიხშირე 50% -ით, გვერდითი კედლით -52,6%, უკანა კედლებში - 52.6%, ინტერვენტრიკულური სეპტომი - 31.6% და გულის ზედა ნაწილში - 42%. ამავე დროს, იშემიური მიოკარდიუმის დაზიანება ვრცელდება subendocardial divisions (89%) ინტრამალური (55%) მეშვეობით subepicardial (45%).
3. იმ შემთხვევაში, მიოკარდიუმის მწვავე ინფარქტის donekroticheskoy ეტაპზე გულის კუნთის იშემიური დაავადება ვითარდება ერთდროულად ორ ტოპოგრაფიული რეგიონებში მარცხენა პარკუჭის, გავლენას ახდენს თითოეულ შემთხვევაში მეორე წინა, გვერდითი და უკანა კედლის მარცხენა პარკუჭის იმ შემთხვევაში, ყოველი მეხუთე გულის apex. ამ შემთხვევაში, არსებობს გულის მარცხენა პარკუჭის კედლის ტრანსამერული დაზიანება.
4. 114 მიკროსკოპული ნიშნის მათემატიკური ანალიზი ცხადყოფს, რომ მწვავე კორონარული უკმარისობის დიაგნოზისთვის აუცილებელია ერთი პათოლოგიური ნიშანი - კარდიომიოციტების მე -3 ხარისხისა და დიფერენციალური დიაგნოსტიკური პერსონალის საკონტროლო ცვლილებები +15.0 ქულაზე მეტი. დიაგნოზი მწვავე მიოკარდიუმის ინფარქტის კომბინაციაში donekroticheskoy ეტაპზე სამი უნდა pathognomonic ნიშნები - კონტრაქტურა ცვლის კარდიომიოციტების 3 გრადუსი, და პირველადი decay glybchatogo უჯრედშიდა miotsitoliza და დიფერენციალური-დიაგნოსტიკური ფუნქციების თანხის ზე მეტი + 15.0 ქულა.
5. კვლევამ აჩვენა, რომ სტენოზი კორონარული არტერიების გულის 50% -ზე მეტი გემის lumen ერთად მკვეთრი ცვლილებები - არტერიის სპაზმი intramural შეშუპება და ინფარქტი intermuscular ფართები, ასევე ნიშნები ქრონიკული დაზიანება - intermuscular გავრცელების შემაერთებელი ქსოვილის.
6. გულის მიკროპროტერაციების სურათის კომპიუტერული დამუშავება მორფომეტრიული კვლევის შედეგად მოჰყვა იმას, რომ კორონარული გულის დაავადების მწვავე ფორმების მომაკვდინებელი სიკვდილის შემთხვევაში კარდიომიოციტების ბირთვების არათანაბარი ზრდა ხდება.
7. როდესაც მოულოდნელი გარდაცვალების მწვავე იშემიური დაავადების განვითარება კონტრაქტურა ცვლის კარდიომიოციტების 3 გრადუსი, პირველადი glybchatogo დაშლის myofibrils და უჯრედშიდა miotsitoliza თან ახლავს ზრდა პერიკარდიუმის სითხის დონის გულის ტროპონინის I (sTp1) და გაზრდის გამტარიანობა sarcolemma კარდიომიოციტების - aspartataminotransferrazy გააქტიურებამ (ასტ ) და ლაქტატის დეჰიდროგენაზას (LDH).
გულის ქრონიკული დაავადების მწვავე ფორმის დიაგნოზი - მწვავე კორონარული უკმარისობა და მწვავე მიოკარდიუმის ინფარქტი წინასწარ ნეკროზულ ეტაპზე - სასურველია:
1. განახორციელოს ღობე მასალა ჰისტოლოგიური გამოკვლევის ერთიანი პროცედურა 5 ტოპოგრაფიული რეგიონებში მარცხენა პარკუჭის: apex, ისევე როგორც ეხლა interventricular ძგიდის წინა, გვერდითი და უკანა კედლები მარცხენა პარკუჭის დონეზე წრეწირის გავლით შუა შორის მანძილი apex და მიტრალური სარქვლის.
2. ნეიტრალური ფორმალური ხსნარის 10% -ის გადაწყვეტის შემდეგ, პარაფინში დალუქვა, საკმარისია ჰისტოლოგიური ნაწილაკების ჰემატოქსოლინთან და ეზინთან ერთად, Chromotrope 2B წყლის ლურჯი ნ. სლენჩენკო (1964) პეტერბურგის სამედიცინო აკადემიის სამედიცინო აკადემიის დეპარტამენტის მიერ მიღებული ცვლილებებით, პოლარიზებული სინათლის შეუსაბამო მიკროზადების გამოკვლევა.
3. მიკროპროცესების შესწავლა დიფერენციალურ დიაგნოსტიკურ ალგორითმს იყენებს, რაც ითვალისწინებს პათოლოგიური და დიფერენციალური დიაგნოსტიკური სიმბოლოების არსებობას.
4. მწვავე კორონარული უკმარისობის დიაგნოზის დასამზადებლად საჭიროა: პათოგნომური მორფოლოგიური ფუნქციის არსებობა - 3-ე კარდიომიოციტების საკონტრაქტო ცვლილებები და დიფერენციალური დიაგნოსტიკური სიმბოლოები + 15 ქულაზე მეტი.
5. დიაგნოზი მწვავე მიოკარდიუმის ინფარქტის donekroticheskoy ნაბიჯი მოითხოვს სავალდებულო მოედანზე pathognomonic ნიშნები სახით ცვლილებები კარდიომიოციტების 3 კონტრაქტურა ზომით glybchatogo დაშლის myofibrils და უჯრედშიდა miotsitoliza და რომელსაც დიფერენციალურ-დიაგნოსტიკური ფუნქციების თანხა აღემატება 15 ქულა.
1. რეზნიკი ა.გ. კარდიომიოციტების იშემიური დაზიანების დიაგნოზისთვის მიოკარდიუმის მიკროკომფორტის კომპიუტერული დამუშავების საკითხზე / ა. რენნიკი, MD მაზოურენკო / სასამართლო მედიცინის თეორია და პრაქტიკა: თსსუ-ის პეტერბურგის საზოგადოების ექიმების წარმოება; ედ. პროფ. მდ მაზურენკო. -SPb, 2001. - Vol. 5. - გვ 76-77.
2. რეზნიკი ა.გ. გულის იშემიური დაავადების უეცარი სიკვდილის უშუალო მიზეზის მორფოლოგიური გამოვლინება / ა. რეზნიკი, ი.ნ. ივანოვი, MD მაზოურენკო / სასამართლო მედიცინის თეორია და პრაქტიკა: თსსუ-ის პეტერბურგის საზოგადოების ექიმების წარმოება; ედ. პროფ. მდ მაზურენკო. -SPb, 2002. - Vol. 6. - გვ 77-80.
3. რეზნიკი ა.გ. მოულოდნელად გარდაცვლილთა ცხედრების მიოკარდიუმის მიკროკომფორტის კომპიუტერული დამუშავების საკითხში. Resnik // თეორია და
სასამართლო მედიცინის პრაქტიკა: სანკტ-პეტერბურგის სასამართლო ექიმთა საქმის წარმოება; ედ. პროფ. მდ მაზურენკო. - SPb, 2002. - Vol. 6. - გვ. 82-84.
4. რეზნიკი ა.გ. ფიზიკურ პირთა ცხედრების მიოკარდიუმის ცვლილების მიკროსკოპული და კომპიუტერული დიაგნოსტიკა. გარდაცვლილი მოულოდნელად / L.G. რეზინიკი / სასამართლო მედიცინის თეორია და პრაქტიკა: თსსუ-ის პეტერბურგის საზოგადოების მოვალეობები; ედ. პროფ. მ.დ. მაზურენკო. - SPb. 2003. - Vol. 7. - გვ 9496.
5. რეზნიკი ა.გ. მიკოფაგური ცვლილებები მიოკარდიუმში და პერიკარდიუმის სითხის ბიოქიმიურ პარამეტრებში კორონარული გულის დაავადების მოულოდნელად მოულოდნელად / ა. რეზნიკი, ი.ნ. ივანოვი, MD მაზურენკო და სხვა. თეორია და პრაქტიკა, სასამართლო მედიცინა: პეტერბურგის სასამართლო ექიმების საქმის წარმოება; ედ. პროფ. მდ მაზარესკო - პეტერბურგი, 2003. - Vol. 7. - გვ 9699.
6. რეზნიკი ა. მიოკარდიუმის მიკრომაორფოლოგია გულის დაავადების გულის იშემიური დაავადების დაუყოვნებელი მიზეზების დიაგნოსტიკაში. რეზნიკი, ი.ნ. ივანოვი, MD მაზურენკო // მედიცინის ექსპერტიზის პრობლემები. - 2003. - № 2. - გვ 13-17.
ხელი მოაწერა ბეჭდვით 13...\u003e 4 ფორმატი 60 × 84 "/ 16.
მოცულობა 4% pl._Tirage ასლები ერთად ბრძანება № ნომერი<о
სამედიცინო აკადემიის ბეჭდვის სახლი, 194044, პეტერბურგი. ქ. აკადემიკოსი ლებედევი, 6
მიოკარდიუმის ინფარქტის მოსკოვის რეესტრის მიხედვით, 20-64 წლის ასაკში გარდაცვლილთა თითქმის 90% მოულოდნელად იყო დიაგნოზი გულის იშემიური დაავადება. IHD- ის პაციენტების სიცოცხლე მკვეთრად დამთავრდება 50-60% შემთხვევებში, სხვა მონაცემების მიხედვით, 80% -მდე), რომელთაც ARIA აქვთ, ჰქონდათ ადრე IHD- ის გარკვეული გამოვლინებები. ახალგაზრდებში BCC შეიძლება ჰქონდეს კორონარული გენეტიკური წარმოშობა კორონარული არტერიების მკვეთრი სპაზმის გამო, თუნდაც კორონარული ათეროსკლეროზის გარეშე. შემთხვევების 83.2% -ში SCD- ის 200 შემთხვევების შესწავლისას მძიმე კორონარული არტერიის სტენოზი აღმოჩნდა მინიმუმ 75% -ის შუქს, მაგრამ MI- ის ნიშნები არ იყო. სხვა შემთხვევებში, კორონარული არტერიების ათეროსკლეროზი გამოვლინდა 36% -ში. 23% გამოვლინდა გულის გამტარობის სისტემის ანომალია.
ეს მონაცემები საშუალებას გვაძლევს დავასკვნათ, რომ არაძალადობრივი გულის მოულოდნელი სიკვდილი ყველაზე ხშირად ასოცირდება კორონარული არტერიის დაავადება. ხშირ შემთხვევაში უმრავლეს შემთხვევაში, ეს არის მწვავე კორონარული უკმარისობა, რომელიც გამოიწვია პარკუჭოვანი ფიბრილაცია ან გულის დაპატიმრება სინუსური კვანძის ან "ატრიოვენტრიკულური ბლოკის" დაპატიმრების გამო.
აქედან გამომდინარე, ექიმები ადრეული დიაგნოზის დიაგნოზის მნიშვნელოვან ამოცანას განიცდიან და, უპირველეს ყოვლისა, სტენოკარდია პაციენტებში.
იშემიური გულის დაავადება კლინიკურად გამოიკვეთა მწვავე კორონარული სინდრომი 60% შემთხვევაში, 24% სტაბილური სტენოკარდიით და 16% აიაასთან.
დამოკიდებულია პათოგენეტიკური მექანიზმის მიხედვით, გამოირჩევა რამდენიმე ტიპი. სტენოკარდია: მიწოდების სტენოკარდია, მოხმარების სტენოკარდია, არამდგრადი სტენოკარდია.
ანჟინა მიწოდება (მიწოდება) - წარმოიქმნება მარეგულირებელი მექანიზმების ფუნქციონირების დარღვევის გამო, რომელიც იწვევს იშემიის ეპიზოდების წარმოქმნას ჟანგბინის მიწოდებაში გარდამავალი შემცირების გამო, რაც კორონარული ვოკონოფონქციის შედეგია. მიოკარდიუმის ჟანგბადის მოთხოვნის გაზრდით გამოწვეული სტენოკარდიის ფიქსირებული ბერკეტი რამდენიმე ვოსკონსტრუქტორის კომპონენტთან ერთად, სტენოკარდიის განვითარებისათვის აუცილებელი ფიზიკური აქტივობის დონე შედარებით მუდმივია. ამ პაციენტებს შეუძლიათ ნათლად განსაზღვრონ ფიზიკური აქტივობის ხარისხი, რომლითაც შეიმუშავებენ თავდასხმას.
Angina მოხმარება - სისხლძარღვთა შორის შეუსაბამობის გამო და ენერგეტიკული სუბსტრატებისა და ჟანგბადის მომატებული მოთხოვნილების გაზრდა ფიქსირებული შეზღუდული ჟანგბადის მიწოდებასთან მიმართებაში. გაზრდილი მოთხოვნაა ადრენალინის ადრენორეული ნერვული დაბოლოების გამოთავისუფლების გამო დაძაბულობის ან სტრესის ფიზიოლოგიური რეაქციის შედეგად. სუსტი, ემოციური გავლენა, ემოციური აჟიოტაჟი, გონებრივი და ფსიქიკური სტრესი, კორონარული არტერიების არსებული შევიწროების ფონზე აღშფოთება, სხვადასხვა კომპლექსური მექანიზმების მეშვეობით შეიძლება გამოიწვიოს სტენოკარდიის შეტევა. გაზრდილი ჟანგბადის მოთხოვნა კორონარული არტერიების დროს ობსტრუქციული ცვლილებების მქონე პაციენტებში ხდება ჭამის შემდეგ, მეტაბოლური მოთხოვნილებების ზრდა ცხელება, თირეოტოქსიკოზი, ჰიპოგლიკემია და ნებისმიერი წარმოშობის ტაქიკარდია. ამ პაციენტებში იშემიური ეპიზოდები წინ უსწრებენ გულისცემის მნიშვნელოვან ზრდას. იშემიის ალბათობა პროპორციულია გულისცემის სიხშირის და ხანგრძლივობის პროპორციულად.
« არასტაბილური ბარიერი სტენოკარდია"- პაციენტთა უმრავლესობა აქვს კორონარული არტერიების შევიწროებას, მაგრამ მნიშვნელოვანი როლი იშემიის განვითარებაში არის ობსტრუქციის შედეგად გამოწვეული ობსტრუქცია. ამ პაციენტებს აქვთ "კარგი დღეები" (შეუძლია მნიშვნელოვანი დატვირთვის შესრულება) და "ცუდი დღეები", როდესაც მინიმალური დატვირთვა მიდის კლინიკურ და ეკგ გამოვლინებებს. მათ აქვთ სტენოკარდიის სტენოკარდია, რაც ხშირად ხდება დილით. სავარჯიშო ტოლერანტობის გაუარესება ჭამის შემდეგ არის მიოკარდიუმის ჟანგბადის მოთხოვნის სწრაფი ზრდა.
პრაქტიკაში, ეს უფრო საერთოა შერეული სტენოკარდია", რომელიც ინარჩუნებს შუალედურ პოზიციას სტენოკარდიის პაციენტებს შორის გარკვეული ბარიერი და არაკონსტანტული ბარიერი სტენოკარდია და აერთიანებს" სტენოკარდიის საჭიროებების "ელემენტებს და" მშობიარობის პინქტორის მიღებას ".
არსებობს პაციენტთა ჯგუფი, რომელთაც იშემიის შეტევები თან ახლავს უმნიშვნელო დისკომფორტს, ხოლო იშემიის ეპიზოდების უმრავლესობა ეკგ-ზე გამოვლინდა. უფრო იშვიათი შემთხვევებში, ათეროსკლეროზული კორონარული დაზიანების მქონე პაციენტებს არ გააჩნიათ ტკივილის განცდა, მიოკარდიუმის ინფარქტის განვითარების შემთხვევაშიც კი, მხოლოდ ECG- ის ცვლილებები. ერთი კვლევა უზრუნველყოფს მონაცემებს უმტკივნეულოდ Q- ინფარქტის განვითარებაზე, ასევე პაციენტებში, რომელთა მეოთხედიც ასეთ გულის შეტევით ხდება.
უმტკივნეულო იშემიით "გაფრთხილების სისტემის" ხარვეზი მიიჩნევა:
- ეს შეიძლება იყოს ტკივილის სტიმულისა და კორონარული მიკროვაკულური დისფუნქციის მიმართ მგრძნობელობის მგრძნობელობის კომბინაციის შედეგი;
- უმტკივნეულო იშემიის განვითარებაზე კიდევ ერთი ვარაუდი არის ენდოგენური ოპიატების (ენდოორფინის) დიდი კონცენტრაცია, რომელიც აძლიერებს ტკივილის ზღურბლს;
- დიაბეტის მქონე პაციენტებს აქვთ უმტკივნეულო იშემიის და მცენარეული ნეიროპათიის დამოკიდებულება.
ერთად გულის დაზიანების ფარული ფორმებიმიუხედავად გულის რითმის დარღვევების არარსებობისას, გამოვლინდა მეტაბოლური დარღვევები და ულტრასტრუქციები მიოკარდიუმში. ეს შეხედვით შეუძლებელი პროცესები შეიძლება სიცოცხლისათვის საშიში იყოს, რადგან ისინი თავად არიან და კიდევ უფრო მეტი იმ შემთხვევაში, თუ რაიმე დამატებითი ფაქტორი გამოჩნდება, რაც უკვე აღვნიშნეთ, შეიძლება გამოიწვიოს გულის არითმიების სხვადასხვა წნევა პარკუჭოვანი ფიბრილაციისა და SCD- ის დაწყებისას. ეს დამატებითი ფაქტორები, რომლებიც იწვევენ გულის ელექტროენერგიის არასტაბილურობას, ხშირად მოიცავს:
- იშემიური ზონის გამოჩენა კაკტრიკულ მიოკარდიუმის ცვლილების ფონზე,
- სიმპათიური ადრენალინის სისტემის აქტივობის გაზრდა,
- ზომიერი ნატრიუმის იონების კონცენტრაციის ზრდა და მიოციტების თავისუფალი კალიუმის იონების კონცენტრაციის შემცირება.
ასიმპტომური იშემიის ეპიზოდები სერიოზული პროგნოზული მნიშვნელობა ენიჭება: თუ პაციენტში ფიზიკური დატვირთვის ტესტის პირობებში, კორონარული არტერიის დაავადების კლინიკური გამოვლინებების შემთხვევაში, გარკვეული პათოლოგიური ცვლილებები ეკგ-ზე გამოვლენილია, ხოლო მომდევნო 5 წლის განმავლობაში, ამ პაციენტების 85% განვითარება ან სტენოკარდია ან V.
უმეტეს შემთხვევაში, BCC (არარსებობის მონაცემების ნებისმიერი სხვა წინა დაავადების) შეიძლება ჩაითვალოს ლეტალური შედეგს ფარული ფარული კორონარული არტერიის დაავადება. ეს იმას ნიშნავს, რომ ფარულ შედეგებზე დროულად პრევენციას შეუძლია ფსევდო-გულის დაავადებათა გულის იდუმალი აღიარება და 40 წლის და უფროსი ასაკის ადამიანთა ადეკვატური პრევენციული ღონისძიებების გატარება.
ასეთ პაციენტებს ატარებენ ჰოლტერის მონიტორინგი ან ტესტირება ფიზიკური აქტივობისა და ეკგ-ს ჩამწერი, შემდეგ კი აბსოლუტური უმრავლესობის შემთხვევაში, მათ შეუძლიათ მიჩნევენ "მდუმარე" მიოკარდიუმის იშემიმიას.
პაციენტებში კორონარული არტერიის დაავადებითმიოკარდიუმის ინფარქტის შემდეგ, პარკუჭოვანი ექსტრასტოლოზები ითვლება პოტენციურად ავთვისებიანი პარკუჭოვანი არითმიით. თუ ასეთ პაციენტში მოულოდნელი სიკვდილის რისკი არის ერთეული, მაშინ მას მხოლოდ 10 ერთჯერადი პარკუჭოვანი ექსტრასიტოლოგები საათში, როგორც დამოუკიდებელი ფაქტორი ამ რისკს 4-ჯერ ზრდის. იმ შემთხვევაში, თუ ამავე დროს მარცხენა პარკუჭის განდევნის ფრაქცია (კიდევ ერთი დამოუკიდებელი ფაქტორი) 40% -ზე ნაკლებია, მაშინ რისკი იზრდება 16-ჯერ.
| მსგავსი სტატიები: | |
|
გამოყენების ცილის კრემი
რეგულარულ მკითხველებს იციან ჩემი სიყვარულის მომზადება და ჭამა კარგად ... მოზრდილებში ლაქტოზის დეფიციტის სიმპტომები
ლაქტოზას შეუწყნარებლობა არის კლინიკურად მნიშვნელოვანი მდგომარეობა ასოცირებული ... როგორ მივიღოთ Bitcoins - არსი პროცესი და სად უნდა დაიწყოს, სახის და მომგებიანობის მოგება
რა თქმა უნდა, თითქმის ყველას, ვინც მხოლოდ ვიწყებთ Bitcoin- ს გაცნობას ... | |