Voľba čitateľa
Populárne články
Stav tela matky ovplyvňuje budúce zdravie dieťaťa, takže každá žena, ktorá sa dozvie o svojom tehotenstve, by mala prejsť prvou lekárske vyšetrenie a počas celého obdobia tehotenstva pravidelne navštevujte gynekológa, ktorý má byť testovaný.
Bez rôznych vyšetrení nebude lekár schopný zaručiť úspešný výsledok pôrodu, vylúčiť závažné patologické stavy vývoja dieťaťa. Tiež tehotná žena sa dozvie o skríningu počas tehotenstva, koľko to znamená pre jej budúce dieťa.
Jedná sa o vysoko informatívnu štúdiu v oblasti pôrodníctva a gynekológie, ktorá umožňuje vyšetrenie tehotnej ženy s cieľom zhodnotiť vlastnosti vývoja plodu, zistiť stav placenty, plodovej vody, maternice.
Testovanie diagnostiky skoré termíny tehotenstvo pomôže identifikovať abnormality plodu, aby bolo možné čo najskôr zabrániť ich rozvoju alebo prijať opatrenia na ich odstránenie. Takáto štúdia je pre tehotnú ženu absolútne bezpečná a v závislosti od získaných výsledkov môže byť vykonaná niekoľkokrát.
Skríning ultrazvuku nie je nevyhnutný pre všetky nastávajúce matky, je predpísaný podľa indikácií a všetky ostatné tehotné ženy podstúpia rutinné ultrazvukové vyšetrenie. Ale väčšinou gynekológovia ponúkajú, aby ju odovzdali všetkým ženám, aby vylúčili akékoľvek narušenie vývoja plodu.
Indikácie sú tieto faktory:
Vykonaná skríningová štúdia počas tehotenstva pomôže identifikovať rôzne patologické stavy už vo fáze vnútromaternicovej tvorby plodu. Patrí medzi ne:
1. Malformácie nervovej trubice:
Anencefália - absencia mozgu (plná alebo čiastočná). Jedným z najčastejších defektov u detí v 10-12 týždňoch tehotenstva je táto anomália už dobre rozpoznateľná. Defekt je často determinovaný nadbytkom množstva plodovej vody a biochemických parametrov krvných testov. Plod s anencefáliou nie je životaschopný, prítomnosť takejto poruchy je indikáciou potratu.
Zvýšenie objemu mozgovomiechového moku v mozgu - hydrocefalus. Defekt sa tiež kombinuje s inými anomáliami, čo si vyžaduje podrobnú štúdiu plodu a otázku prerušenia gravidity.
Encephlomeningocele - prietrž mozgu. Podobne ako iné defekty mozgu, potrebuje starostlivé vyšetrenie ultrazvukom, po dvoch týždňoch musí byť vyšetrené znovu.
2. Anomálie chrbtice, objavujúce sa v krčnej, bedrovej. Dobre uznávaný vážny stupeň spina bifida.
3. Srdcové defekty je pomerne ťažké odhaliť, takže vyžadujú účasť na diagnostike kvalifikovaných lekárov. Nedostatočné rozvinutie jednej z komôr, polovice srdca, poruchy interventrikulárneho prepážky sú zvyčajne ľahko diagnostikované. Niektoré ďalšie chyby sú však ťažšie odhaliteľné av prípade pochybností v pôrodnici je potrebné, aby novorodenci mohli poskytovať núdzovú pomoc.
4. Ascites - hromadenie tekutiny vo vnútri brušnej dutiny plod. Je indikáciou pre podrobné vyšetrenie dieťaťa na prítomnosť malformácií. Existuje ešte jedna variácia termínu - úpadok u dieťaťa, keď sa tekutina akumuluje vo všetkých dutinách tela dieťaťa. Možné príčiny ascites - rhesus - konflikt medzi matkou a plodom, patológia štruktúry lymfatického systému alebo srdca.
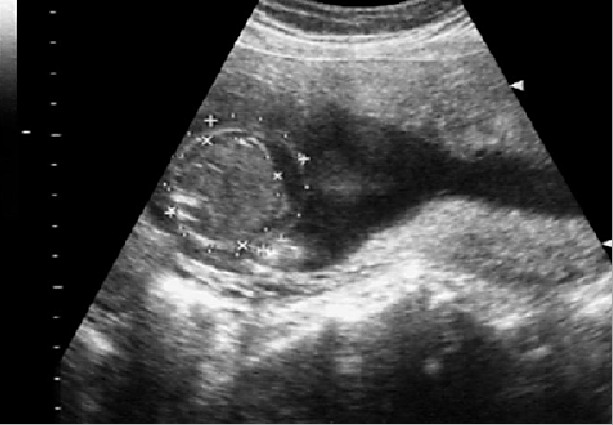
5. Cystický hygróm je malformácia lymfatického systému. Cysta so špecifickou septa sa vizualizuje na zadnej strane krku, ale miecha a lebka nie sú poškodené.
6. Časté malformácie sú abnormality vo vývoji obličiek, niektoré z nich môžu byť nezlučiteľné so životom a môžu byť indikáciou potratu.
7. Čiastočne o možnom porušení vývoja plodu možno povedať zmenu objemu plodovej vody. Obštrukcia horného čreva, nesprávny vývoj nervovej trubice, fetálny ascites, ako aj viacpočetné tehotenstvo a diabetes mellitus tehotná. Malovodie znamená poškodenie integrity membrán plodu s únikom plodovej vody, je považované za významné riziko infekcie plodu.
8. Medzi abnormality vo vývoji tráviaceho traktu sa najčastejšie vyskytuje atresia (úplná absencia) dvanástnika. V niektorých prípadoch môže byť zistená obštrukcia alebo neprítomnosť oblastí hrubého čreva. Táto patológia je určená len na tretej obrazovke.
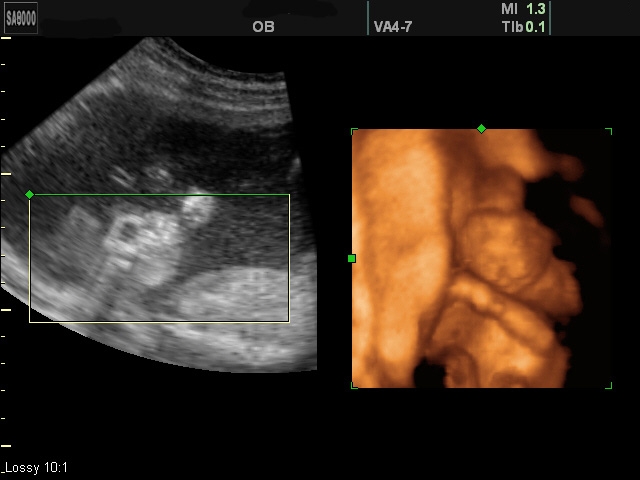
Trvanie prvého skríningu je 10-14 týždňov tehotenstva, optimálne obdobie je 10-13 týždňov. Screening ultrazvuk sa vykonáva pred obvyklým ultrazvukom po dobu 2-3 týždňov, takže ak máte pochybnosti o presnosti výsledkov, špecialista bol schopný poslať na opätovné vyšetrenie.
Na základe výsledkov prieskumu sa riziká počítajú v prvom a druhom trimestri tehotenstva. Okrem absolvovania ultrazvukového vyšetrenia je potrebné absolvovať analýzu biochemických markerov, potom špeciálny počítačový program spracováva získané výsledky - biochemickú analýzu, skríning ultrazvuku a všeobecné údaje o pacientovi - telesnú hmotnosť, vek, diabetes a iné choroby, lieky, fajčenie, s cieľom vypočítať riziko s najväčšou presnosťou. Edwardsov syndróm a Downov syndróm. Výsledok ukáže, či je tehotná žena vystavená riziku fetálnej chromozómovej patológie, po ktorej by mal genetik odkázať pacienta na ďalšie vyšetrenia v prípade akejkoľvek patológie.
Pred skríningovou diagnostikou by ste mali mať dobrý spánok, nesnažte sa báť, a ak je to možné, vyhnite sa dlhým čakacím dobám v dusnej miestnosti. Pretože tieto okolnosti môžu nepriaznivo ovplyvniť stav maternice a napodobniť hrozbu potratu.
Špeciálne diéty a črevné čistenie sa nevyžaduje. Ak chcete prejsť štúdiom, musíte mať plienku, uterák.
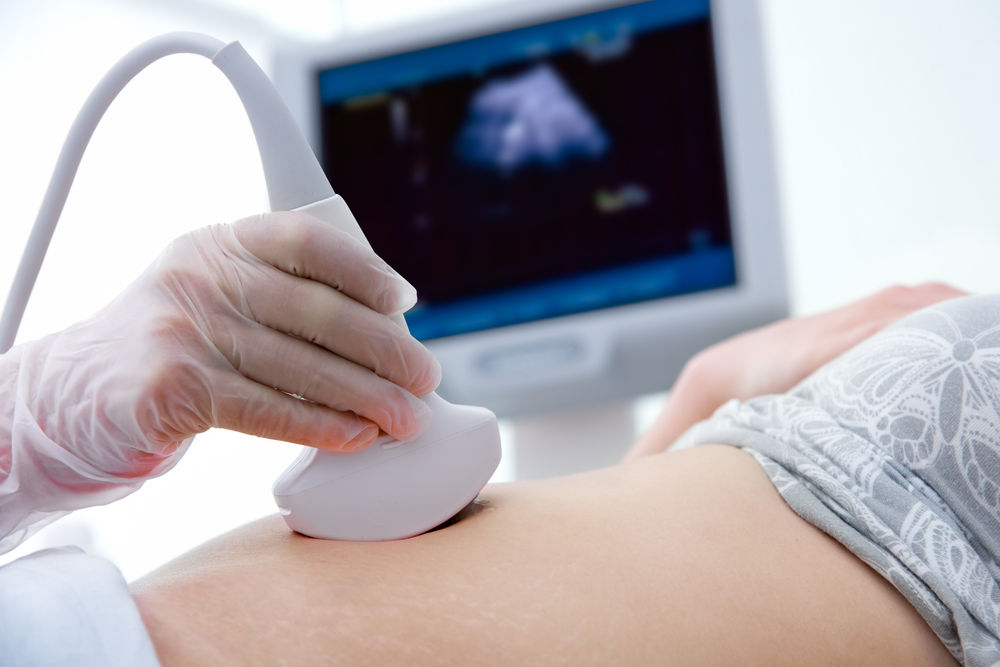
Prvý skríningový ultrazvuk sa vykonáva vaginálnymi alebo abdominálnymi metódami. Vaginálne skenovanie sa vykonáva špeciálnym senzorom, ktorý sa vkladá do pošvy. Abdominálna metóda - vyšetrenie cez vonkajšiu stenu brucha je potrebné s plným močovým mechúrom, vaginálny ultrazvuk vyžaduje prázdny mechúr.
Počas vyšetrenia tehotná žena nepociťuje nepríjemné pocity a niekedy bez toho, aby vedela, že je vyšetrovaná, ju berie na svoju obvyklú ultrazvukovú diagnózu.
Tehotná žena položí na gauč a obnaží jej žalúdok, a počas prvého vyšetrenia v 12. týždni, ona sa vyzlieka úplne zdola. Koža brucha je dobre rozmazaná špeciálnym gélom na zlepšenie vodivosti signálu. Vysokofrekvenčné vlny vychádzajúce zo senzora prístroja, prijímajúce odrazené ozveny z vnútorných tkanív cez žalúdok, sa vracajú do prístroja. Potom sa signál premení na grafický program a zobrazí sa na monitore.
Rozlúštenie výsledkov vyšetrenia zvyčajne vykonáva gynekológ, ktorý pozoruje tehotnú ženu, pretože len on pozná všetky nuansy priebehu tohto tehotenstva.
Typicky sa takýto prieskum vykonáva až do 14 týždňov tehotenstva, po určitom období môžu byť niektoré markery neinformačné.
1. Prvé meranie veľkosti kostnej hmoty (CTR). Porovnaním s telesnou hmotnosťou plodu stanovte trvanie tehotenstva.
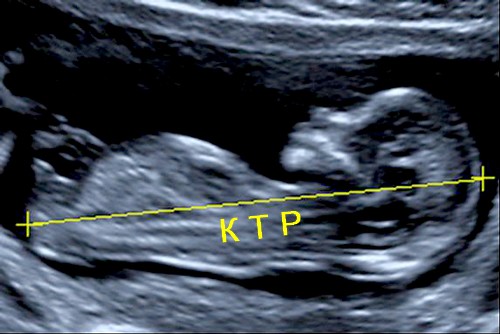
Norma hodnoty CTE sa meria v milimetroch:
Týždeň 10 - 34 - 50
Týždeň 11 - 42 - 59
Týždeň 12 - 52 - 65
Týždeň 13 - 61 - 87
2. Významný je aj marker nosnej kosti, ktorý podobne ako TBP umožňuje identifikovať riziko Downovho syndrómu. Ak nosná kosť chýba, pravdepodobnosť, že dieťa má takýto syndróm, je 70%. U 2% zdravých detí počas ultrazvuku však nie je možné zistiť ani nosnú kosť.
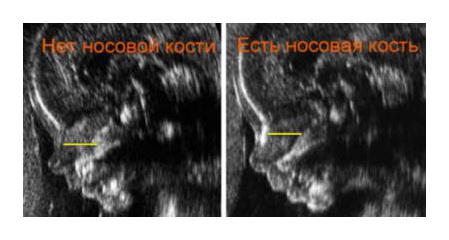
10 týždňov - viditeľná nosná kosť, veľkosť nie je odhadnutá
11. týždeň - viditeľná nosná kosť, veľkosť sa neodhaduje.
12 týždňov - viac ako 3 mm
Týždeň 13 - viac ako 3 mm
3. Biparietálna veľkosť plodu (PDU) určuje veľkosť hlavy dieťaťa a ukazuje zhodu stavu, vývoj nervového systému a termín gravidity.
Štandardná hodnota PDU meraná v milimetroch:
10 týždňov - 14
11 týždňov - 17
12 týždňov - 20
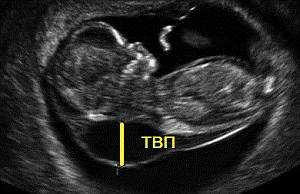
Normálna hodnota TVP sa meria v milimetroch:
Týždeň 10 - 0,8 - 2,2
Týždeň 11 - 0,8 - 2,4
Týždeň 12 - 0,7 - 2,5
Týždeň 13 - 0,7 - 2,7
5. Nezabudnite zmerať srdcovú frekvenciu (HR).
Normy sú potvrdením správneho vývoja plodu:
10 týždňov - 162 - 179 úderov / min
Týždeň 11 - 153 - 177 úderov / min
Týždeň 12 - 150 - 172 úderov / min
Týždeň 13 - 147 - 171 tepov / min
V každom prípade, bez ohľadu na riziko akýchkoľvek patológií, skorý ultrazvukový skríning je jedným z dôležitých prostriedkov, ako pomôcť dieťaťu narodiť sa zdravo. Neexistuje povinný postup pri vykonávaní skríningovej diagnostiky bez ohľadu na to, či podstúpiť tento postup závisí len od rozhodnutia budúcich rodičov.
Skríningové štúdie sú štúdie zamerané na identifikáciu chorôb v raných štádiách.
Moderná medicína už dnes ďaleko pokročila a dokáže sa vyrovnať s mnohými chorobami vrátane smrteľných. Existuje však jedna nevyhnutná podmienka - lekári by mali odhaliť patológiu v ranom štádiu vývoja. To znamená, že samotná osoba musí mať záujem o pravidelné kontroly. Koniec koncov, nie je to za nič, čo hovoria: „Buďte varovaní - to znamená, že ste ozbrojení!“.
V Kazachstane môže každý podstúpiť skríningové štúdie, a to je úplne zadarmo. Požiadali sme vedúceho oddelenia pre prevenciu a sociálno-psychologickú pomoc polikliniky mesta č. 5, aby povedala Natálii Klevtsovej, vedúcej oddelenia prevencie a sociálno-psychologickej pomoci mesta, v akom veku by mali byť prijaté.
- Natalya Gennadievna, povedzte nám prosím, aký je skríningový výskum.
- Ide o štúdiu zameranú na identifikáciu chorôb v ranom štádiu, ako aj na identifikáciu rizikových faktorov, ktoré prispievajú k výskytu chorôb. Aby sa zabezpečila včasná diagnostika najbežnejších ochorení, zaviedli sa u nás povinné skríningové štúdie, ktoré sa vykonávajú v rámci garantovaného objemu bezplatnej zdravotnej starostlivosti.
- V akom veku začínajú projekcie?
- Prieskumy sa vykonávajú v niekoľkých smeroch: ochorenia obehového systému, diabetes mellitus, glaukóm, kolorektálny karcinóm *, rakovina prsníka, rakovina krčka maternice, hepatitída C. Napríklad kontrolujeme hladinu cholesterolu od veku 25 rokov a rakovinu prsníka 50 až 60 rokov. Skríningové vyšetrenia dospelej populácie sa vykonávajú postupne - v prvej etape sa vytvára cieľová skupina obyvateľstva, potom sa miestne sestry vyzývajú, aby si vzali pacientov na vyšetrenie a tiež posielame listy prvým manažérom podnikov, v ktorých pracujú ľudia, ktorí potrebujú skríning. Kvôli zamestnaniu, niektorí nemôžu prísť na vyšetrenie, a pre pohodlie týchto ľudí, skríning funguje na našej klinike av sobotu.
TOTO JE DÔLEŽITÉ!
Nasledujúce vekové skupiny sú predmetom skríningu.
Muži a ženy vo veku 25, 30, 35, 40, 42, 44, 46, 48, 50, 52, 54, 56, 58, 60, 62, 64 rokov:
- stanovenie hladiny cholesterolu a glukózy v krvi;
- elektrokardiografia (podľa indikácií);
- vyšetrenie kardiológa a endokrinológa (ak je uvedené).
Muži a ženy vo veku 40, 42, 44, 46, 48, 50, 52, 54, 56, 58, 60, 62, 64, 66, 68, 70 rokov:
- meranie vnútroočného tlaku.
Ženy vo veku 30, 35, 40, 45, 50, 55, 60 rokov:
- cytologické vyšetrenie steru z krčka maternice na vylúčenie patologických zmien;
- vyšetrenie pôrodníckeho gynekológa, kolposkopia (podľa indikácií).
Ženy vo veku 50, 52, 54, 56, 58, 60 rokov:
- RTG vyšetrenie prsných žliaz;
- Vyšetrenie mamológa, onkológa (ak je uvedené).
Muži a ženy vo veku 50, 52, 54, 56, 58, 60, 62, 64, 66, 68, 70 rokov:
- testovanie fekálnej okultnej krvi na včasné odhalenie chorôb hrubého čreva;
- endoskopické vyšetrenie hrubého čreva (kolonoskopia) (podľa indikácií).
Muži vo veku 50, 54, 58, 62, 66 rokov:
- endoskopické vyšetrenie pažeráka a žalúdka (esofagogastroskopia);
- vyšetrenie gastroenterológa, onkológa (ak je indikované).
Muži a ženy s hepatitídou C:
- krvný test na alfa fotoproteín;
- ultrazvukové vyšetrenie pečene.
- Ak má človek počas vyšetrenia ochorenie, čo sa stane ďalej?
- Ak naše vyšetrenie indikuje podozrenie na akýkoľvek typ rakoviny, pacient je pozvaný do okresného onkológa, potom je plánované ďalšie vyšetrenie už v regionálnom onkologickom centre. Ak skríningový lekár identifikuje patológiu v obehovom systéme, pacient je poslaný na ďalšie vyšetrenie kardiológom. Po nastavení klinickej diagnózy odoberie okresný lekár pacienta na výdajný účet.
- Ako dlho trvá skríning?
- Mnohí ľudia si myslia, že budú musieť dlho stáť v línii, ale to tak nie je. Technológia prieskumu bola testovaná. Osoba prichádza na kliniku a jeho prvým krokom je absolvovanie skríningového terapeuta, ktorý vykonáva prieskum a dáva pokyn na pred-lekárske vyšetrenie, počas ktorého sa vykonávajú testy na cholesterol a hladinu cukru v krvi, pričom vnútroočný tlak je určený na zistenie glaukómu. To všetko sa vykonáva v jednej kancelárii a trvá len niekoľko minút. Na analýzu kolorektálneho karcinómu sa používa hemocultový test - ide o imunochromatografické vyšetrenie fekálnej okultnej krvi, ktorá sa podáva pacientovi s \\ t podrobné pokyny pre jeho použitie môže byť hemocultový test vykonaný samotným pacientom doma. Táto expresná metóda umožňuje získať výsledky do 3-5 minút, bez účasti zdravotníckeho pracovníka. Takže to nepotrebuje veľa času. Preto si myslím, že stojí za to stráviť trochu času na vašom zdraví. Keď pozývame na premietanie, niektorí hovoria: „Som úplne zdravý! Čo tam mám robiť? Zdravý človek - to je úžasné a my, lekári, sme z toho len šťastní. Faktom však je, že sa vyskytujú časté prípady skrytého ochorenia, o ktorom človek nemôže hádať roky. A keď príde na nás, je už neskoro. A projekcie sú dobrým spôsobom chráni pred vážnymi komplikáciami. Mali sme prípady detekcie a dedičných ochorení, o ktorých pacient nevedel. Teraz, keď máme informácie, môžeme pravidelne monitorovať jeho zdravie. A prečo nevyužiť projekcie, najmä preto, že sú úplne zadarmo. Takéto vyšetrenia na klinikách vás budú stáť za okrúhly súčet.
- Irina Gennadievna, veľmi pekne ďakujem za zaujímavý rozhovor!
Zostáva len dodať: „Postarajte sa o svoje zdravie! Choď na kliniku! “
Tatyana BURDEL
* Kolorektálny karcinóm - malígny novotvar hrubého čreva.
Skríning je detekcia príznakov ochorenia, skôr ako budete cítiť akékoľvek zmeny vo vašom vlastnom stave, to znamená, že sa objavia objektívne príznaky. Skríning je hlavným spôsobom, ako odhaliť rakovinu prsníka v skorých štádiách, keď má liečba priaznivú prognózu. V závislosti od veku a prítomnosti rizikových faktorov môže skríning pozostávať zo sebahodnotenia prsníka, vyšetrenia počas pravidelnej návštevy u lekára, mamografie atď.
Začať vykonávať nezávislé vyšetrenie žľazy by malo byť vo veku 20 rokov. Potom si zvyknete na zvyčajný vzhľad a konzistenciu hrudníka, budete môcť v ňom včas zistiť zmeny. Ak zistíte zmeny na hrudníku, čo najskôr navštívte svojho lekára. Počas návštevy u lekára, venujte pozornosť týmto zmenám, a tiež ukázať lekárovi svoju vlastnú vyšetrovaciu techniku, položte akékoľvek otázky, o ktoré máte záujem.
Počas vyšetrenia lekár vyšetrí obe prsia, aby zistil uzliny alebo iné zmeny. Dokáže odhaliť zmeny, ktoré ste zmeškali sami. Bude tiež skúmať axilárne lymfatické uzliny.
Táto štúdia je séria röntgenových žliaz a momentálne je najlepšia metóda štúdie na zistenie malých nádorov, ktoré nie je možné určiť palcom lekára.
Existujú dva typy tejto štúdie.
Prieskum / skríningové obrazy. Pravidelne, raz ročne, môžu byť užitočné na detekciu zmien v žľaze od posledného výstrelu.
Diagnostický obraz Spustite, aby ste vyhodnotili zmeny, ktoré zistíte vy alebo váš lekár. Pre dobrú vizualizáciu budete možno potrebovať niekoľko snímok, vrátane pozorovania záberov podozrivej oblasti.
Metóda mamografie však nie je dokonalá. Určité percento rakovinových nádorov nie je viditeľné na röntgenových lúčoch a niekedy môžu byť dokonca identifikované ručne pri palpácii, ale napriek tomu sú v röntgenovom žiarení neviditeľné. Toto sa nazýva falošne negatívny výsledok. Percento takýchto nádorov je vyššie u žien vo veku 40 - 50 rokov: prsia u žien tohto veku sú hustejšie a je ťažšie rozlíšiť nodulárne útvary v obraze na pozadí hustšieho tkaniva žliaz.
Na druhej strane, na mamogramoch môžete vidieť zmeny, ktoré vyzerajú ako rakovina, keď v skutočnosti to tak nie je, nazýva sa falošne pozitívnymi výsledkami. Takéto chyby vedú k zbytočným biopsiám, skúsenostiam pacientov, zvýšeným nákladom zdravotníckych zariadení. Presnosť popisu mamogramov je významne ovplyvnená skúsenosťami rádiológa. Napriek niektorým nevýhodám mamografie ako skríningovej metódy však väčšina expertov súhlasí s tým, že ide o najspoľahlivejšiu skríningovú metódu karcinómu prsníka u žien.
Počas mamografického postupu sa prsia umiestnia medzi špeciálne plastové platne, čím sa zabezpečí ich nehybnosť počas zobrazovania. Celý postup trvá menej ako 30 sekúnd. Vykonávanie mamografie zvyčajne neprináša nepríjemné pocity, ale ak vám niečo vadí, oznámte to technikovi x-ray, ktorý sníma obrázok.
Pri plánovaní dátumu ročnej mamografie a návšteve u lekára najprv navštívte lekára, aby počas vyšetrenia mohol odhaliť podozrivé oblasti v hrudníku a napísať smer rádiológovi, aby si nasmeroval obraz.
S tradičnou mamografiou, váš lekár vyzerá a opisuje rádiológa, ktorého skúsenosti a kvalifikácie v podstate určujú presnosť diagnózy, najmä počet prípadov malých nádorov vynechaných v obrazoch. V našom prípade je lekár požiadaný, aby začal s upozornením na program podozrivý, podľa jeho názoru, oblasti, po ktorých program pridelí ďalšie oblasti podozrivé z jej pohľadu. Samozrejme, že program nikdy nemôže nahradiť intelekt lekára, ale spoločná práca osoby a počítača môže zvýšiť počet nádorov prsníka rozpoznaných v najskorších štádiách.
Odlišne od tradičného mamografického spôsobu ukladania röntgenového obrazu. Obraz je od začiatku fixovaný digitálnym detektorom (ako digitálna fotografia, bez filmu) av budúcnosti je lekár schopný zmeniť jas obrazu a zvýšiť jeho jednotlivé úseky. Digitálne obrázky možno preniesť na dlhé vzdialenosti, napríklad z provincie do veľkého centra, na konzultáciu s odborníkom. Digitálna mamografia je najrelevantnejšia pre ženy vo veku 40-50 rokov, pretože ich prsia sú hustejšie a schopnosť meniť jas obrazu je veľmi žiadaná.
Táto výskumná metóda vám umožní získať obraz celej hmoty prsníka, vytvoriť virtuálne vrstvené časti. V tomto prípade sa namiesto röntgenového žiarenia používa silné magnetické pole a rádiový signál, inými slovami, tejto štúdie neposkytuje radiačnú záťaž. MRI sa nepoužíva na hromadný skríning rakoviny prsníka, ale môže sa priradiť na štúdium podozrivých oblastí, ktoré sú neprístupné pre palpáciu v dôsledku ich malej veľkosti a nedostatočne viditeľných na tradičných mamogramoch. MRI nenahrádza, ale dopĺňa tradičnú mamografiu.
MRI nie je indikovaná na skríning rakoviny prsníka v dôsledku veľkého počtu falošne pozitívnych reakcií, čo vedie k zbytočným biopsiám a skúsenostiam pacientov. Táto štúdia sa vzťahuje na high-tech a drahé, obrazy vyžadujú dekódovanie skúseným rádiológom.
Podľa najnovších odporúčaní by sa MRI mala vykonať u všetkých žien s novo diagnostikovaným karcinómom prsníka. To môže odhaliť súčasnú prítomnosť ďalšieho nádorového fokusu v tej istej žľaze alebo v druhom prsníku, ktorý nebol detegovaný na mamogramoch. V súčasnosti však nie sú k dispozícii žiadne spoľahlivé údaje o tom, či takáto štúdia znižuje úmrtnosť na rakovinu prsníka.
Metóda sa používa na ďalšie vyhodnotenie podozrivých lézií pozorovaných na mamogramoch alebo počas vyšetrenia. Na získanie ultrazvukového obrazu sa používajú vysokofrekvenčné zvukové vlny, to znamená, že táto štúdia, podobne ako MRI, neposkytuje radiačnú záťaž. Ultrazvuk môže spoľahlivo rozlíšiť volumetrického vzdelávania - cysty, tj dutiny s tekutinou, z uzlín pozostávajúcich z hustého tkaniva. Ultrazvuk prsníka sa nepoužíva na skríning rakoviny kvôli veľkému počtu falošne pozitívnych výsledkov - vytvára vzhľad ochorenia, kde nie je žiadny.
Vo vonkajšom otvore kanála vylučujúceho mliečnu žľazu, ktorý sa nachádza na bradavke, vloží lekár tenkú ohybnú trubicu, katéter, cez ktorú najprv zavedie špeciálny roztok, a potom dostane suspenziu buniek, medzi ktorými môžu byť atypické, rakovinové. Väčšina karcinómov prsníka začína svoj rast z lúmenu kanálikov žliaz, a skutočne: atypické bunky sa môžu detegovať v laváži dlho predtým, ako sa objavia prvé príznaky nádoru na mamogramoch.
Táto metóda je však novou a invazívnou intervenciou, pri ktorej nie je úplne definované percento falošne negatívnych výsledkov a nebol plne preskúmaný vzťah medzi detekciou rakovinových buniek v laváži a vývojom rakoviny prsníka. Kým sa nedostanú odpovede na tieto otázky, výplach duktálneho kĺbu sa nedá odporučiť ako metóda masového skríningu.
Nová technológia detekcie najmenších nádorov v prsných žľazách. Intravenózne sa vám podáva špeciálna látka, izotopové rádiofarmakum, ktoré sa distribuuje po celom tele a akumuluje sa v tkanive prsníka. Nedávne štúdie ukázali, že táto metóda pomáha identifikovať malé nádory, ktoré boli vynechané počas mamografie a ultrazvuku.
Biopsia z podozrivej lézie zistenej touto metódou predstavuje problémy, ale v tomto smere prebieha výskum.
Táto štúdia poskytuje malé radiačné zaťaženie tela; pre štúdiu je potrebná kompresia prsníka, ako je to pri mamografii. Štúdie sa zúčastňujú ženy s hustými prsiami (pretože mamografia pre nich nie je dostatočne účinná) a ženy s vysokým rizikom vzniku rakoviny prsníka. V závislosti od výsledkov štúdie sa stanoví miesto tejto diagnostickej metódy v mnohých metódach včasnej detekcie rakoviny prsníka. Pravdepodobne bude tento spôsob prídavkom ku konvenčnej mamografii.
Skríning je jedným z najpresnejších a najaktuálnejších výskumov. Lekár môže predpísať skríning srdca, pečene, žalúdka, vyšetrenie prsníkov u žien, vyšetrenie na určenie patológie tehotenstva. Každý postup musí byť lekársky odôvodnený.
V poslednej dobe sa skrínujú všetky kategórie obyvateľstva. Tento postup sa nazýva klinické vyšetrenie a zúčastňujú sa ho všetci obyvatelia krajiny. Všeobecný skríning umožňuje včasnú detekciu mnohých závažných ochorení. Štandardný postup zahŕňa:
Iné testy môžu byť zahrnuté do zoznamu testov, ak existujú odchýlky v zdravotnom stave pacienta. Skríning je zhrnutý terapeutom, ktorý sa pozerá na testy v komplexe, a robí diagnózu prítomnosti alebo neprítomnosti skrytých chorôb a celkového stavu tela. V dôsledku preventívnych opatrení je možné odhaliť choroby v najskorších štádiách a monitorovať zdravie nielen každého pacienta, ale aj celej populácie.
Ak je lekárske vyšetrenie populácie novou udalosťou a nie každý človek ju odovzdá včas, potom počas tehotenstva lekári odporúčajú, aby všetky tehotné matky absolvovali všetky testy počas tehotenstva. Vyšetrenie zahŕňa krvný test a ultrazvuk a často to stačí na presné určenie trvania tehotenstva, hmotnosti a veľkosti dieťaťa, rýchlosti jeho rastu a prípadných vývojových patológov. Najdôležitejším je skríning prvého trimestra, počas ktorého môžete identifikovať niekoľko závažných ochorení, ktoré sú nezlučiteľné s ďalším vývojom plodu a ohrozujú život matky.
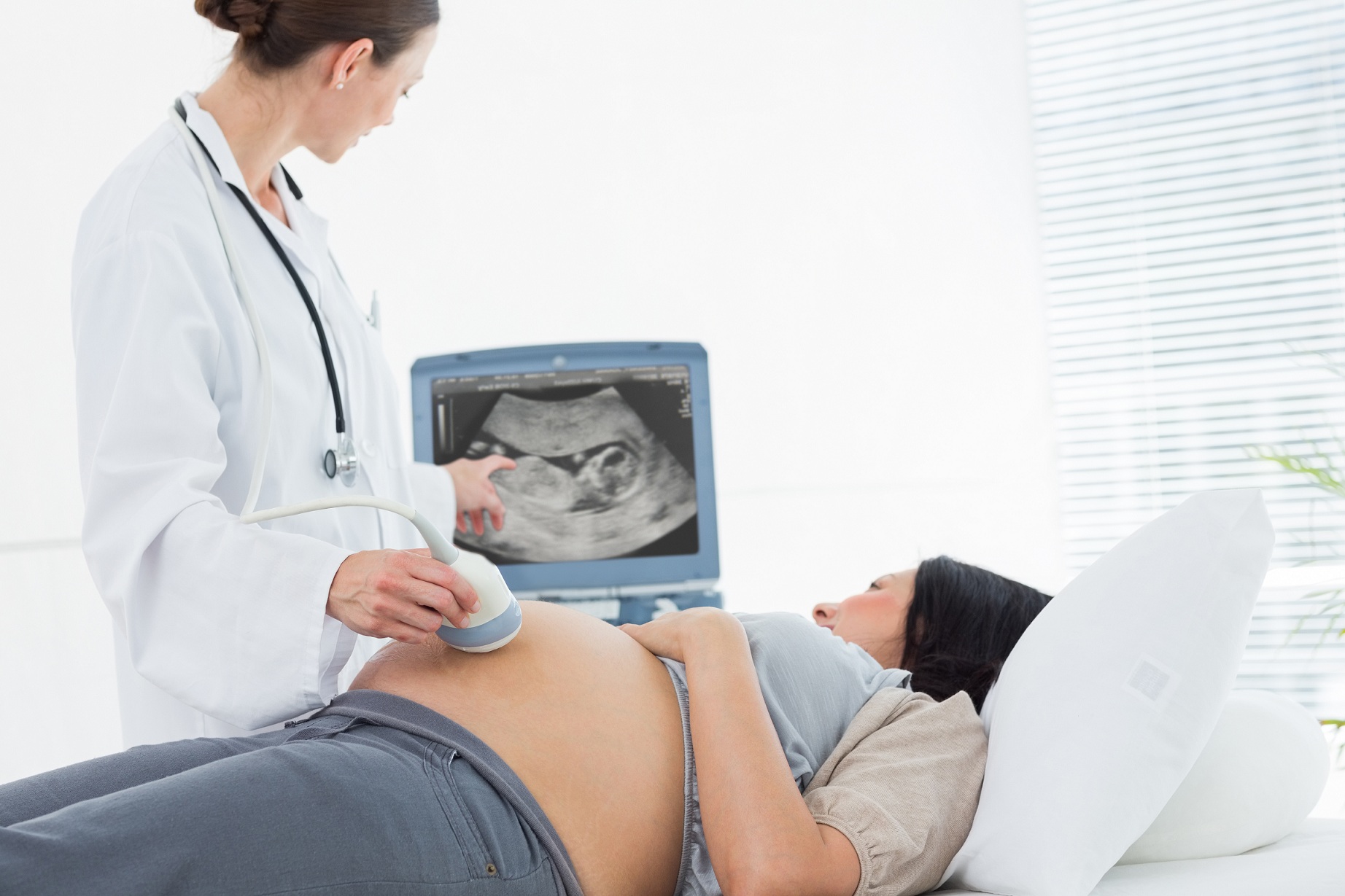
Prvým krokom je ultrazvuková diagnostika. To vám umožní sledovať vývoj tehotenstva v skorých štádiách, určiť ektopické, mrazené alebo viacpočetného tehotenstvaa identifikovať abnormality vo vývoji plodu.
Výskum sa vykonáva na 11-13 pôrodnícky týždeň tehotenstva, pretože v neskoršom alebo skoršom období bude test menej informatívny.
Ultrazvuková diagnóza maternice tehotnej ženy vám umožňuje určiť:
Všetky tieto údaje spolu poskytujú príležitosť na presnú diagnózu a predpovedanie priebehu tehotenstva. Veľkosť plodu v prvom skríningu určuje niekoľko závažných patológií, ako je Downov syndróm, mikro, makro a anencefália, Ewardsov syndróm, Patau a množstvo ochorení, ktoré nie sú vo väčšine prípadov kompatibilné so životom.
Ultrazvuková diagnóza sa vykonáva transvaginálne aj cez brušnú stenu. Keďže prvá výskumná metóda poskytuje presnejší výsledok, uprednostňuje sa pri prvom skríningu na začiatku tehotenstva.
Počas diagnostiky je rovnako dôležité vyhodnotiť prietok krvi a srdce plodu. Rýchle alebo pomalé srdcové rytmy sú tiež často príznakmi patológie. Je dôležité si všimnúť slabý prietok krvi v cievach pupočníkovej šnúry čo najskôr, pretože dieťa dostáva kyslík z matky a krvi. živinya ich nedostatok negatívne ovplyvňuje jej rast a rozvoj.
Druhým štádiom skríningu počas tehotenstva je podrobný biochemický krvný test.
Krv môžete darovať len po ultrazvukovej diagnostike, pretože ultrazvuk vám umožňuje presne určiť vek plodu.To je dôležité pre správnu diagnózu, pretože hladiny hormónov sa menia každý deň a zlý čas môže priviesť lekára. Výsledkom je, že testy budú uznané ako nezodpovedajúce norme a pacientovi bude oznámená chybná diagnóza. Počas testu sa stanoví množstvo choriového gonadotropínu a proteínu A v krvi.
Choriónový gonadotropín - látka, ktorá je produkovaná membránou plodu.Podľa jeho prítomnosti v tele pacienta, lekári určiť veľmi prítomnosť tehotenstva v jeho prvých týždňoch. Obsah choriového gonadotropínu dosahuje svoje maximum do 13. týždňa a potom sa hladina hormónu postupne znižuje. V závislosti od toho, či je hladina hCG zvýšená alebo znížená, lekári môžu urobiť záver o patológiách plodu a nastávajúcich ťažkostiach s plodom.
Druhým hormónom, ktorého obsah sa odhaduje v čase prvého skríningu, je proteín-A. Závisí to od vývoja placenty a odolnosti organizmu. V skutočnosti tento hormón preskupuje ženské telo a prispôsobuje ho plodu.
Podľa výsledkov všetkých troch štúdií je odvodený MoM index, ktorý ukazuje riziko vzniku patológií a abnormalít. Pri odvodzovaní koeficientu sa berie do úvahy výška, váha a vek matky, jej zlé návyky a predchádzajúce tehotenstvá. Všetky informácie získané počas skríningu poskytujú presný obraz, podľa ktorého môže lekár stanoviť presnú diagnózu. Táto metóda sa používa viac ako 30 rokov a počas tejto doby sa etablovala ako jedna z najpresnejších metód výskumu.
Ak je pacient v ohrození, odporúča sa vyšetrenie počas druhého a tretieho trimestra tehotenstva.Ďalšie vyšetrenia však nie sú potrebné, ak je žena zdravá, mladšia ako 35 rokov a predtým nemala žiadne problémy s tehotenstvom a pôrodom.
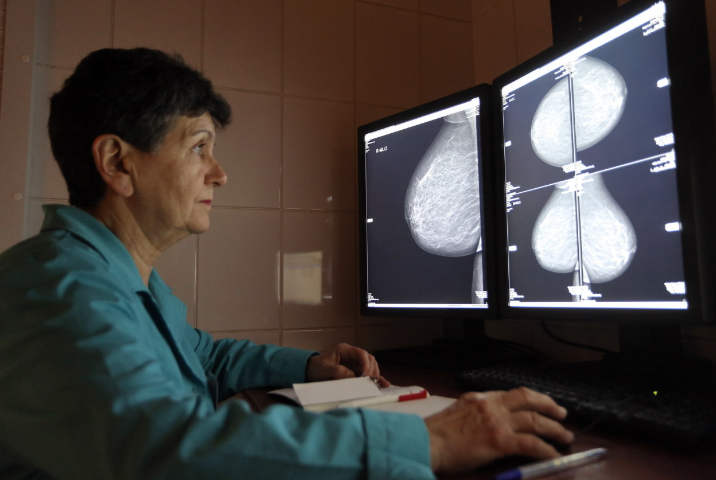
Skríning prsníka alebo mamografia je jednou z najdôležitejších pre ženy.
Umožňuje včasnú diagnostiku benígnych alebo zhubných nádorov mliečnu žľazu, aby odhalili pečate v prsiach, tmavé škvrny na obrázkoch a čo najskôr začať liečbu.
Prsná skúška nie je nevyhnutne lekárska procedúra. Najjednoduchší spôsob, ako diagnostikovať ochorenia prsníka - vlastné palpácie. Odporúča sa, aby sa vykonával týždeň po ukončení menštruácie, keď sú tkanivá žľazy najviac uvoľnené, a cítia sa dokonca aj malé uzliny. Lekári odporúčajú, aby sa to robilo aj mladým dievčatám a od veku dvadsiatich rokov sa povinné vyšetrenie oboch mliečnych žliaz stáva povinným.
Klinické vyšetrenie prsníka sa vykonáva v zdravotníckych zariadeniach. Najčastejšie ju vykonáva gynekológ pri pravidelných vyšetreniach.
Podľa výsledkov vyšetrenia môže lekár buď odkázať pacienta na podrobné vyšetrenie prsných žliaz, alebo rozhodnúť, že je zdravá.
Tretím a najpresnejším skríningom je mamografia. Vykonáva ho mamológ, ktorý robí presnú diagnózu. Podľa niektorých indikácií je mamografia podobná fluorografii, ale nie všetky röntgenové prístroje sa dostanú do centra pozornosti. hrudný kôš a jeho vnútornú dutinu, a len hrudník pacienta.
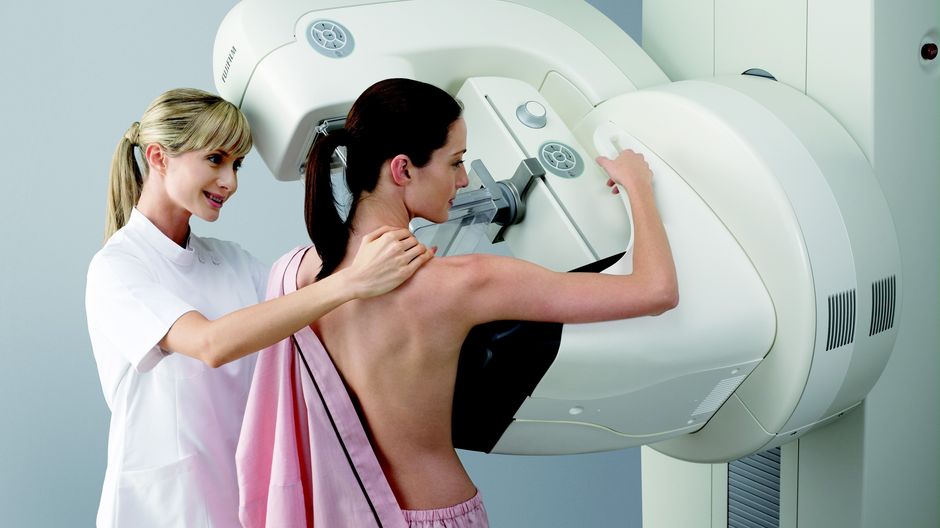
Žena na mamografiu by sa mala vyzliecť a pritlačiť tesne k prístroju. Nahé mliečne žľazy sú na oboch stranách pevne pritlačené špeciálnymi platňami a asistent laboratória nasníma obrázok. Neskôr sa na rádiológa alebo cicavca prenesie snímka s homogénnymi tkanivami a osudom zvýšenej hustoty, ktorá pacientovi robí presnú diagnózu.
Mamografia by sa mala vykonávať pravidelne, od 35-40 rokov - aspoň raz ročne.Staršie ženy, po menopauze, sa mamografia odporúča raz za dva roky.
Táto metóda štúdia prsných žliaz u lekárov a vedcov má mnoho oponentov. Je to spôsobené tým, že röntgenové žiarenie, dokonca aj v malých dávkach, môže vyvolať rozvoj rakoviny prsníka. Druhé tvrdenie proti postupu preskúmania mliečnej žľazy - nízka presnosť skríningu. Štúdie ukázali, že v približne 20% prípadov je mamografia falošne pozitívna, čo vedie k nervovým poruchám u pacientov a potrebe bolestivých biopsií. Preto aj napriek tomu, že väčšina lekárov odporúča pravidelne podstúpiť mamografický zákrok, aby sa predišlo riziku vzniku chorôb, čoraz viac pacientov odmieta podstúpiť vyšetrenie prsníkov, ak to nie je absolútne nevyhnutné.
Ak má osoba vrodenú alebo získanú chorobu srdca, chronické ochorenia, nadváha, zlá dedičnosť alebo konvenčné skríning odhalil abnormality v práci srdcového svalu, lekár môže odporučiť ďalší výskum pacientovi.
Prvá a jedna z najpresnejších metód diagnostiky srdcových ochorení je elektrokardiografia. Tento výskum sa realizuje viac ako päťdesiat rokov a počas tejto doby sa dokázal etablovať ako jedna z najpresnejších diagnostických metód.
Metóda je založená na stanovení rozdielu v elektrických potenciáloch v napätých a uvoľnených svaloch, v tomto prípade na srdcovom svale.
Citlivé senzory, ktoré sú inštalované na ľavej strane hrudníka, zápästia a brušnej steny pacienta, zdvihnú elektrické pole, ktoré nastane, keď telo pracuje, a druhá časť zariadenia zaznamenáva zmeny v elektrických poliach.Táto metóda môže odhaliť aj tie najmenšie odchýlky od normy v práci srdca.
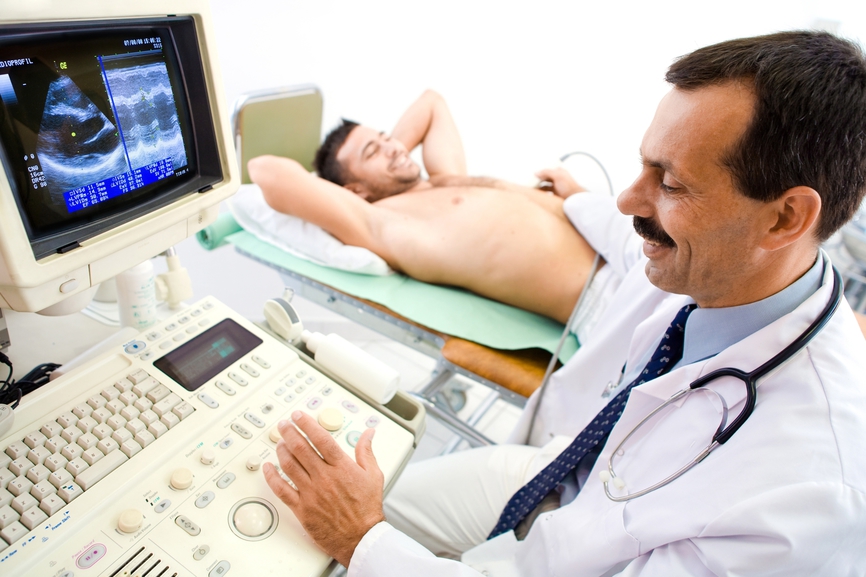
Druhá, presnejšia metóda štúdia práce srdca - ultrazvuku. Pre diagnostiku je pacient v horizontálnej polohe, na jeho hrudník sa aplikuje gél, ktorý má uľahčiť posúvanie senzora na koži a odstraňovanie vzduchu a vykonáva sa test. Lekár na monitore vidí obrysy organu v statike a dynamike, môže sledovať prítomnosť patologických zmien, zhrubnutia alebo rednutia svalov, nepravidelného rytmu, ktorý indikuje prítomnosť ochorenia.
Druhou skríningovou metódou je transesofageálne vyšetrenie srdca.
Táto štúdia je pre pacienta menej príjemná, ale kvôli vysokej presnosti a spoľahlivosti výsledku sa pomocou tejto metódy odporúča skríning.Potreba zaviesť sondu do pažeráka pacienta je spojená so znakmi ultrazvukového vyšetrenia. Takže kosť pre ultrazvuk je neprekonateľnou prekážkou a svaly, ktoré vytvárajú pevný rám na hrudi a rebrá, čiastočne absorbujú žiarenie. Je potrebné pripomenúť, že ultrazvuk používaný na lekárske účely má malý polomer distribúcie, a preto sa odporúča vykonať vyšetrenie srdca, ak pacient trpí ťažkou obezitou.
Počas vkladania sondy leží pacient na boku pohovky a lekár aplikuje anestetikum na hrdlo a ústnu dutinu, vstrekuje sondu a skúma jej vnútorné orgány.Pri diagnostikovaní srdca cez pažerák sa orgán stáva viac viditeľným, napríklad aortu, veľké cievy, tkanivo myokardu a samotné srdcové svaly. Rovnakým spôsobom sa pacienti vyšetrujú pred operáciou srdca alebo, ak je to potrebné, oprava implantovaného kardiostimulátora.
Ultrazvuk pomocou metódy pažeráka sa odporúča na diagnostiku ochorenia všetkých orgánov nachádzajúcich sa v hrudnej dutine, za rebrami.
Patrí medzi ne žalúdok, pečeň, pľúca, slezina, av niektorých prípadoch aj obličky.Orgány abdominálnej dutiny počas skríningu môžu byť vyšetrené oveľa ľahšie - ultrazvuk ľahko preniká do tkanív prednej brušnej steny do brušnej dutiny.
Včasný prechod skríningu v dôsledku veku a zdravotného stavu umožní každému človeku udržať si pohodu. Je obzvlášť dôležité zistiť a diagnostikovať zdravotné problémy počas pôrodu, pretože skríning počas tehotenstva môže pomôcť nielen matke, ale aj plodu. Nemenej dôležité sú pravidelné vyšetrenia u starších ľudí, po chorobe alebo po operácii. Jednoduchý skríningový postup, ktorý môže byť vykonaný na okresnej klinike, môže priniesť obrovské výhody pre človeka a udržať si zdravie.
Skríning počas tehotenstva je súborom prieskumov, ktoré sa nerobia všetkým, ale iba ženám, ktoré majú určité indikácie - tehotné ženy, ktoré sú v tzv. „Rizikovej skupine“. Tieto vyšetrenia pomôžu zistiť, či budúce dieťa pravdepodobne vyvinie vážne zdravotné problémy - hrubé porušenia v štruktúre vonkajších alebo vnútorných orgánov, Downov syndróm a tak ďalej.
Skríning v priebehu tehotenstva pozostáva z vyšetrenia ultrazvukom, ktoré sa nevyhnutne vykonáva pomocou zariadenia expertnej triedy, a malo by ho vykonať dobrý odborník, ktorý dokáže identifikovať najmenšie problémy vo vývoji plodu. Aj nastávajúca matka daruje krv na hormóny. Lekári sa zvyčajne najprv pozerajú na hladiny oboch hormónov, v nasledujúcich časoch (ak sú potrebné), možno budete musieť testovať na 3 alebo 4 hormóny.
Skríning v rôznych štádiách tehotenstva umožňuje lekárom rýchlo identifikovať malformácie rôznych systémov plodu alebo nebezpečenstvo pre budúcu matku. Skríning sa skladá z ultrazvuku a biochemickej analýzy krvi. Na základe rozhodnutia Ministerstva zdravotníctva Ruskej federácie sa plánované ultrazvukové vyšetrenie vykonáva 3-krát, komplexný skríning je predpísaný lekárom.Koľko skríningov bude potrebovať tehotná žena, môže rozhodnúť len lekár. Určené potrebou ich správania podľa predchádzajúceho prieskumu. Zvyčajne sa zvyčajne vykonávajú tri vyšetrenia počas tehotenstva. Dodržiavanie načasovania prieskumu je veľmi dôležité, inak nebude fungovať na zistenie potrebných informácií:
Počas tehotenstva sa už tri povinné ultrazvukové vyšetrenia stali bežnou normou pre všetky budúce mamičky. Zvyšné skríningové štúdie sú však priradené iba tehotným ženám z rizikovej skupiny. Ženy ho zadajú:
Stáva sa, že skríning sa vykonáva samostatne, ak ho budúci rodičia chcú hrať bezpečne. Skríning počas tehotenstva je možné poslať aj po prvom plánovanom vyšetrení ultrazvukom, ak lekár, u ktorého sa zistilo, že existuje možnosť vzniku patológií plodu.
| Súvisiace články: | |
|
Dekódovanie značiek a informačné tabule
Štátny vzdelávací systém spolkovej colnej správy ... Čaj s mliekom: viac dobrých alebo rovnakých škôd?
Aké je použitie tohto "kokteilu" a tiež o tom, či to môže poškodiť, ... Antiseptikum na ruky
Na pultoch obchodov a lekární nájdete rôzne spôsoby hygieny: | |