вибір читачів
Популярні статті
Гіпертрофія правого передсердя (ДПП) - термін, що позначає збільшення цього.
Нагадаємо, що в праве передсердя потрапляє венозна кров, зібрана в великі судини з усього організму. Праве передсердя повідомляється з правим шлуночком. Між передсердям і шлуночком знаходиться тристулковий (трікуспідальний) клапан, який не дає крові надходити назад з шлуночка в передсердя. З правого шлуночка венозна кров по легеневої артерії надходить в, де збагачується киснем, а потім надходить в праві відділи серця і звідти в аорту.
ДПП проявляється потовщенням стінки правого передсердя, а потім розширенням його порожнини. Вона виникає при перевантаженні передсердя тиском або об'ємом крові.
У даній статті ми познайомимо читача з причинами, основними симптомами і принципами діагностики гіпертрофії правого передсердя.
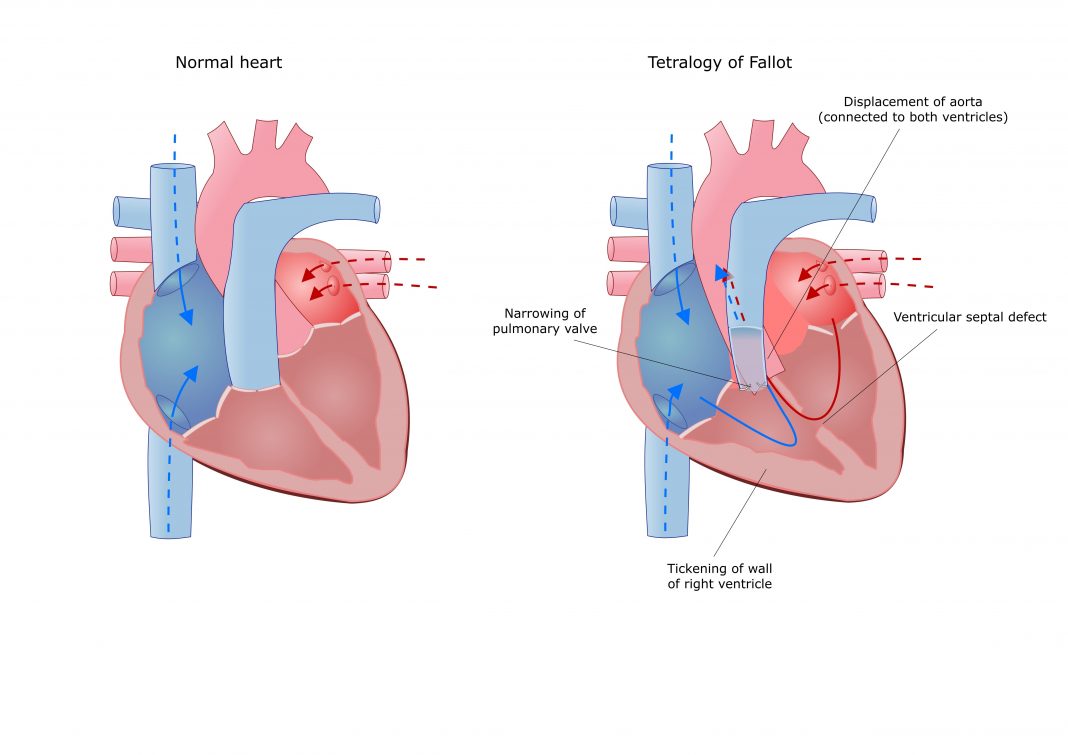 Вроджені вади розвитку, такі як тетрада Фалло, можуть призводити до гіпертрофії правого передсердя.
Вроджені вади розвитку, такі як тетрада Фалло, можуть призводити до гіпертрофії правого передсердя.
Перевантаження правого передсердя тиском характерна для стенозу трикуспідального клапана. Це набутий порок серця, при якому зменшується площа отвору між передсердям і шлуночком. Стеноз трикуспідального клапана може бути наслідком.
При іншому набутій ваді серця - недостатності тристулкового клапана - праве передсердя відчуває перевантаження об'ємом. При цьому стані кров з правого шлуночка при його скороченні потрапляє не тільки в легеневу артерію, а й назад в праве передсердя, змушуючи його працювати з перевантаженням.
Праве передсердя збільшується при деяких вроджених вадах серця. Наприклад, при значному дефекті міжпередсердної перегородки кров з лівого передсердя потрапляє не тільки в лівий шлуночок, а й через дефект в праве передсердя, викликаючи його перевантаження. Вроджені вади серця, що супроводжуються розвитком ДПП у дітей - аномалія Ебштейна, тетрада Фалло, транспозиція магістральних судин та інші.
Перевантаження правого передсердя може виникнути швидко і виявлятися переважно на електрокардіограмі. Такий стан може виникнути при нападі бронхіальної астми, пневмонії, тромбоемболії легеневої артерії. Надалі при одужанні ознаки ДПП поступово зникають.
Іноді електрокардіографічні ознаки ДПП з'являються при, наприклад, на тлі гіпертиреозу. У людей худорлявої статури електрокардіографічні ознаки ДПП можуть бути нормою.
ДПП сама по собі ніяких симптомів не викликає. Хворого турбують лише ознаки, пов'язані з основним захворюванням. При формуванні хронічного легеневого серця це може бути при невеликому навантаженні і в спокої, особливо в положенні лежачи, кашель ночами, кровохаркання.
Якщо праве передсердя перестає справлятися з підвищеним навантаженням - виникають ознаки недостатності кровообігу по великому колу, пов'язані з застоєм венозної крові в організмі. Це такі симптоми, як тяжкість в правому підребер'ї, збільшення в розмірах живота, і передньої черевної стінки, поява розширених вен на животі та інші.
Основні методи діагностики ДПП - електрокардіографія та ультразвукове дослідження серця. На електрокардіограмі з'являються особливі зміни зубця Р, які називаються «P-pulmonale», що підкреслює зв'язок ДПП насамперед з хворобами легень.
Додатково може бути проведена рентгенографія або комп'ютерна томографія органів грудної клітини. Для уточнення причини ДПП призначаються додаткові методи дослідження.
ДПП є симптомом хвороби і самостійного лікування не має. Проводиться терапія основного захворювання. У випадках вад серця проводиться їх хірургічна корекція.
серце (Cor), здійснюючи ритмічні скорочення і розслаблення, нагнітає кров в артеріальні судини і присмоктується її з венозних судин, ніж забезпечує кровообіг. Серце починає скорочуватися ще задовго до народження і продовжує свою діяльність до кінця життя людини.
Розташоване серце у грудній порожнині, в нижньому відділі переднього середостіння, в основному зліва від серединної площини. Відповідно до конусоподібної формою серця в ньому виділяють верхівку і підставу (рис. 152). Верхівка спрямована вниз, вперед і вліво, а підстава - вгору, назад і направо. На серці розрізняють грудинно-реберну (передню), діафрагмальну (нижню) і легеневі (бічні) поверхні, правий і лівий краю, вінцеву і дві (передня і задня) міжшлуночкової борозни. Грудино-Реброва поверхню опукла, звернена вперед до тіла грудини і прилеглих до нього реберних хрящів. Діафрагмальнаповерхню порівняно плоска, звернена вниз до сухожильно центру діафрагми. вінцева борозна проходить навколо серця на кордоні між розташованими вище її передсердями і лежать нижче желудочками. Міжшлуночкової борозни йдуть від вінцевої борозни у напрямку до верхівки серця: передня борозна на грудино-реберної, а задня - на діафрагмальної поверхні. У борознах знаходяться судини серця, супроводжувані нервами.
Розмір серця прийнято порівнювати з величиною кулака даної людини. Маса серця індивідуально варіює і у дорослих становить 220 - 400 м
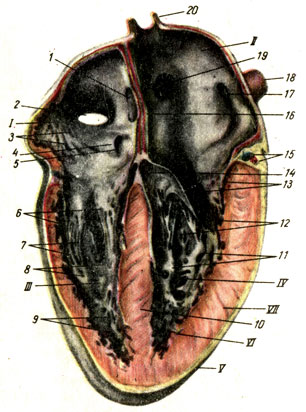
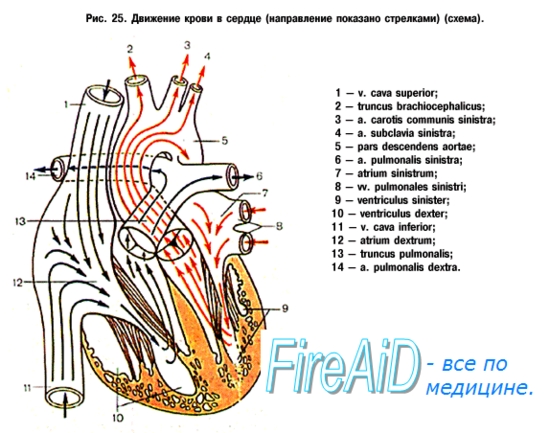
камери серця. Серце людини четирехкамерное - має два передсердя і два шлуночка (рис. 153). Поздовжньої перегородкою, в якій розрізняють дві частини: межпредсердную і міжшлуночкової перегородки, воно розділене на несообщающейся між собою половини - праву і ліву. У правій половині - правому передсерді і правому шлуночку тече венозна кров, а в лівій половині - лівому передсерді і лівому шлуночку - артеріальна кров.
Робота серця відбувається в три фази: перша фаза - скорочення обох передсердь, в результаті чого кров з передсердь надходить у шлуночки, які розслабляються; друга фаза - скорочення обох шлуночків, при цьому кров з лівого шлуночка надходить в аорту, з правого шлуночка - в легеневий стовбур, передсердя в цей час розслабляються і приймають кров з впадають в них вен. Третя фаза - це загальна пауза, протягом якої вся серцевий м'яз розслаблений і кров не тільки продовжуємо чинити в передсердя, а й вільно протікає з передсердь в шлуночки. Потім всі три фази повторюються.
праве передсердя (Atrium dextrum) розширено до заду, а спереду звужене і утворює порожнистий виріст - праве вушко. На перегородці, що відокремлює праве передсердя від лівого (Атріосептальний), є овальної форми поглиблення - овальна ямка. На місці цієї ямки у плода було овальне отвір, за допомогою якого передсердя повідомлялися між собою. Після народження овальний отвір зазвичай заростає.
У праве передсердя впадають верхня і нижня порожнисті вени, вінцевий синус і дрібні венозні судини - найменші вени серця. За цим судинах в праве передсердя надходить венозна кров. На внутрішній поверхні передсердя є складки: одна у отвори нижньої порожнистої вени знизу - заслінка нижньої порожнистої вени, Інша у отвори венечного синуса серця праворуч - заслінка вінцевого синуса. У правому вушку виступають борін м'язи. На нижній стінці правого передсердя розташоване праве передсердно-шлуночковий отвір (Ostium atrioventriculare dextrum), через який кров з передсердя надходить у правий шлуночок.
правий шлуночок (Ventriculus dexter) відділений від лівого міжшлуночкової перегородкою. Порожнина правого шлуночка поділяють на два відділи: задній - власне порожнину шлуночка і передній - артеріальний конус (лійка). Артеріальний конус переходить вгорі в легеневий стовбур, яким починається мале коло кровообігу. На внутрішній поверхні власне порожнини шлуночка є м'ясисті трабекули (м'язові поперечини) і три м'язових виросту - сосочкові м'язи. Від сосочкових м'язів відходять сухожильні хорди (струни), Що прямують до стулок правого передсердно-шлуночкового клапана.
ліве передсердя (Atrium sinister), як і праве, складається з розширеної частини і виступає вперед вушка. У розширену частину впадають чотири легеневі вени (По дві з кожного боку - правою і лівою). За цим венах в передсердя надходить артеріальна кров. Ліве вушко забезпечено гребінчастими м'язами. За допомогою лівого предсердно-желудочкового отвори передсердя повідомляється з лівим шлуночком.
Лівий шлуночок (Ventriculus sinister) на своїй внутрішній поверхні має м'ясисті трабекули і дві сосочкові м'язи та відходять від них сухожильних хордами. У передневерхнем відділі лівого шлуночка є отвір аорти.
Будова стінки серця. Стінка серця представлена \u200b\u200bтрьома оболонками: внутрішньою, середньою і зовнішньою (див. Рис. 153). Внутрішня оболонка - ендокард (endocardium) складається послідовно з ендотелію (вистилає оболонку зсередини), соединительнотканного підендотеліального шару, шару еластичних волокон і гладких м'язових клітин і другого соединительнотканного шару.
Середня м'язова оболонка серця - міокард (myocardium) - побудована зі спеціалізованої поперечно-смугастої м'язової, тканини і становить по товщині більшу частину стінки серця. Поперечно-смугаста серцева м'язова тканина скорочується мимоволі і за своїм мікроскопічній будові значно відрізняється від поперечно-смугастої м'язової тканини (див. Рис. 10). Одне з характерних відмінностей її полягає в тому, що серцеві м'язові волокна побудовані з поперечно-смугастих м'язових клітин - серцевих міоцитів (кардіоміоцит), з'єднаних один з одним за допомогою вставних дисків. Серцеві міоцити прямокутної форми, довжина їх коливається від 50 до 120 мкм, а товщина дорівнює 15 - 20 мкм. Кожен миоцит має 1 - 2 ядра і цитоплазму, в якій знаходяться міофібрили. Для серцевих міоцитів характерна наявність дуже великої кількості мітохондрій. На відміну від скелетної поперечно-смугастої м'язової тканини в тканини серцевого м'яза між м'язовими волокнами є перемички, які об'єднують їх в єдину систему.
М'язова оболонка передсердь складається з двох шарів: поверхневого і глибокого, вона тонше м'язової оболонки шлуночків, що складається з трьох шарів: внутрішнього, середнього і зовнішнього. Особливо товста м'язова оболонка лівого шлуночка, який виробляє в порівнянні з правим шлуночком велику роботу (проштовхує кров в судини великого кола кровообігу). Глибокий м'язовий шар передсердь, внутрішній і зовнішній м'язові шари шлуночків складаються переважно з поздовжньо йдуть м'язових волокон, а поверхневий шар передсердь і середній шар шлуночків - з циркулярно розташованих волокон. При цьому м'язові волокна передсердь не переходять в м'язові волокна шлуночків; передсердя і шлуночки скорочуються не одночасно. В міокарді, крім м'язових волокон, що виконують скоротливу функцію, є спеціальні м'язові клітини, що входять до складу провідної системи серця (див. Далі).
М'язові волокна міокарда прикріплюються до правого і лівого фіброзним кільцям, розташованим навколо відповідних предсердно-шлуночкових отворів. Скупчення фіброзної тканини є також навколо отворів легеневого стовбура і аорти і у верхній - перетинчастої - частини міжшлуночкової перегородки. Фіброзні кільця разом з іншими скупченнями фіброзної тканини складають своєрідний кістяк серця.
Зовнішня оболонка серця - епікардом (epicardium) - зрощена з міокардом і являє собою вісцеральний (внутренностних) пластинку околосердечной серозної оболонки - перикарда (pericardium). Париетальная (пристінкова) пластинка цієї оболонки утворює навколо серця серозний мішок - околосердечную сумку, яка зрощена з сухожильних центром діафрагми і з медиастинальной плеврою обох плевральних мішків. Епікардом переходить в париетальную пластинку перикарда в області основи серця по стінках великих судин, що входять в серце і виходять з нього. Між двома пластинками перикарда - парієтальної і епікардом - є щілиноподібні простір - перикардіальна порожнину (Cavitas pericardialis), в якій знаходиться невелика кількість серозної рідини.
клапани серця (Рис. 154). Передсердно-шлуночкові отвори, отвори аорти і легеневого стовбура мають складки ендокарда - клапани. Загальне призначення клапанів - недопущення зворотного потоку крові. Праве предсердно-шлуночковий отвір має правий передсердно-шлуночковий клапан (valva atrioventricularis dextra). Він складається з трьох стулок, тому називається також тристулковим, Ліве предсердно-шлуночковий отвір забезпечено лівим передсердно-шлуночкових клапаном (мітральний клапан). Цей клапан складається з двох стулок, До вільних краях стулок передсердно-шлуночкових клапанів прикріплюються сухожильні хорди, що відходять від сосочкових м'язів. Під час скорочення передсердь стулки клапанів звернені в шлуночки і кров вільно проходить з передсердь в шлуночки. Під час скорочення шлуночків стулки піднімаються і закривають предсердно-шлуночкові отвори. Сухожильні хорди при цьому перешкоджають зсуву стулок в передсердя.
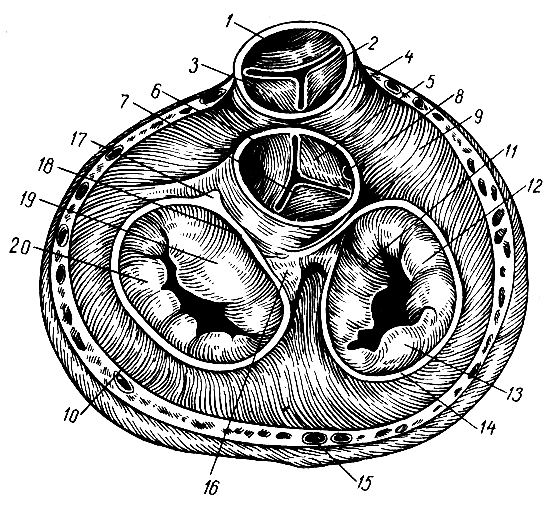
Отвори легеневого стовбура й аорти мають кожне по три півмісяцеві заслінки (valvulae semilunares). Заслінки отвори легеневого стовбура разом складають клапан легеневого стовбура (valva trunci pulmonalis), а заслінки аортального отвору - клапан аорти (valva aortae). Під час скорочення шлуночків заслінки цих клапанів притискаються до стінок легеневого стовбура і аорти і кров вільно тече з шлуночків в судини. У період розслаблення шлуночків півмісяцеві заслінки закривають отвори і не допускають зворотного потоку крові з судин в шлуночки.
При деяких захворюваннях, що вражають ендокардит, може статися деформація стулок клапанів (недостатність клапанів) або звуження отворів (стеноз), в області яких знаходяться клапани, що викликає порушення роботи серця (пороки серця). При недостатності клапана його стулки або заслінки в повному обсязі закривають відповідний отвір, внаслідок чого через цей отвір відбувається зворотний струм частини крові. Звуження того чи іншого отвори в серці ускладнює проходження крові через нього.
Провідна система серця (Рис. 155). Ця система забезпечує здатність серця автономно ритмічно скорочуватися під впливом імпульсів, що виникають у ньому самому незалежно від подразнень, що надходять ззовні, наприклад з мозку. Спеціальні м'язові клітини, що утворюють провідну систему, відрізняються від інших м'язових волокон міокарда: вони крупніше, містять більше саркоплазми і менше міофібрил.
Провідна система серця включає: а) синусно-передсердний вузол (Вузол Кіса-Флека), який знаходиться в стінці правого передсердя у місця впадання верхньої порожнистої вени; б) передсердно-шлуночковий вузол (Вузол Ашоффа-Тавара), розташований в стінці правого передсердя у місця впадання нижньої порожнистої вени; в) передсердно-шлуночковий пучок, В якому розрізняють ствол (Пучок Гіса) і дві ніжки - праву і ліву. Стовбур предсердно-желудочкового пучка відходить від однойменного вузла і направляється в міжшлуночкової перегородки, де ділиться на ніжки. Права і ліва ніжки тривають в міокард відповідних шлуночків. Провідна система багато оснащена нервовими елементами (нервові клітини і волокна). Патологічні зміни в цій системі призводять до порушень ритму серцевої діяльності (почастішання або, навпаки, уражень серцевих скорочень, різна частота скорочень передсердь і шлуночків і ін.).
нерви серця. До серця підходять симпатичні нерви від симпатичного стовбура і парасимпатичні гілки від блукаючого нерва (X пара черепних нервів). Волокна цих нервів утворюють нервові сплетення серця, в складі яких є і нервові клітини. Через нерви, що йдуть до серця, здійснюється нервова регуляція його роботи: імпульси, що надходять з центральної нервової системи по симпатичних нервах, викликають посилення серцевої діяльності, а по парасимпатичних - її гальмування. У стінці серця виявлені також і рецептори - закінчення чутливих (аферентних) нервових волокон.
Судини серця см. "Вінцевий коло кровообігу".
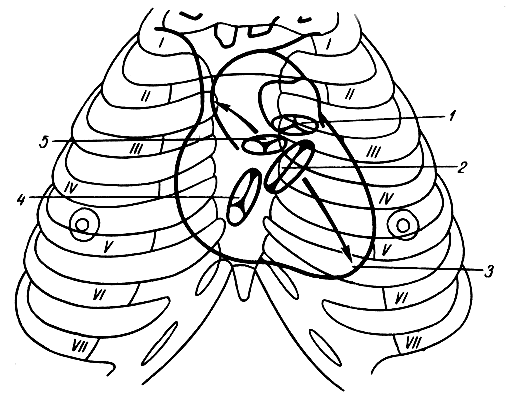
межі серця. У медичній практиці визначають проекції верхівки і меж серця (рис. 156). Верхівка серця проектується на передній грудній стінці в п'ятому міжребер'ї, на 1-2 см досередини від лівої среднеключичной лінії. Ліва межа серця визначається у вигляді кривої лінії, опуклою латерально і йде від верхівки серця до третього лівого реберному хряща. Верхня межа серця проходить по верхньому краю третє ребрових хрящів, права межа - на 2-3 см правіше грудини на протязі від III до V ребра. Нижня межа серця йде косо від п'ятого реберного хряща праворуч до верхівки серця. Визначають межі серця зазвичай за допомогою перкусії (вистукування) і в результаті оцінки виникаючих звуків. При цьому враховують, що тільки невелику ділянку грудино-реберної поверхні серця разом з перикардом прилягає до грудини і реберних хрящів, а на решті вона відокремлена від передньої грудної стінки легкими. Там, де серце прилягає до грудної стінки, виникає тупий звук ( "абсолютна тупість"), а на протязі ділянок, прикритих легкими, - більш високий "притуплений" звук ( "відносна тупість").
розвиток серця. Ендокард є похідним мезенхіми, а інші оболонки серця розвиваються з мезодерми. Серце закладається на 3-му тижні внутрішньоутробного періоду в області шиї у вигляді нерозділеного на камери трубки. Один кінець її переходить в розширення - венозну пазуху, а інший триває в посудину, званий артеріальним стовбуром. Венозна пазуха приймає великі вени тіла зародка, а артеріальним стовбуром починається система його артеріальних судин.
В процесі розвитку серцева трубка підрозділяється на дві камери: одна загальна передсердя і один загальний шлуночок. Між ними є звуження - передсердно-шлуночковий канал. Надалі всередині загального передсердя, загального шлуночка і артеріального стовбура виростають перегородки. Спочатку такими перегородками загальне передсердя розділяється на два: праве і ліве, в результаті чого серце стає трикамерним. При цьому венозна пазуха виявляється з'єднаної з правим передсердям і поступово зливається з ним. У перегородці між передсердями залишається отвір овальної форми (овальний отвір), яке, як було відзначено, заростає вже після народження. Слідом за передсердями відбувається поділ загального шлуночка на правий і лівий і серце стає чотирикамерним. Артеріальний стовбур перегородкою також поділяється на дві частини: легеневий стовбур і аорту. Таким чином, в процесі розвитку серце з однокамерного перетворюється в двокамерну (загальне передсердя і загальний шлуночок), потім в трикамерну (два передсердя і один загальний шлуночок) і, нарешті, в четирехкамерное.
В ході розвитку серця іноді спостерігаються викликані різними причинами відхилення (вроджені вади серця). До таких дефектів відноситься незарощення овального отвору в міжпередсердної перегородці. При неповному розділенні загального шлуночка в міжшлуночкової перегородки залишається отвір, що повідомляє правий і лівий шлуночки. Можливі також аномалії поділу артеріального стовбура, наприклад стеноз (звуження) легеневого стовбура. В окремих випадках виявляється комбінація декількох аномалій розвитку серця в однієї дитини.
серце(Cor) розташоване асиметрично в середньому середостінні. Велика частина серця знаходиться ліворуч від серединної лінії. Довга вісь серця йде косо зверху вниз справа наліво ззаду наперед (рис. 133). Поздовжня вісь серця нахилена приблизно на 40? до медіальної і фронтальної площин. Серце повернуто таким чином, що його правий венозний відділ лежить більше наперед, лівий артеріальний - вкінці.
У серця людини виділяють три поверхні: грудино-реберну (facies sternocostalis) - передню; диафрагмальную (facies diaphragmatica)- нижню; легеневу facies pulmonalis)- бічну. Підстава серця (basis cordis)
утворено в основному передсердями, звернене догори, назад і направо. Найнижчий і найбільше виступає вліво загострений кінець серця - його верхівка (apex cordis)сформований лівим шлуночком.
На поверхні серця розрізняють ряд борозен. поперечно розташована венечная борозна (sulcus coronarius)відокремлює передсердя від шлуночків (рис. 134). Спереду борозна переривається легеневим стовбуром і висхідній частиною аорти, позаду яких розташовуються передсердя. На передній стороні серця вище цієї борозни знаходяться частина правого передсердя з його правим вушком і вушко лівого передсердя, що лежить зліва від легеневого стовбура. На передній грудино-реберної поверхні серця видна передня межжелу- дочковая борозна(Серця) (sulcus
Мал. 133.Положення серця в грудній порожнині і вісь серця (1)
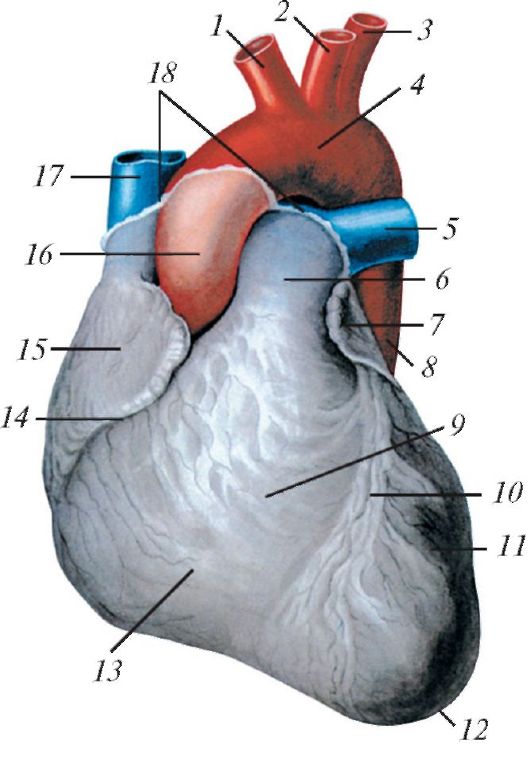
Мал. 134а.Серце, вид спереду: 1 - плечоголовний стовбур; 2 - ліва загальна сонна артерія; 3 - ліва підключична артерія; 4 - дуга аорти; 5 - права легенева артерія; 6 - легеневий стовбур; 7 - ліве вушко; 8 - спадна частина аорти; 9 - грудино-Реброва поверхню; 10 - передня міжшлуночкової борозна; 11 - лівий шлуночок; 12 - верхівка серця; 13 - правий шлуночок; 14 - вінцева борозна; 15 - праве вушко; 16 - висхідна частина аорти; 17 - верхня порожниста вена; 18 - перехід перикарда в епікард
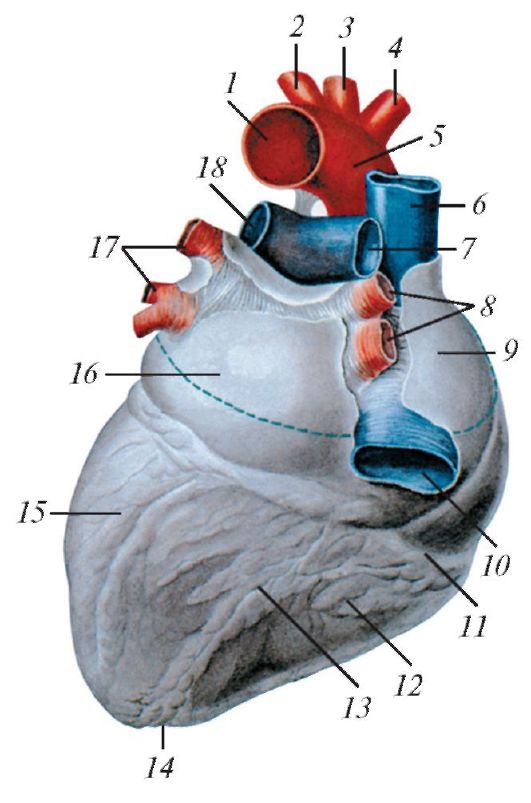
Мал. 134б.Серце, вид ззаду: 1 - аорта; 2 - ліва підключична артерія; 3 - ліва загальна сонна артерія; 4 - плечоголовний стовбур; 5 - дуга аорти; 6 - верхня порожниста вена; 7 - права легенева артерія; 8 - праві легеневі вени; 9 - праве передсердя; 10 - нижня порожниста вена; 11 - вінцева борозна; 12 - правий шлуночок; 13 - задня міжшлуночкової борозна; 14 - вер- Хушке серця; 15 - лівий шлуночок; 16 - ліве передсердя; 17 - ліві ле- гочние вени; 18 - ліва легенева артерія
interventricularis anterior),яка ділить цю поверхню серця на більш широку праву частину, відповідну правого шлуночка, і меншу ліву, що належить лівого шлуночка. На задній стороні серця знаходиться задня (нижня) міжшлуночкової борозна(Серця) (Sulcus interventricularis posterior),яка починається у місця впадання венечного синуса в праве передсердя, йде вниз і досягає верхівки серця, де за допомогою вирізки верхівки серця (incisura apicis cordis)з'єднується з передньою борозною. У вінцевої і міжшлуночкової борознах лежать кровоносні судини, що живлять серце, - вінцеві артерії і вени.
Розміри серця здорової людини корелюють з величиною його тіла, а також залежать від інтенсивності обміну речовин. На рентгенограмі поперечний розмір серця живої людини становить 12-15 см, поздовжній - 14-16 см; маса серця у жінок дорівнює в середньому 250 г, у чоловіків - 300 м
Форма серця нагадує кілька сплощений конус, його положення залежить від форми грудної клітини, віку людини і дихальних рухів. При видиху, коли діафрагма піднімається, серце рас покладено більше горизонтально, при вдиху - більш вертикально.
Серце являє собою порожнистий м'язовий орган, розділений всередині на чотири порожнини: праве і ліве передсердя і правий і лівий шлуночки (рис. 135). Зовні передсердя відділені від шлуночків ве- кінцевого борозною, шлуночки відокремлені один від іншого передньої і задньої міжшлуночкової борознами. Передньо-верхня виступаюча частина кожного передсердя називається вушком передсердя.
праве передсердя(Atrium dextrum)має форму, близьку до кубовидной. Попереду передсердя має звужується виступ - праве вушко (auricula dextra).Від лівого передсердя праве передсердя відокремлена міжпередсердної перегородкою (septum interatriale).Нижньою межею передсердя служить венечная борозна, на рівні якої знаходиться праве передсердно-шлуночковий отвір (ostium atrioventiculare dextrum),сообщающее ці дві порожнини серця. У праве передсердя впадають верхня і нижня порожнисті вени і вінцевий синус серця.
На гладкій внутрішній поверхні стінок правого передсердя є дві складки і піднесення. Між отворами порожнистих вен видно невеликий межвенозний горбок (tubrerculum intervenrosum).Розширений задній ділянку порожнини правого передсердя, що приймає обидві порожнисті вени, називають синусом Польхем вен (sinus venarum cavarum).У місця впадання нижньої порожнистої вени знаходиться заслінка нижньої порожнистої вени (valvula
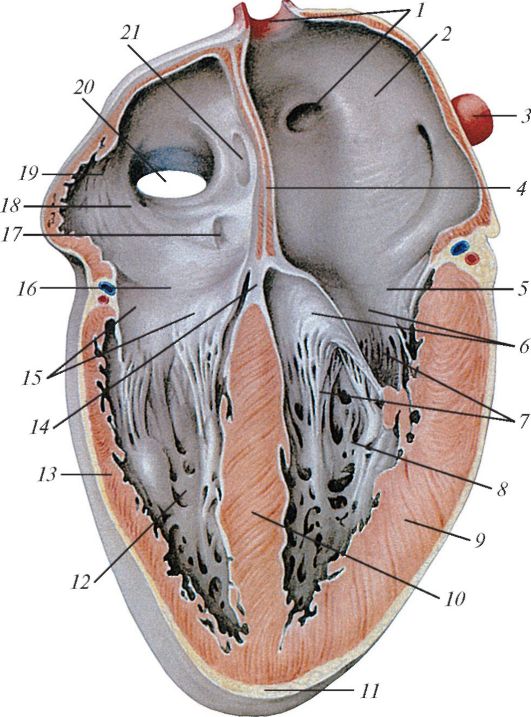
Мал. 135.Передсердя і шлуночки серця на його фронтальному розрізі, вид
1 - гирла правих легеневих вен; 2 - ліве передсердя; 3 - ліва легенева вена; 4 - Атріосептальний; 5 - ліве передсердно-шлуночковий отвір; 6 - передня стулка і задня стулка лівого предсердно-желудочкового клапана; 7 - сухожильні хорди; 8 - лівий шлуночок; 9 - міокард лівого шлуночка; 10 - міжшлуночкової перегородки (м'язова частина); 11 - верхівка серця; 12 - правий шлуночок; 13 - міокард правого шлуночка; 14 - перетинкова частина міжшлуночкової перегородки; 15 - стулки правого предсердножелудочкового клапана; 16 - праве передсердно-шлуночковий отвір; 17 - отвір вінцевого синуса; 18 - праве передсердя; 19 - борін м'язи; 20 - гирло нижньої порожнистої вени; 21 - овальна ямка
venae cavae inferioris),інша - у місця впадання венечного синуса - зас- лонка венечного синуса (valvula sinus coronarii).На внутрішньої поверхнос- ти правого вушка і прилеглої до нього частини передньої стінки передсердя знаходяться кілька валиків, відповідних гребінчастим м'язам(Mm. pectinati)).на міжпередсердної перегородці (septum interatriale)розташована овальна ямка (fossa ovalis),оточена злегка виступаючим краєм. У внутрішньоутробному періоді тут знаходилося овальний отвір, через яке повідомлялися передсердя.
ліве передсердя(Atrium sinistrum)має форму неправильного куба. У ліве передсердя відкриваються чотири легеневі вени (по дві з кожної сторони). Наперед передсердя триває в ліве вушко (auricula sinistra).Стінки лівого передсердя зсередини гладкі, борін м'язи є лише в вушку передсердя. внизу через ліве передсердно-шлуночковий отвір (ostium atrioventriculare sinistrum)ліве передсердя повідомляється з лівим шлуночком.
правий шлуночок(Ventriculus dexter)розташовується праворуч і спереду від лівого шлуночка. За формою правий шлуночок нагадує тригранну піраміду з верхівкою, оберненою вниз. Від лівого шлуночка він відділений міжшлуночкової перегородкою (septum interventriculare),велика частина якої м'язова, а менша, розташована в самому верхньому відділі, ближче до передсердь, перетинкова. Нижня стінка шлуночка, прилегла до сухожильно центру діафрагми, уплощена, а передня опукла вперед.
праве передсердно-шлуночковий отвір (ostium atrioventriculare dextrum),через яке венозна кров з правого передсердя надходить у правий шлуночок. Наперед від цього отвору є отвір легеневого стовбура (ostium trunci pulmonalis),через яке при скороченні правого шлуночка венозна кров виштовхується в легеневий стовбур і далі в легені.
У правого предсердно-желудочкового отвори є однойменний правий передсердно-шлуночковий (тристулковий) клапан (valva atrioventricularis dextra),який складається з трьох стулок (передній, задній і перегородочной). Ці стулки утворені складками ендокарда, що містять щільну волокнисту сполучну тканину (рис. 136). У місці прикріплення стулок клапана сполучна тканина переходить в фіброзні кільця,навколишні праве і ліве передсердно-шлуночкові отвори. Передсердна сторона стулок гладка, шлуночкова - нерівна. Від неї починається 10-12 сухожильних хорд,прикріплених протилежними кінцями до сосочковим м'язам.

Мал. 136.Розташування клапанів серця (передсердя, аорта і легеневий стовбур видалені): 1 - праве фіброзне кільце; 2 - перегородкова стулка; 3 - передня стулка; 4 - правий шлуночок; 5 - задня стулка; 6 - правий фіброзний трикутник; 7 - передня стулка лівого предсердно-желудочкового клапана; 8 - задня стулка; 9 - лівий шлуночок; 10 - лівий фіброзний трикутник; 11 - права напівмісячна заслінка клапана легеневого стовбура; 12 - ліва напівмісячна заслінка клапана легеневого стовбура; 13 - передня напівмісячна заслінка клапана легеневого стовбура; 14 - ліва напівмісячна заслінка клапана аорти; 15 - задня напівмісячна заслінка клапана аорти; 16 - права напівмісячна заслінка клапана
Три сосочкові м'язи (musculi papillares)знаходяться на внутрішній поверхні передньої, задньої і перегородочной стінок правого шлуночка. Це передня, задня і перегородкова сосочкові м'язи (рис. 137). Хорди прикріплюються одночасно до вільних краях двох сусідніх стулок. Ці м'язи разом з сухожильних хордами утримують клапани і при скороченні (систолі) шлуночка перешкоджають зворотному току крові з шлуночка в передсердя.
Між сосочковими м'язами на стінках видно вдаються всередину шлуночка м'язові валики (поперечини) - м'ясисті трабекули (trabeculae carneae).
Передньо-верхній відділ правого шлуночка, що триває в легеневий стовбур, називають артеріальним конусом (conus arteriosus).В області артеріального конуса стінки правого шлуночка гладкі. При скороченні правого передсердя кров надходить у правий шлуночок, прямуючи до його вершині вздовж нижньої стінки. При скороченні шлуночка кров виштовхується в легеневий стовбур, проходячи від вершини шлуночка до його основи через отвір легеневого стовбура, в області якого знаходиться однойменний клапан (рис. 138).
Клапан легеневого стовбура (valva truncipulmonalis)складається з трьох напів місячних заслінок(Лівої, правої і передньої - valvae semilunares),свобод- але пропускають кров з шлуночка в легеневий стовбур. Опукла нижня поверхня заслінок звернена в порожнину правого шлуночка, а увігнута - в просвіт легеневого стовбура. На середині вільного краю кожної з цих заслінок є потовщення - вузлик півмісяцевої заслінки (nodulus valvulae semilunaris).Вузлики сприяють більш щільному змиканню напівмісячних заслінок при закритті клапана. Між стінкою легеневого стовбура і кожної з напівмісячних заслінок є невеликий кишеню - синус легеневого стовбура (lunula valvulae semilunaris).При скороченні мускулатури шлуночка півмісяцеві заслінки притискаються потоком крові до стінки легеневого стовбура і не перешкоджають проходженню крові з шлуночка. При розслабленні мускулатури шлуночка тиск в його порожнині падає, а в легеневій стовбурі тиск високий. Поворотний потік крові неможливий, так як кров заповнює синуси і розкриває заслінки. Стикаючись краями, заслінки закривають отвір і перешкоджають зворотному току крові.
Лівий шлуночок(Ventriculus sinister)має форму конуса. Його стінки в 2-3 рази товще стінок правого шлуночка. Це пов'язано з більшою роботою, виробленої лівим шлуночком. Його мускулатура виштовхує кров в судини великого кола кровообігу. Лівий шлуночок повідомляється з лівим передсердям за допомогою лівого предсердно-желудочкового
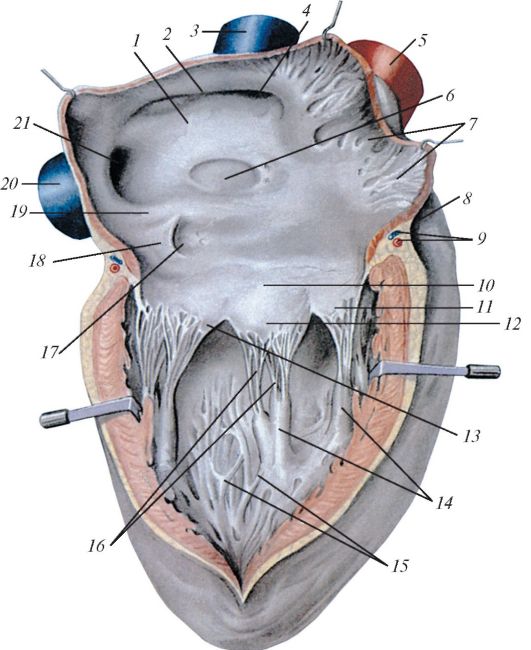
Мал. 137.Сосочкові м'яза правого шлуночка і медійна стінка правого передсердя, вид справа. Права стінка правого шлуночка і правого передсердя розрізана уздовж і розгорнута в сторони: 1 - праве передсердя; 2 - межвенозний горбок; 3 - верхня порожниста вена; 4 - отвір верхньої порожнистої вени; 5 - аорта; 6 - овальна ямка; 7 - борін м'язи; 8 - вінцева борозна; 9 - судини серця; 10 - праве предсердножелудочкового отвір; 11 - передня стулка правого предсердно-желудочкового клапана; 12 - перегородкова стулка; 13 - задня стулка; 14 - сосочкові м'язи; 15 - м'ясисті трабекули; 16 - сухожильні хорди; 17 - отвір вінцевого синуса; 18 - заслінка вінцевого синуса; 19 - заслінка нижньої порожнистої вени; 20 - нижня порожниста вена; 21 - отвір нижньої порожнистої вени
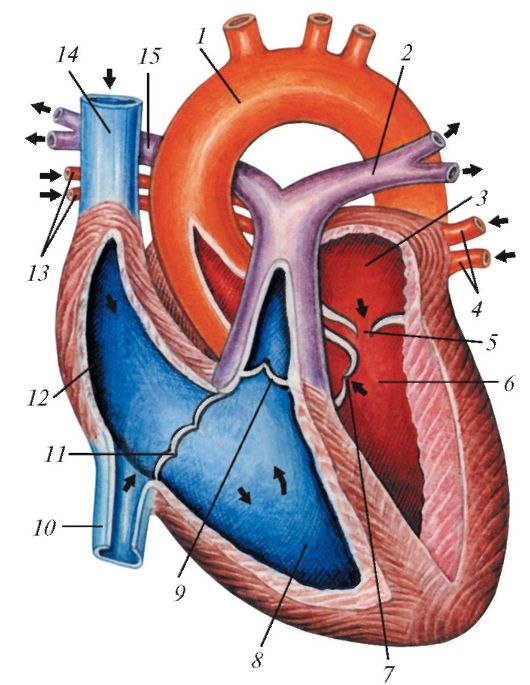
Мал. 138.Схема будови серця, поздовжній (фронтальний) розріз: 1 - аорта; 2 - ліва легенева артерія; 3 - ліве передсердя; 4 - ліві легеневі вени; 5 - ліве передсердно-шлуночковий отвір; 6 - лівий шлуночок; 7 - клапан аорти; 8 - правий шлуночок; 9 - клапан легеневого стовбура; 10 - нижня порожниста вена; 11 - праве передсердно-шлуночковий отвір; 12 - праве передсердя; 13 - праві легеневі вени; 14 - верхня порожниста вена; 15 - права легенева артерія. Стрілками показано напрямок течії крові
отвори (ostium atrioventriculare sinistrum).Цей отвір має лівий передсердно-шлуночковий клапан (valva atrioventricularis sinistra).Оскільки цей клапан має тільки дві стулки, його називають двостулковим, або мітральним клапаном. Передня стулка (cuspis anterior)цього клапана починається біля міжшлуночкової перегородки. Задня стулка (cuspis posterior),менша за розмірами, ніж передня, починається на задні-ла- теральной стороні отвори.
На внутрішній поверхні лівого шлуночка, як і правого, є покриті ендокардит м'язові тяжі - м'ясисті трабекули,а також дві сосочкові м'язи(Передня і задня). Від цих м'язів відходять тонкі сухожильні хорди,прикріплюються до стулок лівого предсердно-желудочкового клапана.
У верхній частині шлуночка знаходиться вхід в отвір аорти (ostium aortae).Перед отвором стінки шлуночка гладкі, а в самому отворі є клапан аорти (valva aortae),що складається з трьох напівмісячних
заслінок- правою, заднійі лівої (valvulae semilunares dextra, posterioret sinistra).Заслінки аорти мають таку саму будову, як і заслінки легеневого стовбура. Однак у аорти заслінки товщі, а вузлики напівмісячних заслінок, розташовані на середині їх вільних країв, крупніше, ніж у легеневого стовбура.
Міжшлуночкової перегородки (septum interventricular)складається з більшої м'язової частини і меншою перетинчастої частини (верхній її ділянка), де є лише фіброзна тканина, покрита з обох сторін ендокардит.
Стінки серця складаються з трьох шарів: зовнішнього (епікарду), середнього (міокарда) і внутрішнього (ендокарда).
епікардом(epicardium)являє собою вісцеральний пластинку се- ворожнечі перикарда. Подібно до інших серозним оболонок, це тонка сполучнотканинна пластинка, покрита мезотелием. Епікардом покриває серце зовні, а також початкові відділи легеневого стовбура і аорти, кінцеві відділи легеневих і порожнистих вен. На рівні цих судин епікардом переходить в париетальную пластинку серозного перикарда.
Переважну частину стінок серця утворює міокард(Myocardium),утворений серцевої поперечно-смугастої м'язової тканиною. Товщина міокарда найменша у передсердь, а найбільша - у лівого ж- лудочка. Пучки м'язових клітин передсердь і шлуночків починаються від фіброзних кілець,повністю відокремлюють міокард передсердь від міокарда шлуночків (див. рис. 136). Ці фіброзні кільця, як і ряд інших сполучнотканинних утворень серця, формують його м'який скелет.До цього скелету відносяться з'єднані між собою правеі ліве фіброзні кільця (annuli fibrosi dexteret sinister),навколишні праве і ліве передсердно-шлуночкові отвори і складові опору правого і лівого предсердно-шлуночкових клапанів. Проекція цих кілець на поверхні серця відповідає його вінцевої борозні. До м'якому скелету серця належать також пов'язані між собою сполучнотканинною перемичкою кільця, що оточують отвір легеневого стовбура і отвір аорти. Тут же на кордоні між передсердями і шлуночками розташовуються правийі лівий фіброзні трикутники (trigonum fibrosum dexteret sinister),що представляють собою щільні сполучнотканинні пластинки, які праворуч і ліворуч прилягають до задньої півкола аорти і утворюються в результаті злиття лівого фіброзного кільця з сполучнотканинним кільцем отвори аорти. Правий, найбільш щільний фіброзний трикутник з'єднаний також з перетинчастої частиною міжшлуночкової перегородки. У правом фиброзном
трикутнику є невеликий отвір, крізь яке проходять волокна предсердно-желудочкового пучка провідної системи серця.
Міокард передсердь і шлуночків роз'єднаний, що створює можливість для окремого їх скорочення. У передсердь розрізняють два шари м'язів: поверхневий і глибокий. поверхневий шарскладається з цир- кулярной або поперечно розташованих м'язових пучків, глибокий- з поздовжньо орієнтованих. Поверхневий м'язовий шар огортає обидва передсердя, глибокий - окремо кожне передсердя. Навколо гирл великих венозних стовбурів (порожніх і легеневих вен), які впадають в передсердя, є циркулярні пучки кардіоміоцитів.
У мускулатури шлуночків розрізняють три шари: поверхневий, середній і внутрішній (глибокий). тонкий поверхневий шарорієнтований поздовжньо. Його м'язові пучки починаються від фіброзних кілець і йдуть косо вниз (рис. 139). На верхівці серця ці пучки утворюють завиток (vortex cordis)і переходять у внутрішній поздовжній шар,який верхнім краєм прикріплюється до фіброзних кілець. Між поздовжніми зовнішнім і внутрішнім шарами розташовується середній шар,що йде більш-менш циркулярно, самостійний для кожного шлуночка.
Під час загального розслаблення серця (діастоли) кров з порожнистих і легеневих вен надходить відповідно в праве і ліве передсердя. Після цього настає скорочення (систола) передсердь. Процес скорочення починається у місця впадання верхньої порожнистої вени в праве передсердя і поширюється по обом предсердиям, в результаті чого кров з передсердь через предсердно-шлуночкові отвори нагнітається в шлуночки. Потім в стінках серця починається хвиля скорочення (систола) шлуночків, яка поширюється на обидва шлуночка, і кров з них нагнітається в отвори легеневого стовбура і аорти. В цей час передсердно-шлуночкові клапани закриваються. Поверненню крові з аорти і легеневого стовбура в шлуночки перешкоджають півмісяцеві клапани.
Міокард, подібно скелетних м'язів, є збудливою м'язовою тканиною. Завдяки функціонуванню вставних дисків віз буждение передається сусіднім клітинам. При цьому порушення, що у будь-якому відділі серця, охоплює всі кардіоміоцити.
Описані послідовні скорочення і розслаблення різних відділів серця пов'язані з його будовою і провідною системою, по якій розповсюджується імпульс. Ритмічні імпульси генеріру- ються тільки спеціалізованими клітинами водія ритму (сінуснопредсердного вузла) і провідною системою серця.
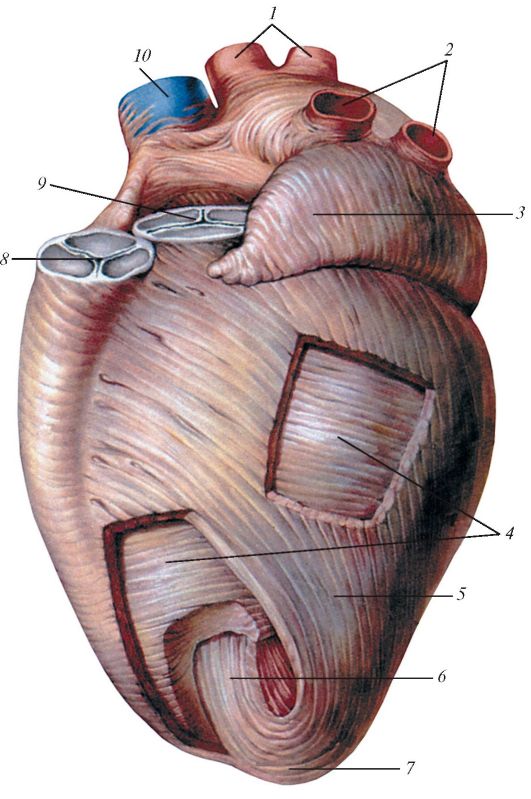
Мал. 139.М'язова оболонка (міокард) серця, вид спереду і зліва: 1 - праві легеневі вени; 2 - ліві легеневі вени; 3 - ліве вушко; 4 - круговий шар; 5 - поверховий поздовжній шар; 6 - глибокий поздовжній шар; 7 - завиток серця; 8 - клапан легеневого стовбура; 9 - клапан аорти; 10 - верхня
порожниста вена
ендокард(Endocardium)вистилає зсередини камери серця, покриває сосочкові і борін м'язи, хорди і клапани. Ендокард покритий одним шаром плоских полігональних ендотеліоцитів. Ендокард передсердь товщі, ніж в шлуночках, він товщі в лівих камерах серця, особливо на міжшлуночкової перегородки і поблизу гирл аорти і легеневого стовбура. На сухожильних хордах він значно тонше. Ендотелій лежить на тонкій базальній мембрані, оточеній шаром ретикулярних фібрил, під яким розташований і м'язово-еластичний шар. Під ендотелієм є тонкий шар, утворений пухкою сполучною тканиною, що містить невелику кількість адипоцитів. У цьому шарі проходять дрібні кровоносні судини, нерви, волокна Пуркіньє.
клапани серцяє складками ендокарда, між двома листками якого знаходиться тонка пластинка щільної волокнистої сполучної тканини. У предсердно-шлуночкових клапанах платівка багата еластичними волокнами. У ділянках прикріплення стулок волокна пластинки переходять в тканину фіброзних кілець. Сухожильні нитки,утворені пучками колагенових волокон, покриті з усіх боків тонким шаром ендокарда. Ці нитки прикріплюються до країв плоскою сполучнотканинною пластинки, що становить основу стулок клапанів.
Стулки клапанів легеневої артерії і аорти мають аналогічну будову, але вони тонше. Їх щільна волокниста сполучна тканина багата колагеновими волокнами і клітинами. На стороні, зверненої в просвіт шлуночків, багато еластичних волокон.
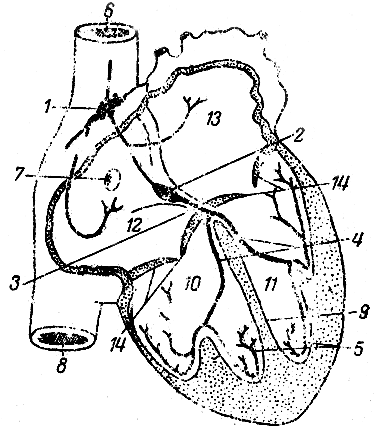
Провідна система серцяскладається з синусно-передсердного вузла (nodus sinuatrialis), передсердно-шлуночкового вузла (nodus atrioventricularis), передсердно-шлуночкового пучка (fasciculus atrioventricularis- пучка Тиса),його правоюі лівої ніжокі розгалужень(Рис. 140).
Синусно-передсердний вузолрозташований під епікардом правого передсердя, між місцем впадання верхньої порожнистої вени і вушком правого передсердя. Від цього вузла імпульс поширюється по кардиомиоцитам передсердь і до передсердно-шлуночкового вузла, який лежить в міжпередсердної стінці поблизу перегородочной стулки тристулкового клапана. Потім збудження поширюється на короткий предсердножелудочкового пучок(Пучок Гіса), що відходить від цього вузла, через предсердно-шлуночкову перегородку в сторону шлуночків. Пучок Гіса у верхній частині міжшлуночкової перегородки поділяється на дві ніжки- праву (crus dextrum)і ліву (crus sinistrum).Ніжки пучка розгалужуються під ендокардит і в товщі міокарда шлуночків на більш тонкі пучки проводять м'язових волокон (волокна Пуркіньє).
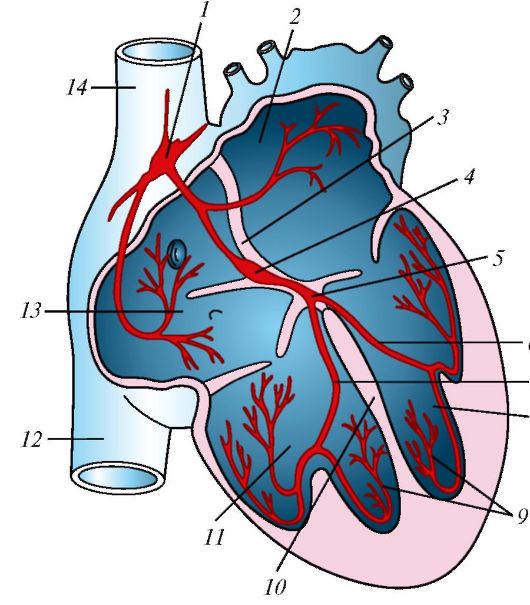
Мал. 140. Схема провідної системи серця: 1 - синусно-передсердний вузол; 2 - ліве передсердя; 3 - Атріосептальний; 4 - передсердно-шлуночковий вузол; 5 - передсердно-шлуночковий пучок; 6 - ліва ніжка предсердно-желудочкового пучка; 7 - права ніжка предсердно-желудочкового пучка; 8 - лівий шлуночок; 9 - провідні м'язові волокна; 10 - міжшлуночкової перегородки; 11 - правий шлуночок; 12 - нижня порожниста вена; 13 - праве передсердя; 14 - верхня порожниста вена
За предсердно-желудочковому пучку імпульс від передсердь передається на шлуночки, завдяки чому встановлюється послідовність систоли передсердь і шлуночків. Отже, передсердя отримують імпульси від синусно-передсердного вузла, а шлуночки- від передсердно-шлуночкового вузла по волокнам пучка Гіса.
Клітини серцевого провідної системи є модифікованими кардиомиоцитами, будова яких відрізняється від робочих кардіоміоцитів відсутністю Т-трубочок. Між клітинами немає типових дисків, на їх дотичних поверхнях є міжклітинні контакти всіх трьох типів (Нексус, десмосоми і пояски зчеплення).
Більша частина пучка Гіса утворена аналогічними клітинами. У нижній частині пучка вони поступово подовжуються, товщають, набувають циліндричну форму. Ніжки пучка Гіса, його гілки і розгалуження утворені провідними м'язовими волокнами Пуркіньє довжиною близько 100 мкм і товщиною близько 50 мкм кожен. Кожне волокно Пуркіньє оповите базальноїмембраною, яка укріплена мережею сполучнотканинних волоконец. Бічні поверхні клітин з'єднані між собою десмосомами і Нексус. Провідні міоцити більші скорочувальних кардіоміоцитів, вони містять 1-2 округлих або овальних ядра, дрібні мікрофібрили, мітохондрії, скупчення частинок глікогену. Поблизу ядра знаходиться помірно розвинений комплекс Гольджі. Ендоплазматична мережа виражена слабо, а Т-трубочки відсутні.
Кровопостачання серця.дві артерії- права і ліва вінцеві снаб- жают серце кров'ю. Вони починаються безпосередньо від цибулини аорти і розташовуються під епікардом (рис. 141).
Права вінцева артерія (arteria coronaria dextra)починається на рівні правого синуса аорти, йде вправо під вушко правого передсердя, лягає в вінцеву борозну, огинає праву (легеневу) поверхню серця. Потім артерія направляється по задній поверхні серця вліво, де анастомозирует з обвідної гілкою лівої вінцевої артерії. Гілки правої вінцевої артерії кровопостачають стінки правого шлуночка і передсердя, задню частину міжшлуночкової перегородки, сосочкові м'язи правого шлуночка, задню сосочковую м'яз лівого шлуночка, синусно-передсердний і передсердно-шлуночковий вузли провідної системи серця.
Ліва вінцева артерія (arteria coronaria sinistra)починається на рівні лівого синуса аорти, розташовується між початком легеневого стовбура і вушком лівого передсердя, ділиться на дві гілки - передню міжшлуночкової і огибающую. Що огинає гілка (Ramus circumflexus)є продовженням основного стовбура лівої вінцевої артерії, вона огинає серце зліва, розташовуючись в його вінцевої борозні, де на задній поверхні анастомозирует з правого вінцевої артерією. Передня міжшлуночкової гілкуцієї артерії (Ramus interventricularis anterior)направляється за однойменною борозні серця вниз до його верхівці. В області серцевої вирізки вона іноді переходить на діафрагмальну поверхню серця, де анастомозирует з кінцевим відділом задньої міжшлуночкової гілки (ramus interventricularis posterior)правою вінцевої артерії. Гілки лівої вінцевої артерії кровопостачають стінки лівого шлуночка, в тому числі сосочкові м'язи, більшу частину міжшлуночкової
перегородки, передню стінку правого шлуночка, а також стінку лівого передсердя.
Кінцеві гілки правої і лівої вінцевих артерій, анастомозируя між собою, формують в серце два артеріальних кільця: поперечне,розташоване в вінцевої борозні, і поздовжнє,судини якого знаходяться в передній і задній міжшлуночкової борознах. Вінцеві з- суди розгалужуються до капілярів у всіх трьох оболонках серця, в сосочкових м'язах і сухожильних хордах. У підставі клапанів серця також виявлені кровоносні судини, які розгалужуються на капіляри у місця прикріплення стулок, проникаючи в них на різні відстані.
Описано також типи кровопостачання серця, які обумовлені розподілом гілок вінцевих артерій. Виділяють правовенечний тип, при якому більшість відділів серця кров'ю гілками правої вінцевої артерії, і левовенечний, при якому велика частина серця отримує кров з гілок лівої вінцевої артерії.
Відня серця.Серцевих вен більше, ніж артерій. Більшість вен збирається в один загальний широкий вінцевий синус, який розташований в вінцевої борозні на задній стороні серця і відкривається в праве передсердя нижче і кпереди від отвору нижньої порожнистої вени (між її заслінкою і міжпередсердної перегородкою). Притоками венечного синуса є п'ять вен: велика, середня і мала вени серця, задня вена лівого шлуночка і коса вена лівого передсердя.
Велика вена серця (vena cordis magna)починається в області верхівки серця на передній його поверхні, лежить в передній міжшлуночкової борозні поруч з передньої міжшлуночкової гілкою лівої вінцевої артерії. Потім ця вена на рівні вінцевої борозни повертає вліво, проходить під обвідної гілкою лівої вінцевої артерії, лягає в вінцеву борозну на задній стороні серця, де триває в вінцевий синус. Велика вена серця збирає кров з вен передньої сто рони обох шлуночків і міжшлуночкової перегородки. У велику вену серця впадають також вени заднього боку лівого передсердя і лівого шлуночка.
Середня вена серця (vena cordis media)утворюється в області заднього боку верхівки серця, піднімається вгору по задній міжшлуночкової борозні і впадає в вінцевий синус. Вона збирає кров з прилеглих ділянок стінок серця.
Мала вена серця (vena cordis parva)починається на правій (легеневої) стороні правого шлуночка, піднімається вгору, лягає в вінцеву
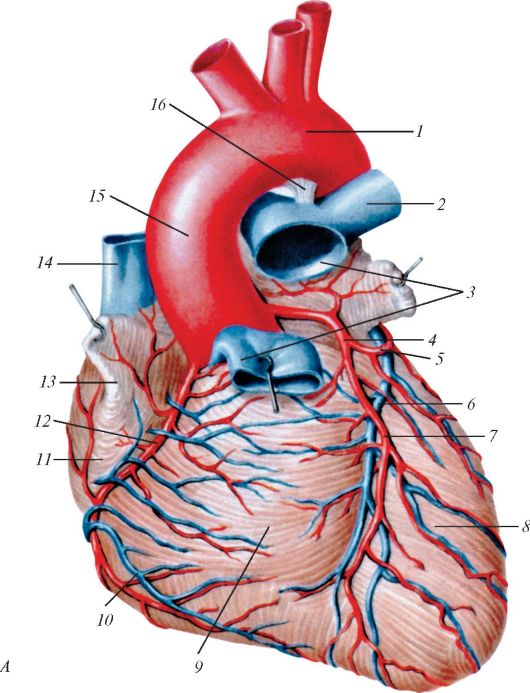
Мал. 141.Артерії і вени серця: А - вигляд спереду: 1 - дуга аорти; 2 - ліва легенева артерія; 3 - легеневий стовбур; 4 - ліва вінцева артерія; 5 - огинає гілка; 6 - велика вена серця; 7 - передня міжшлуночкової гілку; 8 - лівий шлуночок; 9 - правий шлуночок; 10 - передня вена серця; 11 - праве передсердя; 12 - права вінцева артерія; 13 - праве вушко; 14 - верхня порожниста вена; 15 - висхідна частина
аорти; 16 - артеріальна зв'язка
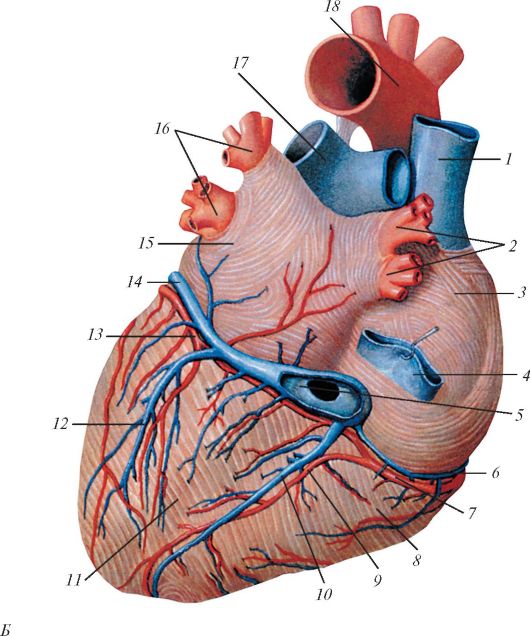
Б - вид ззаду: 1 - верхня порожниста вена; 2 - праві легеневі вени; 3 - праве передсердя; 4 - нижня порожниста вена; 5 - вінцевий синус; 6 - мала вена серця; 7 - права вінцева артерія; 8 - правий шлуночок; 9 - задня міжшлуночкової гілку; 10 - середня вена серця; 11 - лівий шлуночок; 12 - задня вена лівого шлуночка; 13 - огинає гілка; 14 - велика вена серця; 15 - ліве передсердя; 16 - ліві легеневі вени; 17 - легеневий стовбур; 18 - дуга аорти
борозну на діафрагмальної стороні серця і впадає в вінцевий синус. Вона збирає кров головним чином від правої половини серця.
Задня вена лівого шлуночка (vena posterior ventriculi sinistri)форми- руется з декількох вен на задній стороні лівого шлуночка ближче до верхівки серця і впадає в вінцевий синус або в більшу вену серця. Вона збирає кров від задньої стінки лівого шлуночка.
Коса вена лівого передсердя (vena obliqua atrii sinistri)слід зверху вниз по задній стороні лівого передсердя і впадає в вінцевий синус. Ряд дрібних вен відкриваються безпосередньо в праве передсердя. це передні вени серця (venae cardiacae anteriores),збирають кров від передньої стінки правого шлуночка. Вони направляються до основи серця і відкриваються в праве передсердя. 20-30 найменших (тебезіевих) вен серця (venae cardiacae minimae)починаються в товщі стінок серця і впадають безпосередньо в праве і ліве передсердя і частково в шлуночки через однойменні отвори.
лімфатичні судинисерця впадають в нижні трахеобронхіальні і в передні середостінні лімфатичні вузли.
серце інервуєтьсясимпатичними і парасимпатичними нервами. Симпатичні волокна, що йдуть в складі серцевих нервів, несуть імпульси, що прискорюють ритм серцевих скорочень і розширюють просвіти вінцевих артерій. Парасимпатичні волокна (складова частина серцевих гілок блукаючих нервів) проводять імпульси, що уповільнюють серцевий ритм і звужують просвіт вінцевих артерій. Чутливі волокна від рецепторів стінок серця і його судин йдуть в складі серцевих нервів і серцевих гілок до відповідних центрів спинного і головного мозку.
Кожна освічена людина знає, що серце складається з чотирьох відділів, кожен з яких виконує певну функцію. В даний час, існує велика кількість негативних факторів, які сприяють розвитку патологій і збільшення серця в розмірах.
Одним з таких захворювань є гіпертрофія правого передсердя. Зі шкільного курсу анатомії багато хто пам'ятає, що кров з передсердь потрапляє в шлуночки, а потім розноситься по всьому організму. Гіпертрофія уповільнює цей процес, тому виникає безліч проблем зі здоров'ям.
Захворювання серцево - судинної системи - це дуже серйозно і ні в якому разі не варто займатися самолікуванням. Швидше за все ви тільки нашкодите своєму організму і збільшите проблему. У даній статті ми постараємося детальніше розповісти, що являє собою гіпертрофія правого передсердя, на які симптоми слід звертати увагу, які методи діагностики і лікування застосовують в сучасній медицині.
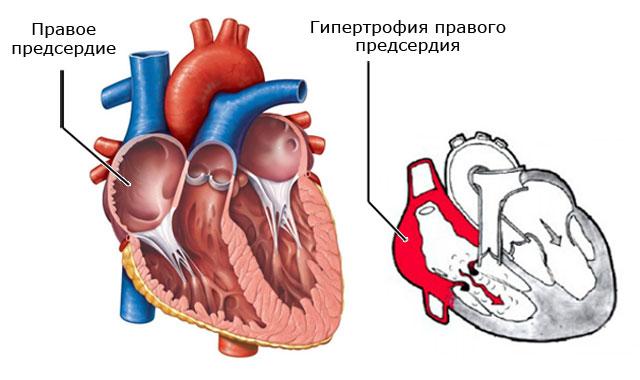
Серце качає кров по організму. З передсердь через отвори кров потрапляє в шлуночки, а потім виштовхується в судини. Праве передсердя здатне вмістити в себе певний обсяг крові, якщо цей обсяг з яких-небудь причин перевищує допустимий, м'язова тканина серця починає працювати більш активно.
Щоб цей зайвий обсяг вигнати, запускаються захисні механізми і м'язова тканина росте - гіпертрофується, стінки передсердя товщають - так їм легше справлятися з навантаженням. Цей стан і є гіпертрофія правого передсердя. Всі причини, що призводять до гіпертрофії можна умовно розділити на дві великі групи: хвороби серця і хвороби легенів.
Розглянемо ці причини докладніше:
При патології легень відбувається підвищення тиску в системі легеневої артерії, збільшується тиск в правому шлуночку, а потім і правому передсерді, відбувається гіпертрофія правих відділів серця;
У разі звуження отвору, який сполучає правий шлуночок і праве передсердя, кров не може вилитися в шлуночок в повній мірі, відбувається переповнення правого передсердя, його потовщення, а в наслідку і розширення, кров застоюється в передсерді і в системі порожнистих вен.
У разі недостатності клапана, кров навпаки рясно виливається в передсердя, при скороченні шлуночка, що також веде до потовщення і гіпертрофії;
Клітини міокарда (кардіоміоцити) досить високо спеціалізовані і не здатні розмножуватися шляхом простого поділу, тому гіпертрофія міокарда відбувається за рахунок збільшення кількості внутрішньоклітинних структур та обсягу цитоплазми, в результаті чого змінюються розміри кардіоміоцитів і наростає маса міокарда.
Гіпертрофія серця являє собою адаптивний процес, тобто виникає вона у відповідь на різні порушення, що перешкоджають його нормальній роботі.
В таких умовах міокард змушений скорочуватися з підвищеним навантаженням, що й спричиняє за собою посилення в ньому метаболічних процесів, збільшення маси клітин і обсягу тканини.
На початкових етапах свого розвитку гіпертрофія носить пристосувальний характер, а серце здатне підтримувати нормальний кровотік в органах завдяки збільшенню своєї маси. Однак з часом функціональні можливості міокарда виснажуються, і гіпертрофія змінюється атрофією - протилежним явищем, що характеризується зменшенням розмірів клітин.
Залежно від структурних змін в серці, прийнято виділяти два види гіпертрофії:
Відомо, що гіпертрофія може розвинутися не тільки при якомусь захворюванні, але і у здорової людини при посиленого навантаження. Так, у спортсменів або людей, що займаються важкою фізичною працею, відбувається гіпертрофія як скелетних м'язів, так і м'язи серця.
Прикладів подібних змін чимало, а іноді вони мають і вельми сумні наслідки аж до розвитку гострої серцевої недостатності. Надмірні фізичні навантаження на роботі, гонитва за вираженої мускулатурою у культуристів, посилена робота серця, скажімо, у хокеїстів, чреваті такими небезпечними наслідками, тому, займаючись подібними видами спорту, потрібно ретельно стежити за станом міокарда.
Таким чином, з огляду на причини виникнення гіпертрофії міокарда, виділяють:
Варто згадати і про такий вид цієї патології міокарда, як регенераційні гіпертрофія. Суть її полягає в тому, що при утворенні на місці інфаркту рубця зі сполучної тканини (оскільки клітини серцевого м'яза не здатні розмножуватися і заповнювати з'явився дефект), що оточують його кардіоміоцити збільшуються (гіпертрофуються) і частково беруть на себе функції втраченого ділянки.
Для того щоб розібратися в суті подібних змін структури серця, необхідно згадати про основні причини виникнення гіпертрофії в різних його відділах в умовах патології.
Вроджені вади розвитку, такі як тетрада Фалло, можуть призводити до гіпертрофії правого передсердя. Перевантаження правого передсердя тиском характерна для стенозу трикуспідального клапана. Це набутий порок серця, при якому зменшується площа отвору між передсердям і шлуночком. Стеноз трикуспідального клапана може бути наслідком ендокардиту.
При іншому набутій ваді серця - недостатності тристулкового клапана - праве передсердя відчуває перевантаження об'ємом. При цьому стані кров з правого шлуночка при його скороченні потрапляє не тільки в легеневу артерію, а й назад в праве передсердя, змушуючи його працювати з перевантаженням.
Праве передсердя збільшується при деяких вроджених вадах серця. Наприклад, при значному дефекті міжпередсердної перегородки кров з лівого передсердя потрапляє не тільки в лівий шлуночок, а й через дефект в праве передсердя, викликаючи його перевантаження.
Вроджені вади серця, що супроводжуються розвитком ДПП у дітей - аномалія Ебштейна, тетрада Фалло, транспозиція магістральних судин та інші. Перевантаження правого передсердя може виникнути швидко і виявлятися переважно на електрокардіограмі.
Такий стан може виникнути при нападі бронхіальної астми, пневмонії, інфаркті міокарда, тромбоемболії легеневої артерії. Надалі при одужанні ознаки ДПП поступово зникають.
Іноді електрокардіографічні ознаки ДПП з'являються при збільшенні частоти серцевих скорочень, наприклад, на тлі гіпертиреозу. У людей худорлявої статури електрокардіографічні ознаки ДПП можуть бути нормою.
Важливо враховувати і деякі інші фактори:
Це серцевий порок купується під впливом різних факторів. Якщо він є, то площа отвору між шлуночком і передсердям стає менше. Даний порок іноді є наслідком ендокардиту.
В цьому випадку кров з правого шлуночка в процесі його скорочення проникає не тільки в легеневу артерію, але навіть назад, тобто в праве передсердя. З цієї причини воно функціонує з перевантаженням.
Наприклад, якщо є дефект перегородки, розташованої між передсердями, то кров з лівого передсердя потрапляє як в лівий шлуночок, так і в праве передсердя, через що воно перевантажується. До природжених серцевим пороків, які стають причинами розвитку гіпертрофії у дітей, відноситься Тетрада Фалло, аномалія Ебштейна і деякі інші.
Перевантаження правого передсердя може розвинутися досить швидко. Це добре проявляється на ЕКГ. Серед причин також слід відзначити пневмонію, інфаркт міокарда, тромбоемболія легеневої артерії. Коли відбувається одужання, ознаки ДПП зникають, але відбувається це не відразу, а поступово.
Іноді ознаки гіпертрофії на ЕКГ спостерігаються при збільшенні частоти скорочень серця, а фоном для цього може служити гіпертиреоз. Якщо пацієнт має худорляве статура, ознаки гіпертрофії на ЕКГ можуть вважатися нормою.
Перераховані причини, через які розвивається гіпертрофія правого передсердя, відрізняються від гіпертрофії інших відділів серця, наприклад, лівого шлуночка. В цьому випадку причинами є постійне підвищений артеріальний тиск, занадто сильні фізичні навантаження, гіпертрофічна кардіоміопатія і так далі.
Гіпертрофія лівого передсердя може розвинутися через загальне ожиріння. Цей стан дуже небезпечно, якщо проявляється у дітей і в молодому віці. Звичайно, деякі причини можуть бути схожі, але різниця все ж є.
Головною причиною розвитку гіпертрофії правого передсердя є перевантаження тиском потоку крові в легеневій артерії. Крім того, причиною розвитку даної патології можуть бути наступні стани:
Крім того, існують певні передумови, наявність яких у пацієнта провокують розвиток даної патології. До них належать такі:
Залежно від причини захворювання виділяють 3 види гіпертрофії: миофибриллярних, замісна і регенераційні:
При пороках трикуспідального клапана (це трехстворчатая перегородка між правим передсердям і шлуночком) отвір, через яке в нормі кров вільно надходить з передсердя в шлуночок, сильно звужується або недостатньо закривається.
Це порушує внутрішньосерцевий кровотік:
При патології в малому колі кровообігу (при легеневих захворюваннях) тиск крові в легеневих судинах і в правому шлуночку збільшується (від нього починається малий або легеневе коло кровообігу). Цей процес перешкоджає вільному надходженню потрібного об'єму крові з передсердя в шлуночок, частина її залишається в камері, підвищує тиск на стінки передсердя і провокує розростання м'язового шару міокарда.
Найчастіше гіпертрофія правого передсердя розвивається на тлі серцево-судинних порушень, але іноді вона стає наслідком регулярних фізичних навантажень або некрозу міокарда.
Залежно від фактора, під впливом якого з'явилося потовщення стінок камери, розрізняють:
Робоча гіпертрофія характерна не тільки для спортсменів, а й для людей важкої фізичної праці (шахтарі).
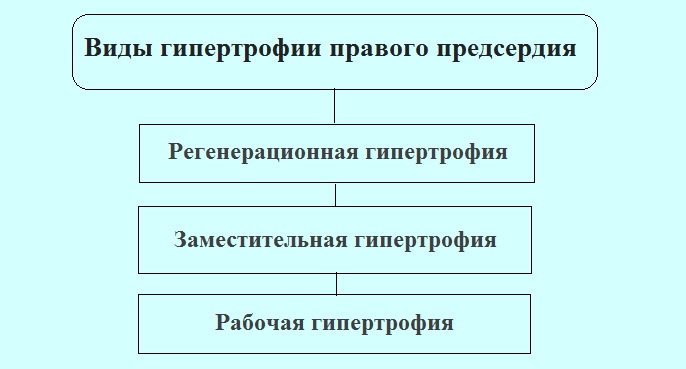
Гіпертрофія правого передсердя виражається больовими відчуттями в області грудей, дихальними порушеннями, а також втомою. Нерідко несприятливої \u200b\u200bсимптоматиці передують: перенесене запалення легенів, загострення бронхіальної астми, емболія артерії легкого і т.п.
Після терапії основного захворювання тривожні прояви можуть стихати і навіть повністю зникнути. Крім клінічних проявів легеневих проблем, при гіпертрофії можливі ознаки венозного застою. Тривожні ознаки гіпертрофії правого передсердя характеризуються:
У більшості випадків гіпертрофія протікає безсимптомно, а прояв клінічних симптомів відзначається вже в запущеній стадії. Негайно проконсультуйтеся у лікаря, якщо помітили - прискорене серцебиття, запаморочення (втрата свідомості), набряки нижніх кінцівок.
ДПП сама по собі не викликає ніяких симптомів. Все впирається в ознаки, які пов'язані з головним захворюванням. Наприклад, коли формується хронічне легеневе серце, ознаки можуть бути наступні:
Коли праве передсердя більше не в силах справлятися з великим навантаженням, починають проявлятися ознаки недостатності звернення крові по головному колі, які пов'язані з застоєм венозної крові.
Клінічні ознаки:
Під час вагітності висока ймовірність розвитку даної патології, адже за весь термін вагітності відбувається колосальна кількість гормональних змін в організмі, скачки тиску, викликані збільшенням маси тіла.
Також тиск піднімається в зв'язку з утрудненим диханням, високої фізичним навантаженням. Вагітна жінка наражається на ризик розвитку гіпертрофії правого передсердя.
У разі діагностування лікарем патології пропонується приміщення вагітної жінки в стаціонар, щоб провести ретельне дослідження проблеми, підібрати методи лікування і спосіб розродження. Адже при серйозних проблемах із серцем під ча пологів мати може загинути.

Діагностика ГППА проводиться в кілька етапів, в залежності від стадії розвитку патології. Наприклад, якщо гіпертрофія встигла істотно розвинутися і почала даватися взнаки характерна симптоматика, доцільний опитування пацієнта лікарем з наступним візуальним оглядом.
В ході опитування лікар дізнається, які симптоми хворий спостерігав в період від початку розвитку патології і до теперішнього моменту. Якщо симптоматика сходиться з ГППА, то лікар направляє пацієнта на додаткові процедури, які підтвердять поставлений діагноз:
На кардіограмі гіпертрофія виражається різким відхиленням електричної осі в правий бік з невеликим зсувом вперед і вниз. За показником зубця R і S, лікар визначає, в якому стані знаходиться передсердя і шлуночок пацієнта на момент обстеження
Якщо зубець R загострений, амплітуда збільшена, то діагноз ГППА підтверджується практично з стовідсотковою ймовірністю. Гіпертрофія правого передсердя за результатами ЕКГ визначається на основі сукупності відразу кількох ознак, позначених зубцем R, тому поставити помилковий діагноз після даного дослідження практично неможливо.
Під час цієї процедури лікар детально оглядає серце, його камери і клапани на наявність візуальних відхилень. Якщо в ході огляду на екрані помітно істотне збільшення ПП, потовщення стінок, то лікар може поставити хворому діагноз гіпертрофії правого передсердя.
Допплеровское дослідження показує гемодинаміку в серце, перевантаження ПП через проблеми з клапаном на ньому чітко видно.
Важливо! Як можна помітити, гіпертрофію правого передсердя на ЕКГ розпізнати простіше, ніж на будь-якому іншому апараті, так як електрокардіографічні дані ґрунтуються не на одному, а відразу на декількох показниках, що вказують на наявність патології в організмі.
Однак проводити процедуру ЕКГ все одно рекомендується спільно з іншими дослідженнями, щоб поставлений діагноз був максимально точним. Адже гіпертрофія правого передсердя - дуже серйозна патологія, негативно впливає на серце і серцево-судинну систему.
При неправильному її лікуванні, вона запросто може спровокувати серцевий напад, що приводить до летального результату. Тому відразу після виявлення причини захворювання пацієнтові рекомендується негайно приступати до курсу терапії.
Якщо на ЕКГ виявлені ознаки збільшення передсердя, пацієнту рекомендують додаткові обстеження для підтвердження гіпертрофії і з'ясування її причин. Найпростіші методи діагностики - перкусія (простукування), пальпація (обмацування) і аускультація (вислуховування) - будуть задіяні вже на огляді в кабінеті кардіолога.
З апаратних досліджень, найімовірніше, призначать ехокардіографію (ЕхоКГ - УЗД серця): вона безпечна для всіх груп пацієнтів, включаючи людей похилого, дітей раннього віку та вагітних жінок, і годиться для багаторазових обстежень в динаміці.
Сучасні ехокардіографія використовують спеціальне програмне забезпечення для 3D-візуалізації будови серця і його клапанів; при цьому є можливість виміряти як функціональні, так і фізичні параметри (зокрема, обсяг частин серця, товщину стінок і т.д.).
Спільно з ЕхоКГ в кардіології застосовують доплерографію і кольорове ДС (допплеровское сканування): ці обстеження доповнюють результат ЕхоКГ інформацією про гемодинамічних характеристиках і кольоровим зображенням кровотоку. У рідкісних випадках можлива ситуація, коли результат ЕхоКГ не відповідає клінічними проявами.
Справа в тому, що картинка, яку ми бачимо на моніторі ЕхоКГ-апарату, на ділі лише модель, побудована програмою на основі обчислень. А програмами, як і людям, властиво помилятися. Отже, якщо УЗД не допомагає визначитися з діагнозом, призначають контрастну рентгенографію або комп'ютерну томографію.
Обидва цих рентгенологічних методу дозволяють отримати достовірне зображення серця на фоні інших анатомічних структур, що дуже важливо при ДПП, обумовленої легеневими хворобами.
Природно, рентгенологічна діагностика має свої протипоказання, а катетеризація артерії при рентгенографії і введення в кровотік контрастної речовини ще й збільшують травматичність процедури для пацієнта.

При гіпертрофії правого передсердя збільшується створювана ним ЕРС, в той час як порушення лівого передсердя відбувається в нормі.
На верхньому малюнку показано формування зубця P в нормі:
При гіпертрофії правого передсердя збільшується вектор її порушення, що призводить до збільшення амплітуди і тривалості першої частини зубця P (нижній малюнок), обумовленої порушенням правого передсердя.
При гіпертрофії правого передсердя його збудження закінчується одночасно з порушенням лівого передсердя або навіть дещо пізніше нього. В результаті утворюється високий гострий зубець P - характерна ознака гіпертрофії правого передсердя:
При гіпертрофії правого передсердя електрична вісь зубця P часто відхиляється вправо: PIII\u003e PII\u003e PI (в нормі PII\u003e PI\u003e PIII).
Характерні ознаки патологічного зубця P при гіпертрофії правого передсердя в різних відведеннях:
Час активації правого передсердя вимірюється в III або aVF або V1 відведеннях. При гіпертрофії правого передсердя характерно подовження часу його активації в цих відведеннях (перевищує 0,04 с або 2 клітини).
При гіпертрофії правого передсердя індекс Макруза (відношення тривалості зубця P до тривалості сегмента PQ) найчастіше менше нижнього допустимого рівня - 1,1.
Непрямим ознакою гіпертрофії правого передсердя є збільшення амплітуди зубців P в відведеннях II, III, aVF, при цьому патологічний зубець P у кожному з відведень за амплітудою повинна перевищувати за ним зубця T (в нормі PII, III, aVF Лікування

Так як гіпертрофія правого передсердя - це вторинна проблема, є одна особливість лікування. Зробити розміри нормальними, поліпшити постачання організму киснем за допомогою хорошого серцевого функціонування можна лише за допомогою лікування першопричини.
Лікарі проводять медикаментозну корекцію стану пацієнта. Але сам хворий теж повинен зробити деякі зміни. Йому необхідно скорегувати свій спосіб життя. Зусилля фахівців можуть виявитися марними, якщо неправильно звертатися зі своїм організмом.
Необхідно відмовитися від поганих пристрастей, налагодити харчування, нормалізувати масу тіла і вести активний спосіб життя, займаючись спортом. Завдяки таким заходам процес одужання буде швидким і ефективним, також знизиться ризик виникнення рецидиву.
Якщо виявлено легеневе серце, що є результатом проблем з легкими, дії лікарів спрямовані на компенсацію функцій легких. Застосовуються заходи, спрямовані на запобігання запалення, призначаються бронхорасширяющие та інші медикаментозні препарати.
Серцеві глікозиди призначаються, щоб усунути симптоми захворювань серцевого м'яза Якщо було виявлено вади клапана, проводиться оперативне втручання. Щоб усунути симптоми захворювань серцевого м'яза, призначається антиаритмічної терапії, яка включає в себе серцеві глікозиди.
Важливу роль відіграють і препарати, які стимулюють обмін м'язових структур. Саме сучасно виявлена \u200b\u200bза допомогою ЕКГ гіпертрофія дозволяє вчасно призначити лікування, що збільшує можливість повного одужання і тривалу, повноцінне життя.
Ні в якому разі не можна призначати лікування самостійно, можна завдати серйозної шкоди своєму здоров'ю. Профілактичні заходи гіпертрофії спрямовані на реалізацію здорового способу життя, збалансованого харчування, правильного режиму.
Не потрібно виснажувати себе фізичними вправами, але вони, безумовно, має бути присутня в житті людини. Крім того, важливо проводити своєчасне лікування захворювань, і тих, які пов'язані з серцем, судинами і іншими системами організму.
Для отримання бажаного позитивного ефекту від комплексного лікування необхідно виконати наступні рекомендації лікаря:
Ефективна тактика терапії має на увазі обов'язкове лікування основного захворювання. При наявності показань (вроджені або набуті вади, тромбоемболія) проводиться хірургічне втручання.
В інших випадках оптимальним буде медикаментозне лікування, спрямоване на нормалізацію кровотоку по легеневої артерії, корекція хвороб легенів і бронхів, нормалізація артеріального тиску і запобігання інфаркту міокарда.
Гіпертрофія правих відділів серця - це практично завжди вторинні зміни, тому при своєчасній терапії первинної патології серйозних проблем в передсерді і шлуночку не буде.
Медикаментозне лікування гіпертрофії правого шлуночка полягати в прийомі наступних груп препаратів:
Можливі супутні призначення для нормалізації роботи легенів і ліквідації стенозу легеневого клапана. У ряді випадків може виникнути необхідність прийому деяких з вищеописаних медикаментів протягом усього життя. Якщо позитивної динаміки або будь-яких поліпшень не відзначається, пацієнту може бути призначена операція.
Пацієнти повинні пам'ятати про шкоду самолікування і не намагатися підібрати препарати самостійно. Людям, що страждають від надлишкової маси тіла, а так само систематично піддаються фізичним навантаженням, рекомендовано регулярно обстежуватися у кардіолога.
При лікуванні гіпертрофії правого шлуночка серця операції проводять зазвичай в ранньому віці. Зусилля хірурга можуть бути спрямовані на протезування клапанів або видалення патологічних отворів і судин. Однак іноді причини таких змін пов'язані з невиліковною вродженою патологією дихальної системи, з якої можна впоратися тільки шляхом пересадки цілого комплексу серце-легені або ж тільки легких.
Оперативна тактика в більшості випадків уповільнює наростання маси м'язових клітин шлуночків і сприяє усуненню причини захворювання. Виконують кілька типів хірургічного втручання:
У ряді випадків лікування гіпертрофії можливо тільки за допомогою трансплантації донорського органу.
Перш ніж виконати подібну операцію, необхідно виконати велику кількість аналізів на сумісність, а після втручання слід приймати препарати, що запобігають розвитку реакції відторгнення. Так як ефективну тактику лікування може розробити тільки доктор, необхідно довіритися грамотного фахівця.

Перед застосуванням будь-яких народних рецептів, потрібно узгодити це з лікарем. Проаналізувавши стадію розвитку хвороби, він визначить чи можна використовувати народні засоби.
Найбільш ефективні рецепти народної медицини:
Для приготування необхідно 100 грам сухої сировини висипати в емальований посуд, додати 2 літри чистої води і кип'ятити 10 хвилин. Після цього каструлю слід укутати рушником і настояти не менше години.
Настояний відвар процідити через марлю і додати 200 мілілітрів травневого меду. Суміш потрібно перелити в скляну ємність, закрити кришкою і зберігати в холодильнику. Відвар приймати три рази на день по три столових ложки за 30 хвилин до їжі протягом 1 місяця.
Знадобиться півлітрова банка з темного скла, її потрібно заповнити свіжими квітками і залити спиртом. Все це закрити кришкою і помістити в місце, куди не потрапляють сонячні промені, на два тижні.
Для приготування знадобиться 1 столова ложка сухих волошок, які слід помістити в керамічну каструлю, додати 250 мілілітрів кип'яченої води і поставити на водяну баню на чверть години. Потім, остиглий відвар потрібно процідити і приймати по 100 мілілітрів три рази в день за 20 хвилин до їди. Курс лікування - 2 тижні.
Знадобиться 1 чайна ложка трави, яку потрібно залити 200 мілілітрів окропу і настоювати під закритою кришкою півгодини. Настій процідити і приймати по 1 столовій ложці перед їдою тричі на день.
Свіже листя і стебла потрібно подрібнити, відокремити 5 столових ложок в банку, додати туди таку ж кількість меду і поставити в місце, куди не потрапляє денне світло. Кожен день, протягом двох тижнів, ліки необхідно струшувати.
Потім підігріти його на водяній бані до рідкого стану і процідити. Приймати по 1 столовій ложці три рази в день перед їжею. Зберігати його потрібно в холодильнику.
Щоб його отримати потрібно змішати 3 столові ложки пустирника, 2 столових ложки багна, 2 столових ложки сухоцвіту і 1 столову ложку ниркового чаю. Інгредієнти потрібно помістити в герметичну ємність.
Потім відокремити 1 столову ложку збору і залити 300 мілілітрів окропу. Кип'ятити три хвилини і наполягти відвар 4 години. Після цього пропустити через марлю і пити теплим по 100 мілілітрів три рази в день за півгодини до їди.
Для приготування знадобиться 1 чайна ложка глоду, запашної рути і квіток валеріани. До інгредієнтів додати 500 мілілітрів окропу і настояти півгодини. Потім відфільтрувати, розділити на три порції і пити протягом дня протягом трьох місяців.
Дилатація порожнини правого передсердя з потовщенням миокардиальной стінки при відсутності адекватної терапії може стати причиною таких небезпечних ускладнень:
Комбінована терапія і тривалий медичний нагляд є оптимальним варіантом лікувальної тактики: при правильному підході до лікування можна запобігти смертельно небезпечні ускладнення, зменшити розміри серця і значно поліпшити якість життя хворої людини.

Так як розглядається стан є наслідком іншого захворювання, прогноз буде грунтуватися на ефективності лікування першопричини даної патології. Важливу роль в цьому відіграє наявність необоротних змін в тканини і функціонуванні серцевого м'яза, а також ступінь тяжкості таких змін.
Наприклад, якщо причиною гіпертрофії правого відділу серця був порок, то значення має наявність супутніх патологій, загальний стан організму пацієнта і особливості гемодинаміки. Вважається, що дане захворювання не несе серйозну загрозу життю пацієнта, якщо воно було вчасно діагностовано, і пацієнт приймає і дотримується всіх рекомендації і призначення лікаря.
Для того щоб попередити розвиток даної патології, необхідно вести здоровий спосіб життя, правильно харчуватися і дотримуватися режиму дня. Не варто навантажувати себе значними фізичними навантаженнями, якщо рід діяльності пов'язаний з тим чи іншим видом професійного спорту.
Досить здійснювати щоденні прогулянки, займатися плаванням, їздити на велосипеді. Багато досліджень підтверджують, що надмірні навантаження на серце підвищують тиск в серцевому кровообігу і призводять до порушення функціонування життєво важливого органу.
Процедура проведення профілактики цього захворювання всім дуже добре відома. Насамперед - здоровий спосіб життя. Завдяки нормальному сну, правильному харчуванню, постійним помірним фізичним навантаженням, вони легко можуть запобігти появі патологій з серцем.
Обов'язковою умовою є помірні навантаження на організм. Не варто думати, що серце культуриста, який тягає важкі штанги, завжди здорово. Тут то і криється секрет, так як людина робить надмірні навантаження на тіло, що значно збільшує тиск у всій кровоносній системі.
Це і стає причиною непатологіческой гіпертрофії. З цієї причини потрібно намагатися не перевантажувати себе. Рух - це життя, особливо, якщо дана процедура здійснюється у вигляді гри. Також це ще й профілактика здоров'я. Рекомендується регулярно прогулюватися на вулиці, кататися на велосипеді, робити легкі пробіжки. У людей, які так роблять кожен день, проблем з серцем в 10 разів менше.
Ну, і, природно, для профілактики потрібно намагатися менше нервувати. Краще побільше сміятися і радіти. Це лікарі рекомендують. Також потрібно вчасно проводити лікування захворювань, які можуть створити ускладнення і перекинутися на серцево-судинну систему.
Історія: "doctor-cardiologist.ru; cardio-life.ru; vashflebolog.ru; diabet-gipertonia.ru; zabserdce.ru; tonometra.net; iserdce.ru; ritmserdca.ru; oserdce.com; esthetology.com.ua ; okardio.com "
передсердя є сприймають кров камерами, шлуночки, навпаки, викидають кров із серця в артерії. Праве і ліве передсердя відокремлені один від одного перегородкою, так само як правий і лівий шлуночки. Навпаки, між правим передсердям і правим шлуночком є \u200b\u200bповідомлення у вигляді правого предсердно-желудочкового отвори, ostium atrioventriculare dextrum; між лівим передсердям і лівим шлуночком - ostium atrioventriculare sinistrum.
Через ці отвори кров під час систоли передсердь направляється з порожнин останніх в порожнині шлуночків.
Праве передсердя, atrium dextrum, має форму куба. Ззаду в нього вливаються вгорі v. cava superior і внизу v. cava inferior, Наперед передсердя триває в порожнистий відросток - праве вушко, auricula dextra. Праве і ліве вушка охоплюють підставу аорти і легеневого стовбура. Перегородка між передсердями, septum interatriale, Поставлена \u200b\u200bкосо, від передньої стінки вона направляється назад і вправо, так що праве передсердя розташоване праворуч і спереду, а ліве - зліва і ззаду. Внутрішня поверхня правого передсердя гладка, за винятком невеликої ділянки спереду і внутрішньої поверхні вушка, де помітний ряд вертикальних валиків від розташованих тут гребінчастих м'язів, musculi pectinati. Вгорі musculi pectinati закінчуються гребінцем, crista terminalis, Якому на зовнішній поверхні передсердя відповідає sulcus terminalis. Ця борозна вказує місце з'єднання первинного sinus venosus з передсердям зародка. На перегородці, що відокремлює праве передсердя від лівого, є овальної форми поглиблення - fossa ovalis, Яке вгорі і спереду обмежена краєм - limbus fossae ovalis. Це поглиблення являє собою залишок отвори - foramen ovale, За допомогою якого передсердя під час внутрішньоутробного періоду повідомляються між собою. В! / З випадків foramen ovale зберігається на все життя, внаслідок чого можливе періодичне зміщення артеріальної і венозної крові в разі, якщо скорочення перегородки передсердь не закриває його. Між отворами верхньої і нижньої порожнистих вен на задній стінці помітно невеличке підвищення, tuberculum intervenosum, Позаду верхнього відділу fossae ovalis. Вважається, що він направляє у зародка ток крові з верхньої порожнистої вени в ostium atrioventriculare dextrum.
Від нижнього краю отвору v. cava inferior до limbus fossae ovalisтягнеться складка серповидної форми, мінлива за величиною, - valvula venae cavae inferioris.
Вона має велике значення у зародка, направляючи кров з нижньої порожнистої вени через foramen ovale в ліве передсердя. Нижче цієї заслінки, між отворами v. cava inferior і ostium atrioventriculare dextrum, В праве передсердя впадає sinus coronarius cordis, Що збирає кров з вен серця; крім того, невеликі вени серця, самостійно впадають в праве передсердя. Маленькі отвори їх, foramina vendrum minimorum, Розкидані по поверхні стінок передсердя. Біля отвору венозного синуса є невелика складка ендокарда, valvula sinus corondrii. У Ніжнепередняя відділі передсердя широке праве передсердно-шлуночковий гирлі, ostium atrioventriculare dextrum, Веде в порожнину правого шлуночка.
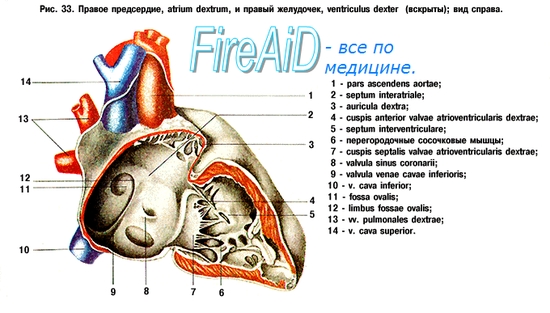
Ліве передсердя, atrium sinistrum, прилягає ззаду до низхідній аорті і стравоходу. З кожного боку в нього впадають по дві легеневі вени; ліве вушко, auricula sinistra, Випинається вперед, огинаючи ліву сторону стовбура аорти і легеневого стовбура. У вушку є musculi pectinati. У Ніжнепередняя відділі ліве передсердно-шлуночковий отвір, ostium atrioventriculare sinistrum, Овальної форми веде в порожнину лівого шлуночка.
| Статті по темі: | |
|
Як проводиться перерахунок пенсії за дітей
В на початку 2015 року цей закон вступив в силу. Він змінює порядок ... Гейнер vs протеїн: що вибрати?
Перед початківцями спортсменами, які мають обмежений бюджет на ... Як виробляють соняшникову олію
Для приготування ароматного масла вибирайте ємність з широким ... | |