Voľba čitateľa
Populárne články
Telo potrebuje lipidy na vytvorenie membrán, biochemických reakcií, tvorby hormónov a ďalších funkcií. Keď sa vyvinie hepatóza, hromadenie triglyceridov v parenchýme presahuje 5%, čo spôsobuje diabetes mellitus, enzymatické poruchy, kardiovaskulárnu patológiu, cirhózu (nahradenie funkčného parenchýmu vláknitými vláknami). Pečeň neutralizuje toxické zlúčeniny vznikajúce pri sekundárnych chorobách, po použití liekov, otravu.
Pri mikroskopickom vyšetrení sa pečeňové zmeny podobajú alkoholovým zmenám - hromadeniu tukových usadenín vo vnútri hepatocytov. Účinky oboch nosológií sú podobné, ale so zneužívaním alkoholu sa komplikácie objavujú rýchlejšie.
Absencia vzťahu medzi nadmernou koncentráciou lipidov a príjmom alkoholu umožnila zdôrazniť novú nosologickú formu. Prax ukazuje, že nadbytok koncentrácie lipidov o desať percent určuje obsah tukových častíc v 50% hepatocytov.
Rozsiahla lézia parenchýmu sa vyskytuje s výrazným metabolickým syndrómom, pri ktorom sa zvyšuje pravdepodobnosť kardiovaskulárneho ochorenia. Aterosklerotická lézia vaskulárnej steny s rozvojom srdcového infarktu je v miestnej populácii príčinou smrti číslo jedna.
Morfologické zmeny pri steatohepatitíde ukazujú zápal. Podobné známky poškodenia pečeňového parenchýmu sa vyskytujú u ľudí, ktorí zneužívajú alkohol. Na rozlíšenie morfológie chorôb sa zavádza pojem „nealkoholické“.
Je ťažké identifikovať nozológiu v počiatočnom štádiu, pretože dystrofia 50% hepatocytov nevedie ku klinickým príznakom v dôsledku vysokej schopnosti regenerácie. Hlavným etiologickým faktorom v patológii je zvýšenie obsahu mastných kyselín vo vnútri pečeňových buniek. Rozsiahla steatohepatitída v priebehu času vedie k cirhóze kvôli proliferácii vláknitých vlákien.
Všetky príznaky tuku sú rozdelené na primárne a sekundárne. Počiatočný etiologický faktor steatohepatitídy zahŕňa obezitu, diabetes mellitus, hyperlipidémiu.
Zvýšená glukóza s nedostatočnou funkciou pankreasu vedie k zahrnutiu podporného cyklu na konverziu uhľohydrátov na mastné kyseliny. Nedostatok kyslíka v bunkách stimuluje oxidačné intracelulárne reakcie, procesy peroxidácie tukov.
Zvýšená koncentrácia triglyceridov s nadváhou je zdrojom priamej „obezity“ hepatocytov.
Mastné hepatózy vyvolávajú mnohé sprievodné choroby:
Opísaný zoznam príčin je zdrojom problémov s tvorbou alebo odstraňovaním tukových inklúzií z hepatocytov.
Pri zápale, hepatóze a iných patologických procesoch sa tvoria aktívne formy kyslíka, ktoré prispievajú k premene lipidov na voľné kyseliny. Zlúčeniny sú agresívne a schopné ničiť hepatocyty.
Nekrotické zmeny s predĺženou steatohepatitídou vedú k zlyhaniu pečene. Namiesto nekrotických ložísk rastie vláknité tkanivo, ktoré je zdrojom cirhózy - nezvratného stavu, ktorý vedie k smrti.
Štúdie na zvieratách ukazujú, že hromadenie tuku v bunkách nestačí na začatie procesov peroxidácie lipidov. Spúšťacím faktorom v patológii môžu byť lieky, účinky vírusov.
Hromadenie triglyceridov vo vnútri pečeňových buniek nikdy nemôže viesť k nekróze a zápalu. Vo väčšine prípadov sa musíte spoliehať na aktiváciu kaskády peroxidačných procesov vedúcich k steatohepatitíde, cirhóze.
Vedci našli negatívny vplyv na stimuláciu procesov oxidácie mastných kyselín drogami amiodarón, kordarón, perhexilín. Produkcia superoxidových iónov spúšťa deštrukciu mnohých pečeňových buniek, tvorbu kameňov intrahepatických pasáží.
Hlavné príčiny oxidácie tukov vo vnútri hepatocytov:
U diabetikov dochádza k peroxidácii lipidov na pozadí poklesu citlivosti bunkových membrán na inzulín. Nedostatok príjmu glukózy znižuje procesy intracelulárneho dýchania, čo vedie k stimulácii oxidačných procesov.
Hromadenie lipidov vo vnútri hepatocytov spôsobuje niekoľko nosologických foriem, ktoré sa vyskytujú v niekoľkých patogénnych štádiách. Klinické príznaky sa formujú postupne. Komplikácie vznikajú po niekoľkých rokoch.
Hlavné štádiá hepatickej hepatózy:
Pečeňové tkanivá nemajú nervové zakončenie, takže sa nevyskytuje bolestivý syndróm s hepatitídou, hepatóza. Iba pri významnom zvýšení veľkosti orgánu je ovplyvnená kapsula, v ktorej sú prítomné receptory bolesti.
Príznaky a liečba:
Nie je ťažké určiť hepatobiliárne poruchy, ale absencia príznakov neumožňuje diagnostiku v počiatočnej fáze. Použitie ultrazvuku, MRI, CT pomáha včas overiť patológiu.
Po ultrazvukovom skenovaní sú predpísané moderné tomografické metódy. Echoskopia neumožňuje detekovať mastnú hepatózu, ale zobrazovanie pomocou magnetickej rezonancie je lepšie, má vysokú spoľahlivosť a špecifickosť.
Presnou diagnostickou metódou je biopsia. Procedúra zahŕňa vyšetrenie materiálu pod mikroskopom po odobratí tkaniva pečene bioptickou ihlou. Presná makroskopická analýza sa vykonáva na rozlíšenie medzi benígnymi a malígnymi zmenami intrahepatického parenchýmu.
Komplexná liečba je možná iba po dôkladnej diagnóze. Pri mastnej hepatóze sa pacientovi odporúča starostlivo dodržiavať diétu.
Liečba steatohepatózy diétou:
Čokoládové tyčinky a hranolky sú výrobky, ktoré sa budú musieť navždy opustiť. Aby sa zabránilo deštrukcii hepatocytov bohatými triglyceridmi, ponuka by mala byť vyvážená:
Pečeň je dobre obnovená. Na regeneráciu pečeňového parenchýmu po poškodení by mal pacient používať hepatoprotektory - metionín, silybin, esentiale.
Ak konzervatívna liečba nepomôže, bude potrebná chirurgická operácia na odstránenie časti postihnutého orgánu.
Pri steatohepatóze na dlhší čas lekári predpisujú ľudové liečivá, ktoré vám umožňujú obnoviť poškodené tkanivá, zabrániť prenosu zápalového procesu do okolitých tkanív. Denná konzumácia borovicových orechov (10 gramov) denne bráni peroxidácii lipidov.
Začatú hepatózu s bylinnými infúziami nemožno vyliečiť. Výťažky z rastlín pomáhajú predĺžiť interval od deštrukcie pečeňových buniek po cirhózu, ale mal by ich predpísať lekár.
V ľudových receptoch nájdete recepty s balzamom citróna a mätou, ktoré sa používajú na neutralizáciu toxínov.
Pri používaní ľudových liekov sú nežiaduce účinky vylúčené, ale kvôli zníženému obsahu účinných látok sa bylinné infúzie používajú v spojení s liekmi.
 Lyubov Voronina, docentka na katedre gerontologie a geriatrie BelMAPO, Ph.D. vied
Lyubov Voronina, docentka na katedre gerontologie a geriatrie BelMAPO, Ph.D. vied
- Lyubov Petrovna, hovoria, že pečeň je tvrdý robotník, ktorý nepozná odpočinok ...
Je to naozaj tak. Vykonáva asi 500 funkcií. Každú minútu sa v jej bunkách vyskytuje takmer 20 miliónov chemických reakcií; umelo sa im nepodarilo reprodukovať. To svedčí o jedinečnosti a nevyhnutnosti orgánu, bez ktorého človek nemôže žiť.
Pečeňové filtre rozlišujú všetko, čo prichádza s krvou a lymfou (asi 1,5 litra krvi prechádza za minútu). Spracováva prospešné látky pre lepšiu asimiláciu, po ktorej doplní svoje rezervy alebo sa distribuuje cez pečeňové žily v tele. Potenciálne toxické zlúčeniny, ktoré pečeň dezinfikuje, neutralizuje a premieňa sa na vo vode rozpustné formy, sa vylučujú žlčou a močom. Orgánové bunky transformujú všetky lieky, chemické konzervačné látky, farbivá, príchute, alkohol, toxíny a toxíny. Toto jedinečné laboratórium zaisťuje normálne zloženie plazmy, čistí ju od nežiaducich zlúčenín.
Hepatocyty (pečeňové bunky) sa podieľajú na všetkých metabolických procesoch: uhľohydráty, tuky, bielkoviny, voda, minerály, pigmenty, vitamíny, hormonálne. Syntetizujú cholesterol a mastné kyseliny, bielkoviny a faktory zrážania krvi.
Pečeň je hlavným orgánom, ktorý môže znížiť hladinu cholesterolu v krvi tým, že ho odstráni žlčníkom do čriev. Podieľa sa na tvorbe takmer polovice lymfy produkovanej v tele. Nielenže vytvára, ale tiež šetrí zdroje energie. V bunkách je glykogén „uložený“ - energetická rezerva tela syntetizovaná z glukózy. Používa sa, keď potrebujete rýchlo vyrovnať nedostatok cukru v krvi (napríklad medzi jedlami). Potom sa glykogén nahromadený v pečeni urýchlene spracuje na glukózu - a telo dostane potrebnú výživu.
"Prečo sú choroby pečene také časté?"
Napriek tomu, že má veľké vnútorné rezervy a úžasnú regeneračnú schopnosť (iba 1/7 telesnej hmotnosti stačí na zachovanie vitálnej hodnoty)
funkcie), mal by sa o to človek starať najmenej o srdce, mozog. Ukazuje sa však, že mnohí majú tento problém v pozadí. Ak uvažujeme o tom, ako vnímať jedlý a opitý žalúdok pri jedálenskom stole, takmer sa nikdy nebudeme obávať pečene. Ale je to ona, kto sa musí vysporiadať s nadbytkom tukov a uhľohydrátov, konzervačných látok, farbív, zvýrazňovačov chuti a ďalších prísad.
Pečeň môže samozrejme fungovať dlhý čas v podmienkach zvýšeného stresu, pretože hepatocyty sa dokážu zotaviť, ale ich regeneračné schopnosti nie sú neobmedzené. Príroda nepredpokladá také kolosálne toxické zaťaženie, ktorému sa ľudia dnes vystavujú. Preto prudký nárast počtu ochorení pečene.
- Čo je to mastná pečeň?
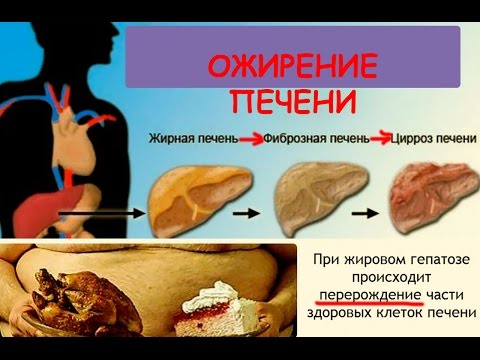
Toto je patologický stav, ktorý je označený výrazmi „mastná pečeň“, „mastná hepatóza“, „steatóza pečene“. Nazýva sa to inak - jav je rovnaký: nadmerné ukladanie tuku (lipidov) v hepatocytoch. Normálne je obsah lipidov asi 5%, pričom tuková infiltrácia dosahuje 50% hmotnosti pečene.
Mastná degenerácia pečene je reverzibilný stav. Odstránením príčin môžete obnoviť normálnu štruktúru orgánu alebo uložiť túto fázu vývoja patologického procesu, keď je pečeň stále schopná plniť všetky funkcie.
- Ako sa vyskytuje tukové ochorenie pečene?
Existujú 2 zásadne odlišné fázy.
Prvou je mastná hepatóza, keď sa tuk hromadí v pečeni, ale funkcie jej buniek ešte nie sú významne narušené. Ak osoba nemá sprievodné ochorenia, potom môže dôjsť k priaznivému priebehu tukových pečeňových ochorení.
Za nepriaznivých podmienok sa zapália hepatocyty pretekajúce tukom. Druhé štádium ochorenia sa vyvíja - mastná hepatitída alebo steatohepatitída (obezita pečene so zápalovou reakciou, ako je hepatitída). Toto je výraznejšia a nebezpečnejšia fáza: bunky odumierajú a sú nahradené vláknitým spojivovým tkanivom. Vypĺňa iba voľný priestor, nespĺňa funkcie pečeňových buniek. Výsledkom steatohepatitídy je cirhóza a rakovina pečene.
Tuková choroba sa zisťuje hlavne náhodou, častejšie ultrazvukom. Zväčšená pečeň, narušenie jej hustoty -
Stupeň I (steatóza); zmena
pečeňové ukazovatele - štádium II (steatohepatitída). Väčšina pacientov, vrátane pacientov so steatohepatitídou, nemá žiadne príznaky.
- Prečo nie je pečeň, ktorá spracováva takmer všetko, schopná zbaviť sa nadbytočného tuku?
Samotná možnosť tukových ochorení pečene súvisí so skutočnosťou, že tento orgán hrá vedúcu úlohu v metabolizme tukov. Lipidy vstupujú do hepatocytov z čriev a tukového tkaniva brušnej dutiny. Môžu byť syntetizované v samotných pečeňových bunkách. Hepatocyty zachytávajú tuky z krvi a zahrnujú ich do svojho metabolizmu. Intenzívne odbúravanie tukov nastáva v pečeňových bunkách, sú syntetizované a oxidované vyššie mastné kyseliny, vzniká cholesterol.
Mastné kyseliny normálne tvoria energetický potenciál pečene, čím zabezpečujú jej fungovanie. Keď je narušený pomer medzi množstvom tuku prenikajúcim do hepatocytov a schopnosťou jeho použitia, dôjde k tukovej degenerácii pečene. Zvýšený príjem lipidov v tele (z rôznych dôvodov, a to aj v dôsledku chýb vo výžive) vedie k tomu, že sa v pečeňových bunkách usadia malé kvapky tuku. Hepatocyty spočiatku dokážu aktívne spracovať a odstrániť tuk. Postupom času sa však „priberajú“, hromadia sa tuky, zastavujú sa
vyrovnať sa s ich úlohami. Kvapky tuku postupne napínajú pečeňové bunky a ničia jej vnútorné štruktúry. V dôsledku toho sa preruší odstraňovanie spracovaných produktov z pečeňových buniek, ktoré stále fungujú, ich krvný prísun je narušený, čo znamená, že sa do nich dodáva kyslík. Rozvíja sa ďalšie štádium ochorenia - hepatitída, t. J. Zápal pečene. Progresia tohto stavu vedie k smrti hepatocytov, ich nahradeniu „zbytočným“ spojivovým tkanivom a nakoniec k cirhóze a rozvoju zlyhania pečene.
- Kto má vyššiu pravdepodobnosť obezity pečene?
Mastná degenerácia pečene sa vyskytuje vo všetkých vekových skupinách, ale častejšie po 45 rokoch. Štatistika je nasledovná: u 65% ľudí so zvýšenou telesnou hmotnosťou sa vyvíja tuková pečeň, u 30% - steatohepatitída, u 5% - cirhóza. Najnebezpečnejšie tzv. abdominálny typ obezity, keď je zbytočná akumulácia ukladaná hlavne v bruchu. Jednoduchým znakom toho je zvýšenie obvodu pásu u mužov nad 102 cm, u žien - nad 88 cm.
Prebytky tukov v pečeni sa môžu vyskytnúť aj u chudých ľudí s nevyváženou stravou (napríklad ak je v strave málo bielkovín), nadmerným nadšením z potravy a náhlym úbytkom hmotnosti. Je známy Auschwitzov syndróm: väzni - koža a kosti - mali vysoký vnútorný tuk.
U mužov, medzi príčinami rozvoja mastnej hepatózy na prvom mieste - účinok alkoholu. Medzi závislosťou od alkoholu a touto chorobou existuje priama korelácia. Fanúšikovia nápojov a občerstvenia s jedlom, ktoré obsahujú veľa tukov, bielkovín, korenín, ešte viac riskujú. Štatisticky sa mastná hepatóza častejšie vyskytuje medzi bohatými ľuďmi, ako býva skromne a nevyžíva si pochúťky.
Stredne exprimovaná mastná hepatóza je spojená s mnohými chorobami. Nadmerné ukladanie tuku v pečeňových bunkách sa pozoruje takmer u všetkých pacientov s cukrovkou 2. typu. Zvýšenie hladiny cholesterolu a triglyceridov v krvi je tiež indikátorom zhoršeného metabolizmu tukov v pečeni. Chronická vírusová hepatitída, najmä hepatitída C, je zvyčajne sprevádzaná jej tukovou degeneráciou. Približne tretina pacientov s chronickou pankreatitídou má tiež mastnú hepatózu.
Niekedy sa tuková degenerácia pečene vyvíja pod vplyvom toxických chemikálií (bez ohľadu na to, ako vstupujú do tela - s jedlom, vodou alebo vzduchom). Hlavné rizikové faktory sú: pesticídy v zelenine, chemikálie pre domácnosť, priemyselné emisie. Pečeň trpí často kvôli polyfarmácii - iracionálnym liekom.
Nedostatok kyslíka pri ochoreniach pľúc, priedušiek a kardiovaskulárneho systému môže viesť k hepatóze.
Tendencia „omladiť“ mastné ochorenie pečene v posledných rokoch súvisí s užívaním alkoholu, drog (kokaín, opiáty, extáza atď.) A energetických nápojov u dospievajúcich.
Ľudia veria, že alkohol odbúrava tuky. V skutočnosti sa ukazuje, že hromada vodky povedie k mastnej pečeni?
Alkohol je najbežnejšou príčinou mastných pečene (v dvoch z troch prípadov). To dokonca spôsobilo rozdelenie tukových ochorení pečene na dve veľké skupiny: alkoholické a nealkoholické.
Faktom je, že za účasti bunkových pečeňových enzýmov dochádza k celému cyklu chemických premien alkoholu. Avšak produkty jeho rozkladu vzniknuté pri oxidácii poškodzujú membránu pečeňových buniek a znižujú funkciu enzýmov zapojených do transportu a oxidácie tukov. To vedie k narušeniu ich normálneho metabolizmu a akumulácii v bunkách. Žiadna náhoda
mastná pečeň sa stala častou diagnózou politikov, podnikateľov, manažérov kancelárií. Nezneužívajú alkohol, ale každý vie, že pohár dobrého koňaku je nevyhnutným atribútom recepcií a prezentácií, prostriedkom na zmiernenie stresu po (a niekedy aj počas) pracovného dňa. Keď sa zistia patologické zmeny v pečeni, ľudia sú veľmi prekvapení, pretože sa nepovažujú za pijanov.
U žien sa alkoholová tuková degenerácia pečene vyvíja v kratšom období pri menšom pití; choroba je závažnejšia.
Musí byť pevne známe, že v zásade neexistujú bezpečné dávky alkoholu. Reakcia na „stupeň“ je individuálna pre každého. Okrem toho existujú sprievodné ochorenia, ktoré si človek nemusí byť vedomý, čo zvyšuje citlivosť pečeňových buniek na alkohol (napríklad vírusová hepatitída).
- Obezita pečene a cukrovky - súvisia?
Všetka glukóza, ktorá prichádza s jedlom, spolu s krvným obehom sa posiela z čreva cez portálnu žilu do pečene, kde sa premení na náhradnú formu - glykogén. Normálne môže orgán pojať 90 g glykogénu.
Ak príjem cukrov do pečene prekročí 90 g, preplní sa glykogén a tuky z neho získané. Ak je taký životný štýl dlhý, jednoducho nie je priestor pre hepatocyty na umiestnenie ďalšej dávky glukózy. Aby sa nejako vytvoril priestor pre nové dávky cukru, pečeň je nútená rýchlo spracovať glukózu na tuky a doplniť tukový tuk v tele. Táto funkcia hepatocytov začína dominovať, stávajú sa akýmsi generátorom tukov a v pečeni samotnej sú ňou veľmi skoro naplnené všetky bunky. Vyvíja sa obezita pečene.
Za týchto podmienok môže akýkoľvek, dokonca normálny (!) Príjem glukózy z jedla viesť k zvýšeniu hladiny cukru v krvi. Zvyšuje sa, pretože pečeň nemá kam ukladať glukózu, jej správne miesto v hepatocytoch je obsadené tukom. K rozvoju cukrovky začína prispievať predĺžené zvýšenie hladiny cukru v krvi, t. J. Mastná degenerácia pečene. Samotná cukrovka však nevyhnutne vedie k tukovej degenerácii pečene. Ako viete, vývoj cukrovky typu 2 je založený na fenoméne inzulínovej rezistencie: citlivosti buniek tela (predovšetkým hepatocytov).
a tukové bunky) pôsobenia inzulínu je znížená. Jednou z funkcií inzulínu je transport glukózy do buniek z krvi a tkanivovej tekutiny. Pri inzulínovej rezistencii pečeňové bunky napriek vysokej koncentrácii cukru v krvi nedostávajú potrebnú glukózu a odumierajú.
Existuje teda dvojité spojenie: mastná hepatóza prispieva k rozvoju diabetes mellitus a nevyhnutne zhoršuje mastnú degeneráciu pečene.
- Prečo sa pri užívaní liekov hromadí tuk v pečeňových bunkách?
Ak je človek nútený užívať určité lieky dlho (steroidné hormóny, antipsychotiká, antidepresíva, tetracyklíny, nesteroidné protizápalové lieky, cytostatiká), dochádza k postupnému vyčerpávaniu detoxikačných mechanizmov pečeňových buniek. Toxíny a toxíny ich úplne neneutralizujú a hromadia. V snahe o prežitie majú pečeňové bunky tendenciu sa od nich opierať, zvyšovať ochrannú vrstvu tuku. Toxíny a toxíny sa hromadia čoraz viac - vrstvy takého tuku „sarkofág“ neustále rastú. Tento jav vedie k nadmernému hromadeniu tuku v pečeňových bunkách.
- Aké nebezpečenstvo hrozí osobe, ak má mastnú pečeň?
Mastná hepatóza je potenciálnou príčinou hepatitídy (zápal pečeňových buniek), cirhózy (nahradenie jej buniek spojivovým tkanivom) a rakoviny. Mnoho odborníkov sa domnieva, že u pacientov so steatohepatitídou je riziko cirhózy pečene približne rovnaké ako u pacientov s vírusovou hepatitídou C. Pri mastnej hepatóze sa zvyšuje riziko vzniku a komplikovaného priebehu cukrovky, hypertenzie a koronárnych srdcových chorôb. Často sa pri steatóze pečene pozorujú poruchy biliárneho systému - chronická cholecystitída, dyskinéza žlčníka, ochorenie žlčníka. Nadmerné hromadenie tuku „infikuje“ pankreas v rovnakom procese - jeho tráviaca funkcia je narušená. Pri výraznej tukovej degenerácii pečene človek zle znáša infekcie, chirurgické zákroky, anestéziu.
- Ako zistiť mastnú hepatózu?
Diagnóza je komplexná. Pacient by mal byť najskôr vyšetrený gastroenterológom, aby sa stanovili rizikové faktory pre vývoj tukových ochorení pečene, aby sa určili vonkajšie príznaky jeho poškodenia, ako aj ďalšie orgány gastrointestinálneho traktu, aby sa určila veľkosť pečene a sleziny. A až potom sa začne fáza laboratórnych a inštrumentálnych metód. Ultrazvuk vám umožňuje zistiť nepriame príznaky ukladania tuku v pečeni, zistiť jeho presnú veľkosť a niekedy vidieť zmeny charakteristické pre cirhózu. Biochemický krvný test poskytuje cenné diagnostické informácie o prítomnosti a povahe zápalu pečeňových buniek, narušeného metabolizmu žlče a funkčných zásob tela. Štúdia prítomnosti vírusov hepatitídy je povinná: sú najbežnejšou príčinou poškodenia pečene a vírus hepatitídy C môže narušiť metabolizmus tukov v pečeni. Pre zvláštne indikácie sa vyžaduje ďalšie vyšetrenie (stanovenie imunologických parametrov, CT a biopsia pečene).
- Je možné liečiť mastné pečene?
Najskôr je potrebné vylúčiť alebo minimalizovať účinok faktora, ktorý viedol k ukladaniu tuku v pečeni. To je takmer vždy možné v súvislosti s alkoholom (ak existuje závislosť, vyžaduje sa pomoc narkológa). Mali by ste dodržiavať diétu s nízkym obsahom tuku, denne mať dostatočnú fyzickú aktivitu. Ak tieto opatrenia nestačia, lekár predpíše špeciálne lieky, ktoré ovplyvňujú metabolizmus tukov v pečeni. Pacientov s diabetes mellitus a hyperlipidémiou by mal sledovať aj endokrinológ a kardiológ, ktorý bude koordinovať liečebný proces.
Neexistuje žiadna špeciálna strava. Najzávažnejším nepriateľom pečene je prejedanie.
Pečeň „nepáči“ nakladané, údené korenené výrobky obsahujúce konzervačné látky a stabilizátory, ochutené jedlá. Reďkovky, reďkovky, cesnak a tuk sú na škodu. Trpí tučným mäsom (bravčové a jahňacie), husím a kačacím mäsom, bohatým vývarom, margarínmi a majonézou, liehovinami (bez ohľadu na to, či ide o francúzsky koňak alebo chate), silnou kávou bez mlieka.
A čo miluje pečeň? Čerstvo pripravené jedlo bez konzervačných látok, parené jedlá, nízkotučné. Každý deň musíte jesť zeleninu a zeleninu, mrkva, kapusta, repa, kukurica, paradajky, uhorky, cuketa, tekvica, petržlen, kopr. Mrkva sa musí jesť najmenej 150 gramov s pridaním rastlinného oleja alebo vo forme šťavy. Je lepšie použiť kapustu a karfiol, paru. Môžete pripraviť šťavu z repy (rozriedenú na polovicu vodou), šalát, boršč; použiť ako prílohu. Liečbou pečene sú banány, jablká, rande, slivky. Z bielkovinových potravín sa dáva prednosť netučným rybám a tvarohu. Voda by sa mala piť iba cez filter. Z minerálov pre pečeň je najužitočnejší Essentuki č. 5, ako aj Slavyanovskaja, Narzan a Morshinska.
- Čo sa má robiť, keď už bola diagnostikovaná mastná hepatóza?
Chráňte pečeň pred toxínmi, predovšetkým pred alkoholom. Ak sa zvýši, znížte hmotnosť a postupne schudnite asi o 400 - 500 g týždenne. Prudká strata kilogramov môže zhoršiť priebeh ochorenia v dôsledku zrýchlenej mobilizácie tuku z depa a jeho ukladania v pečeni. Jedzte potraviny bohaté na vlákninu. Prírodná vláknina z potravy je užitočná pre každého a osoby trpiace mastnou hepatózou sú dvojnásobne užitočné: znižujú hladinu cholesterolu a tukov v krvi (ak dodržiavate nízkotučné diéty), zvyšujú objemnosť jedla a vytvárajú pocit sýtosti.
Cvičte, chodte alebo plávajte najmenej 30 minút 5-7 krát týždenne. Neuchovávajte sa o samoliečbe, neužívajte potravinové doplnky a bylinné infúzie na „vyčistenie“ pečene. Ak existuje cukrovka, prísne kontrolujte hladinu cukru v krvi (je lepšie kúpiť glukometer). Skontrolujte hladinu cholesterolu (najmenej raz za šesť mesiacov).
Nezabudnite, že jedinečnou vlastnosťou pečene je jej vysoká schopnosť regenerácie. Dajte svojej pečeni šancu zbaviť sa prebytočného tuku.
Ak pacient nič neurobí, ukáže sa to ako v žartu: „Zaklepať.“ „Kto je tam?“ „Vaša šanca.“ "Klamete." „Prečo?“ „Šanca neklepne dvakrát.“
Aké sú príčiny a následky tukovej pečene, ako aj aké je liečenie tohto ochorenia, sa bude diskutovať nižšie. Mastná hepatóza je chronické ochorenie, ktoré sa vyvíja v pečeni, a v dôsledku toho sa hepatocyty (bunky normálnych orgánov) degenerujú do tukového tkaniva.
Je potrebné poznamenať, že patológia nie je svojou povahou zápalová a je spojená s narušením metabolických procesov v tele, okrem toho s dystrofickými zmenami hlavne v parenchýme pečene.
Na začiatku človek nepociťuje nepohodlie a bolesť, ale ako sa vyvíja hepatóza, dochádza k narušeniu činnosti iných orgánov, ktoré sú prepojené s pečeňou. To všetko zase spôsobí poškodenie pečene druhou ranou, napríklad zlým prísunom krvi do nej alebo prijatím toxínov z pomaly pracujúceho žalúdka atď.
A to všetko kvôli skutočnosti, že v normálnych bunkách orgánu sa hepatocyty hromadia mastné kyseliny - lipity a zmes glycerínu a mastných kyselín - triglyceridy. Keď sa situácia komplikuje, triglyceridy môžu zaberať polovicu hmoty pečene. Výsledkom je, že sa hepatocyty začínajú rozkladať a namiesto nich sa objavuje náhradné vláknité tkanivo - dochádza k degradácii pečene.
Je to pečeň, ktorá je schopná odfiltrovať toxíny v ľudskom tele. Rozkladá sa a prispieva k normálnej absorpcii a distribúcii tukov v celom vnútornom systéme. V dôsledku tohto procesu sa tvoria glykogény, ktoré sa v pečeni premieňajú na glukózu. Bunky sú teda naplnené energiou.
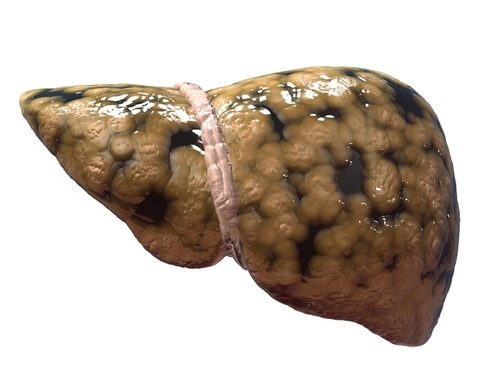

Na uskutočnenie krvotvorby je potrebná syntéza proteínov, ktorá tiež vykonáva pečeň. Okrem toho toto telo hromadí zásoby vitamínov, minerálov a ďalších zlúčenín, syntetizuje bielkoviny a enzýmy. To všetko poskytuje zdravú ľudskú činnosť. Akékoľvek abnormality v pečeni vedú k poruche celého tela.
Ak je metabolizmus narušený, potom jednoduché tuky vo veľkých množstvách začnú prenikať do buniek orgánu. Nemá čas ich spracovať a distribuovať. Teda pečeňové tkanivo je nahradené tukovými usadeninami, čo vedie k ochoreniu „mastná pečeň“.
To zase vedie k patológiám, ako sú:

V posledných rokoch sa mastná pečeň vyskytuje v mnohých prípadoch a má charakter epidémie. Všetky vyššie uvedené dôvody môžu byť výsledkom jedného veľmi dôležitého faktora - ide o spotrebu uhľohydrátov a najmä fruktózy vo veľkých množstvách.
Fruktóza sa pridáva do mnohých priemyselných výrobkov vo forme sirupu. Napríklad ich je veľa v nápojoch, ktoré deti tak milujú, ako je napríklad cola a jej deriváty. Výsledkom je detská mastná hepatóza.
Ak sa však nezohľadní priemyselná fruktóza, telo môže poškodiť dokonca aj zdravé jedlo, ako je napríklad med a agávová šťava. A to všetko preto, že dieteri sa ich snažia nahradiť cukrom a podľa možnosti ich pridávajú. Výsledkom je nadmerná ponuka, ktorá negatívne ovplyvňuje telo. Najmä u ľudí s nadváhou alebo s poruchami metabolizmu. Rizikom je „biela smrť“ - samozrejme cukor a spracované plodiny, ak ich konzumujete vo veľkých množstvách.
Po ovplyvnení pečeňových buniek sa začínajú objavovať príznaky choroby. V medicíne je mastná hepatóza rozdelená do niekoľkých stupňov. Najmä výrazné prejavy choroby v treťom štádiu. V tomto prípade liečba neprináša pozitívne zmeny, jedinou možnosťou je transplantácia orgánov.

V počiatočnom štádiu ochorenia si môžete všimnúť aj niektoré zmeny vo vašom tele, hlavným cieľom je včas navštíviť lekára:
V období akútnej mastnej hepatózy sa toto ochorenie prejavuje ako závažné príznaky. V iných prípadoch môže byť patológia asymptomatická. Najmä v prvom štádiu choroby môže byť hepatóza zistená iba vyšetrením.
Druhá fáza sa prejavuje niekoľkými znakmi:

V tretej etape sa vyskytujú príznaky chronického zlyhania obličiek:
Neváhajte s liečbou, pretože následky choroby môžu byť najsmutnejšie! Dokonca aj v počiatočnej fáze hepatózy môže byť proces liečby zdĺhavý a dôkladný. Budeme musieť úplne prehodnotiť naše zvyky a stravu, naučiť sa žiť podľa nových pravidiel.
Najprv by sa mala zistiť príčina vedúca k mastnej pečeni. Vo väčšine prípadov je to alkohol. Bude sa musieť úplne a neodvolateľne opustiť. Fajčenie je tiež zakázané. Keď idete k lekárovi, mali by ste ho tiež informovať o užívaní liekov, možno túto chorobu vyvolali.
Počas liečby je potrebné prepnúť na nové menu s výhodou proteínových jedál. Mastné a vyprážané jedlá sa pre chorého stávajú tabu. Liečebná strava bude sprevádzať pacienta po celý jeho život.
Liečba drogami zahŕňa užívanie nasledujúcich liekov:

Liečba trvá v priemere najmenej 2 mesiace. V pokročilých prípadoch bude liečba trvať celý život.
Pod vplyvom rôznych faktorov môže prebytočný tuk oxidovať za vzniku vysoko aktívnych zlúčenín, ktoré následne poškodzujú pečeňové bunky. Ak sa mastná hepatóza nelieči, môže sa vyvinúť rakovina, cirhóza alebo v najlepšom prípade hepatitída.
Komplikácie sa môžu vyskytnúť v prípade sprievodných ochorení, ako je diabetes mellitus, ischemická choroba srdca, vysoký krvný tlak. Pri tukovej pečeni trpí aj žlčový systém, čo vedie k chronickej cholecystitíde, dyskinézii žlčníka a cholelitiáze. Postupom choroby sa hromadí aj tuk v pankrease, čo vedie k jeho dysfunkcii.
Mastná degenerácia tela redukuje ľudský imunitný systém, v dôsledku čoho telo nemôže primerane odolávať infekciám, chirurgickým zákrokom alebo anestézii.
Nebuďte na to veľmi naštvaný. Pretože milióny ľudí žijú s obéznou pečeňou, stačí počúvať lekárov a riadiť sa ich pokynmi. Ak máte podozrenie na chorobu, vyhľadajte lekársku pomoc včas. Pamätajte, že zdravý životný štýl a správna výživa vás môžu ochrániť pred podobnými problémami v budúcnosti.
A trochu o tajomstvách ...
Zdravá pečeň je kľúčom k vašej dlhovekosti. Toto telo vykonáva obrovské množstvo životne dôležitých funkcií. Ak ste si všimli prvé príznaky choroby gastrointestinálneho traktu alebo pečene, a to: žltnutie sclery očí, nevoľnosť, zriedkavé alebo časté stolice, musíte jednoducho konať.
V poslednej dobe sa choroba začala vyvíjať a stále viac ľudí čelí diagnóze mastnej hepatózy (obezita pečene).
Mastná pečeňová hepatóza je chronické ochorenie, pri ktorom pečeňové bunky (hepatocyty) menia svoju štruktúru (degenerujú) a stávajú sa tukovým tkanivom.
Ochorenie nie je vo svojej podstate infekčné, vzniká v dôsledku metabolických porúch v tele a samotného pečeňového parenchýmu. V hepatocytoch sa akumulujú lipidy (mastné kyseliny), čím pečeňové bunky prestávajú plniť svoju funkciu.
Príznaky hepatózy sú dosť nejasné a po dlhú dobu pacienta nevystrašujú. Môžete to zistiť ultrazvukom.
Príznaky mastnej hepatózy:
Pečeň sa zväčšuje objem a presahuje okraje hypochondia, zatiaľ čo ultrazvukové vyšetrenie ukáže vyčistenú pečeň a zvýšenú echo.
Tieto príznaky mastnej hepatózy sa najjasnejšie prejavujú, keď je choroba už v plnom prúde.
Počiatočný stupeň prejavu nedáva žiadny. Náhodne sa dá zistiť, ak lekár venuje pozornosť zmenenému krvnému testu.
Pretože neexistujú žiadne príznaky počiatočného stupňa hepatózy, neexistuje spôsob, ako to diagnostikovať ani pomocou ultrazvuku. V tomto stupni je už tuk v pečeni zvýšený, ale nedochádza k žiadnym zmenám, pacient nie je v nebezpečenstve.
Pri druhom stupni hepatózy sa na pečeni objavujú oblasti, v ktorých je hladina tuku významne zvýšená, tkanivo pečene sa začína zapáliť.
Tupá, stredne ťažká alebo boľavá bolesť sa vyskytuje hlavne pri druhom stupni hepatózy. Bolesť je umiestnená pod spodným okrajom rebier na pravej a hornej časti brucha. Príznaky tohto štádia sa prejavujú vo forme nepohodlia v bruchu (hlavne na pravej strane), ak skúmate krvné cievy pečene, je zjavné, že v ňom je narušený prietok krvi.
Tretí stupeň (fibróza pečene) okolo hepatocytov a krvných ciev, ktoré dodávajú telu formy jaziev. Neovplyvňuje fungovanie pečene, ale teraz sa môže vyvinúť do cirhózy pečene.
Pri cirhóze je normálna funkcia pečene znížená a po určitom čase sa môže vyvinúť zlyhanie pečene. Výrazná zápcha, nadúvanie, bolesť žalúdka, nevoľnosť, ktorá je trvalá.
Keďže príznaky mastnej hepatózy v počiatočnom štádiu nie je možné zistiť, v niektorých krajinách sú ľudia s nadváhou a tí, ktorí zneužívajú alkohol, dôkladne vyšetrení na túto chorobu.
Laboratórne krvné testy nie vždy potvrdia ochorenie. V krvi ľudí, ktorí sú chorí na hepatózu, je zvýšený bilirubín, nízky albumín. Zvýšené je aj množstvo pečeňových enzýmov, zníženie horčíka a draslíka v krvi. Ale, bohužiaľ, také zmeny v krvi nedávajú presné dôvody na stanovenie diagnózy, mastná pečeň.
C-reaktívny proteín sa produkuje v pečeni, zvyčajne do 5 mg / l. Ak je proteín C-reaktívny zvýšený (a môže sa zvýšiť niekoľko hodín po chorobe), znamená to zápalový proces. C - reaktívny proteín je zvýšený niekoľkokrát nasledujúci deň po nástupe choroby.
Ďalšími metódami sú ultrazvuk, CT, MRI tela. Pri vykonávaní ultrazvuku, pretože tukové bunky zasiahnu určité oblasti pečene, budú vyzerať ľahšie ako zdravé oblasti.
Ak spozorujete takéto príznaky sami, mali by ste vyhľadať lekára. Gastroenterológ sa zaoberá takýmito problémami, to je ten, kto predpisuje adekvátnu liečbu po úplnom vyšetrení.
Liečba spočíva v diéte (tabuľka č. 5), ktorá obsahuje bielkovinové jedlo, obmedzuje živočíšne tuky. Zahŕňa tiež ryžu, tvaroh, obilniny. Tieto potraviny pomáhajú pečeni vyrovnať sa s tukmi a rozpúšťajú ich.
Zvýšte počet zeleniny, ako napríklad kapusta, mrkva, tekvica. Zelenina sa môže jesť surová, dusená, varená. Predpokladom je použitie kvapaliny. Najmenej 2 litre denne a jedlo v zlomkových porciách.
Vyprážaný, mastný, korenený, alkohol je prísne zakázaný. Mlieko, smotana, párky, majonéza - na to by ste mali zabudnúť.
Pokiaľ ide o liekovú terapiu, používajú sa lieky, ktoré pomáhajú pečeni, vyrovnať sa s toxínmi a ktoré chránia a obnovujú hepatocyty. Rastlinná medicína sa tiež používa.
V každom prípade, ak si všimnete akékoľvek príznaky:
Nezabudnite, že samoliečba môže poškodiť vaše zdravie a následky môžu byť katastrofálne.
Podkožný tuk, ktorý dodáva figúre neestetický vzhľad, je iba špičkou ľadovca. Najväčším nebezpečenstvom je obezita vnútorných orgánov, najmä pečene. Je to veľmi závažné ochorenie, ktoré sa dá zistiť iba v klinickom prostredí. Ak máte nadváhu, teraz musíte prijať opatrenie a začať s aktívnym poklesom.
Obezita, hepatóza, tuková degenerácia, adipóza pečene sú názvy rovnakého chronického ochorenia, ktoré sa vyznačuje nadmerným ukladaním tukov v pečeni. Tuková hepatóza z pečene je kvalifikovaná podľa závažnosti:
Aby ste zistili, ako sa zbaviť obezity pečene, musíte zistiť, prečo sa vyskytuje adipóza a aké liečebné metódy existujú v medicíne. Príčiny obezity pečene sú nasledujúce:
Fajčenie na pozadí iných faktorov iba zvyšuje riziká. Zriedkavé, ale existujú prípady, keď je hepatóza endogénna a vyvíja sa v dôsledku enteritídy a pankreatitídy v ťažkej forme. Okrem iného môže byť hepatóza vyvolaná nedostatkom bielkovín a vitamínov v potrave, nadbytkom železa, chronickou intoxikáciou, hypovitaminózou a celkovou obezitou ľudského tela.
Príznaky obezity pečene nie sú výrazné, takže väčšina pacientov vyhľadá lekársku pomoc, aj keď je choroba vážne zanedbaná. Ochorenie môžete identifikovať pomocou komplexného vyšetrenia na klinike. Závažnosť so správnou hypochondriou je pravdepodobne jediným hmatateľným príznakom hepatózy.
Každé štádium hepatózy má svoje vlastné príznaky:
Základom diagnózy je stále palpácia v pravej hypochondrii, a potom návrhy lekára dopĺňajú MRI, CT, angiografia, ultrazvuk, analýza pečeňových enzýmov, sérologické štúdie, aby sa vylúčila možnosť vírusovej hepatitídy. Celý proces vykonáva gastroenterológ, preto pri prvých príznakoch choroby okamžite vyhľadajte lekára.
Liečba obezity pečene je komplexná, zahŕňa liečivú časť a množstvo preventívnych opatrení, ktoré musí pacient dodržiavať:
V procese zotavovania sa nemôžete obísť bez liekovej terapie. Nasledujúce lieky pomôžu normalizovať činnosť pečene:

Pečeň môžete liečiť doma pomocou bylinných prípravkov, ktoré ponúkajú lekárenské reťazce alebo pripravené vlastnými rukami. Liečba obezity pečene ľudovými liekmi je účinná, ale napriek zjavnej neškodnosti bylinných odvarov musíte najskôr vyhľadať lekára. Zoznam rastlín prospešných pre pečeň:
Silným liekom na mastnú pečeň sú ovos. Na prípravu infúzie potrebujete 250 gramov ovsa (nie cereálie), 50 gramov brezy a brusníc, 3,5 litra vody. Zmiešajte všetky ingrediencie a chladte jeden deň. Hotová infúzia sa musí zriediť odvarom divej ruže a krídlatky, pred jedlom vypiť teplý 50 ml. Opakujte teda 10 dní, každý nasledujúci deň vypite o 50 ml viac ako ten predchádzajúci. Počas ošetrovania ovosom vylúčte zo stravy akékoľvek mäso. Na ceste k uzdraveniu je užitočné neustále sa držať špeciálnej diéty.
Zelenina sa dá dusiť, variť, variť v pomalom hrnci, pečiť v peci a konzumovať surové, vyprážané je vylúčené. Tukové mlieko, smotana, syry, alkoholické nápoje, rýchle uhľohydráty (chlieb, muffiny, cestoviny, sladkosti, sladká voda), majonéza, párky, maslo zo stravy úplne odstraňte. Obmedzte použitie brojlerov, pestujú sa pomocou látok, ktoré sú škodlivé pre pečeň.

Tuková obezita u dospelých sa dá ľahko liečiť, ak sa dodržiavajú vyššie uvedené pravidlá. Ak ich zanedbávate a naďalej vedú nezdravý životný štýl, pijete, fajčíte, veľa jedíte, potom sa hepatóza dostane do fibrózy a potom do terminálneho štádia - cirhóza, prípadne stvrdnutie pečene so zjazvením zdravých buniek, vývoj zlyhania pečene, rakovina. Dôsledky u 30% všetkých pacientov s hepatózou sú hepatitída. Ochorenia pečene môžu viesť k zníženiu imunity, hormonálnej nerovnováhy, intoxikácie a ďalšej nerovnováhe v tele.
Ak lekár urobil nepriaznivú diagnózu, potom musí byť pripravený na serióznu dlhodobú komplexnú liečbu. Kúzelná tabletka, ktorá zmierni chorobu v určitom čase, ešte nebola nájdená. Musíme vynaložiť všetko úsilie - strava, medicína, telesná výchova, alternatívne ošetrenie. Ak urobíte všetko, čo povie lekár, prvé výsledky sa zobrazia o mesiac. Na úplné obnovenie pečene bude potrebná komplexná terapia trvajúca niekoľko mesiacov.
Informácie uvedené na stránke slúžia iba ako pomôcka. Materiály na stránkach nevyžadujú samoobsluhu. Iba kvalifikovaný lekár môže diagnostikovať a radiť o liečbe na základe individuálnych charakteristík konkrétneho pacienta.
| Súvisiace články: | |
|
Všetko o podrobných hovoroch a SMS na megafóne
Ak chcete neustále vlastniť informácie o stave svojho vlastného účtu, ... Aké sú príčiny a následky mastných pečene
Lipidy sú nevyhnutné pre telo, aby vytvorili membrány, prietok ... Ako kúpiť lacný lístok sokola sťahovavého
20% zľava na narodeninových ľudí a jeho priateľov (ktorých si so sebou priniesol ... | |