вибір читачів
Популярні статті
Ліпіди необхідні організму для створення мембран, протікання біохімічних реакцій, утворення гормонів і інших функцій. Коли розвивається гепатоз, скупчення тригліцеридів в паренхімі перевищує 5%, що стає причиною цукрового діабету, ферментативних розладів, серцево-судинної патології, цирозу (заміна функціональної паренхіми фіброзними волокнами). Печінка нейтралізує токсичні сполуки, що утворюються при вторинних хворобах, після вживання медикаментів, отруєнь.
При мікроскопічному дослідженні печінкові зміни нагадують алкогольні - скупчення жирових відкладень всередині гепатоцитів. Схожі і наслідки обох нозологій, але при зловживанні спиртними напоями ускладнення виникають швидше.
Відсутність зв'язку між надлишковою концентрацією ліпідів і прийомом алкоголю при дозволило виділити нову нозологічну форму. Практика показує, що перевищення концентрації ліпідів на десять відсотків, обумовлює зміст частинок жиру в 50% гепатоцитів.
Обширне ураження паренхіми виникає при вираженому метаболічному синдромі, при якому збільшується ймовірність серцево-судинних хвороб. Атеросклеротичнеураження судинної стінки з розвитком інфаркту - причина смертності номер один серед місцевого населення.
Морфологічні зміни при стеатогепатиті показують, запалення. Аналогічні ознаки ураження печінкової паренхіми зустрічаються у людей, що зловживають алкоголем. Щоб розмежувати морфологію захворювань, введений термін «неалкогольний».
Виявити нозологію на початковому етапі складно, так як дистрофія 50% гепатоцитів не призводить до клінічними ознаками через високу відновної здатності. Основним етіологічним фактором патології вважається збільшення вмісту жирних кислот всередині печінкових клітин. Великий стеатогепатит з плином часу призводить до цирозу, зумовленого розростанням фіброзних волокон.
Всі ознаки жирового поділяються на первинні та вторинні. До початкового етіологічним фактором стеатогепатита відноситься ожиріння, цукровий діабет, гіперліпідемія.
Підвищений вміст глюкози при недостатній функції підшлункової залози призводить до включення резервного циклу перетворення вуглеводів в жирні кислоти. Брак кисню клітинам стимулює окислювальні внутрішньоклітинні реакції, процеси перекисного окислення жирів.
Надмірна вага, підвищена концентрація тригліцеридів - джерело для безпосереднього «ожиріння» гепатоцитів.
Безліч супутніх хвороб провокує жировий гепатоз:
Описаний перелік причин є джерелом проблем з освітою або висновком жирних включень з гепатоцитів.
При запаленні, гепатозі інших патологічних процесах утворюються активні форми кисню, що сприяють перетворенню ліпідів в вільні кислоти. З'єднання агресивні, здатні руйнувати гепатоцити.
Некротичні зміни при тривалому стеатогепатиті призводять до печінкової недостатності. На місці некротичних вогнищ розростається фіброзна тканина, яка є джерелом цирозу - необоротний стан, що приводить до смертельного результату.
Дослідження на тваринах доводять, що скупчення жиру в клітинах недостатньо для запуску процесів перекисного окислення ліпідів. Запускає фактором патології може бути прийом медикаментів, вплив вірусів.
Скупчення тригліцеридів всередині печінкових клітин може ніколи не привести до некрозу і запалення. У більшості випадків потрібно розраховувати на активацію каскаду перекисних процесів, що призводять до стеатогепатиту, цирозу.
Вчені з'ясували негативний вплив на стимуляцію процесів окислення жирних кислот лікарських препаратів аміодарону, кордарона, пергексилина. Вироблення супероксид-іонів запускає механізми деструкції багатьох печінкових клітин, формування каменів внутрішньопечінкових ходів.
Основні причини окислення жирів всередині гепатоцитів:
У діабетиків перекисне окислення ліпідів виникає на тлі зниження чутливості клітинних мембран до інсуліну. Недолік надходження глюкози знижує процеси внутрішньоклітинного дихання, що призводить до стимуляції окислювальних процесів.
Накопичення ліпідів всередині гепатоцитів зумовлює кілька нозологічних форм, що протікають в декілька патогенетичних стадій. Клінічна симптоматика формується поступово. Ускладнення виникають через кілька років.
Основні стадії печінкового гепатоза:
Печінкові тканини не мають нервових закінчень, тому больовий синдром при гепатиті, гепатоз не виникає. Тільки при значному збільшенні розміру органу порушується капсула, у якій присутні больові рецептори.
Симптоми і лікування:
Визначити гепатобіліарні розладу не складно, але відсутність ознак не дозволяє діагностувати на початковому етапі. Використання УЗД, МРТ, КТ допомагає своєчасно верифікувати патологію.
Сучасні томографічні методи призначаються після ультразвукового сканування. Ехоскопія не дозволяє виявити жировий гепатоз, але магнітно-резонансна томографія є більш якісною, володіє високою вірогідністю і специфічністю.
Точним діагностичним способом є біопсія. Процедура передбачає дослідження матеріалу під мікроскопом після взяття печінкових тканин біопсійною голкою. Точний макроскопічний аналіз проводиться для диференціювання між доброякісними і злоякісними змінами внутрішньопечінкової паренхіми.
Комплексне лікування можливо тільки після ретельної діагностики. При жировий гепатоз пацієнту рекомендується ретельне дотримання дієти.
Дієтотерапія при стеатогепатозом:
Шоколадні батончики і чіпси - це продукти, від яких доведеться відмовитися назавжди. Для запобігання деструкції гепатоцитів з рясним змістом тригліцеридів меню повинно бути збалансовано:
Печінка добре відновлюється. Для регенерації печінкової паренхіми після ушкодження пацієнту слід вживати гепатопротектори - метіонін, силібін, есенціале.
Якщо консервативне лікування не допомагає, потрібно хірургічна операція з видалення частини ураженого органу.
При стеатогепатозом на тривалий термін лікарі призначають народні засоби, що дозволяють відновити пошкоджені тканини, запобігти переходу запального процесу на навколишні тканини. Щоденне вживання кедрових горіхів (10 грам) на добу запобігає процесам перекисного окислення ліпідів.
Запущений гепатоз трав'яними настоями вилікувати неможливо. Подовжити інтервал від деструкції печінкових клітин до ціррозних утворень рослинні відвари допомагають, але призначити їх повинен лікар.
У народних рецептах можна зустріти рецепти з мелісою і м'ятою, які використовуються для нейтралізації токсинів.
При використанні народних засобів виключені побічні реакції, але з-за зниженого вмісту діючих інгредієнтів рослинні настої використовуються спільно з медикаментозними препаратами.
 На питання кореспондента «МВ» відповідає Любов Вороніна, доцент кафедри геронтології та геріатрії БелМАПО, кандидат мед. наук
На питання кореспондента «МВ» відповідає Любов Вороніна, доцент кафедри геронтології та геріатрії БелМАПО, кандидат мед. наук
- Любов Петрівна, кажуть, що печінка - трудівниця, відпочинку не знає ...
Це дійсно так. Вона виконує близько 500 функцій. Щохвилини в її клітинах відбувається майже 20 млн хімічних реакцій; штучно їх поки не вдалося відтворити. Це свідчить про унікальність і незамінність органу, без якого людина жити не може.
Печінка фільтрує і диференціює все, що надходить з кров'ю і лімфою (за одну хвилину проходить близько 1,5 л крові). Корисні речовини обробляє для кращого засвоєння, після чого поповнює свої запаси або розподіляє через печінкові вени по тілу. Потенційно токсичні сполуки печінку знезаражує, нейтралізує, перетворюючи в водорозчинні форми, - виводяться з жовчю і сечею. Клітини органу трансформують всі ліки, хімічні консерванти, барвники, смакові добавки, алкоголь, токсини і шлаки. Ця унікальна лабораторія забезпечує нормальний склад плазми, очищає її від небажаних з'єднань.
Гепатоцити (клітини печінки) беруть участь у всіх обмінних процесах: вуглеводному, жировому, білковому, водному, мінеральному, пігментному, вітамінному, гормональному. У них синтезуються холестерин і жирні кислоти, білки і фактори згортання крові.
Печінка - основний орган, здатний знижувати рівень холестерину в крові, виводячи його через жовчний міхур в кишечник. Вона задіяна у виробництві майже половини вироблюваної організмом лімфи. Не тільки створює, а й зберігає енергетичні ресурси. В її клітинах «складується» глікоген - енергетичний запас організму, синтезується з глюкози. Він використовується, коли потрібно швидко заповнити недолік цукру в крові (наприклад, між прийомами їжі). Тоді в глюкозу терміново переробляється накопичений в печінці глікоген - і організм отримує необхідне харчування.
- Чому ж так часто виникають захворювання печінки?
Незважаючи на те, що вона володіє великими внутрішніми резервами і дивовижною відновлювальною здатністю (всього 1/7 маси органу досить для збереження життєвих
функцій), про неї людина повинна дбати не менше, ніж про серце, мозку. Але виходить так, чтоу багатьох ця турбота на другому плані. За обіднім столом ми якщо і думаємо, як сприйме з'їдене і випите шлунок, то майже ніколи не турбуємося про печінки. А адже саме їй доводиться розбиратися з надлишком жиру і вуглеводів, консервантами, барвниками, покращувачами смаку та іншими добавками.
Звичайно, печінку досить довго може працювати в умовах підвищених навантажень, т. К. Гепатоцити здатні відновлюватися, але все ж їх регенеративні можливості не безмежні. Природою не передбачено такої колосальна токсична навантаження, якій піддають себе люди в наші дні. Звідси і різке збільшення числа захворювань печінки.
- Що таке жирна печінка?
Це патологічний стан, який позначається термінами «жирова дистрофія печінки», «жировий гепатоз», «стеатоз печінки». Називається по-різному - явище одне і те ж: надлишкове відкладення жиру (ліпідів) в гепатоцитах. У нормі вміст ліпідів близько 5%, при жировій інфільтрації досягає 50% маси печінки.
Жирова дистрофія печінки - стан оборотне. Усунувши причини, можна відновити нормальну структуру органу або зберегти ту стадію розвитку патологічного процесу, коли печінку ще здатна повноцінно виконувати функції.
- Як протікає жирова хвороба печінки?
Розрізняють 2 принципово різних етапи.
Перший - жировий гепатоз, коли жир накопичується в печінці, але функції її клітин істотно ще не порушені. Якщо у людини немає супутніх захворювань, то може бути просто доброякісний перебіг жирової хвороби печінки.
При несприятливих умовах гепатоцити, переповнені жиром, запалюються. Розвивається другий етап захворювання - жирової гепатит, або стеатогепатит (ожиріння печінки з запальною реакцією на кшталт гепатиту). Це більш виражена і небезпечна стадія: клітини гинуть і заміщуються фіброзною сполучною тканиною. Вона лише заповнює місце, що звільнилося, функцій печінкових клітин не виконує. Результат стеатогепатиту - цироз і рак печінки.
Жирова хвороба виявляється в основному випадково, частіше при ультразвуковому дослідженні. Збільшення печінки, порушення її щільності -
I стадія (стеатоз); зміна
печінкових показників - II стадія (стеатогепатит). Більшість пацієнтів, у т. Ч. Хворі стеатогепатит, не мають будь-яких симптомів.
- Чому печінку, переробна майже все, не здатна звільнитися від надлишку жиру?
Сама можливість виникнення жирової дистрофії печінки пов'язана з тим, що цей орган відіграє провідну роль в обміні жирів. Ліпіди надходять в гепатоцити з кишечника і жирової тканини черевної порожнини. Вони можуть синтезуватися і в самих клітинах печінки. Гепатоцити захоплюють жири з крові і включають їх до свого обмін. У клітинах печінки відбувається інтенсивне розщеплення жиру, синтезуються і окислюються вищі жирні кислоти, утворюється холестерин.
У нормі жирні кислоти формують енергетичний потенціал печінки, забезпечуючи тим самим її функціонування. Коли порушено співвідношення між кількістю жиру, що проникає в гепатоцити, і здатністю останніх його утилізувати, розвивається жирова дистрофія печінки. Збільшене надходження ліпідів в орган (з різних причин, в т. Ч. Через похибки в харчуванні) призводить до того, що в клітинах печінки осідають дрібні крапельки жиру. Спочатку гепатоцитах вдається активно переробляти і виводити жир. Однак з часом вони самі «товстіють», накопичуючи ліпіди, перестають
справлятися зі своїми завданнями. Краплі жиру поступово розтягують печінкову клітку, руйнуючи її внутрішні структури. В результаті порушується видалення перероблених продуктів з ще функціонують печінкових клітин, розбудовується їх кровопостачання, а значить - надходження до них кисню. Розвивається наступна стадія захворювання - гепатит, т. Е. Запалення печінки. Прогресування цього стану веде до загибелі гепатоцитів, заміщенню їх «марною» сполучною тканиною, в результаті - до цирозу і розвитку печінкової недостатності.
- У кого частіше виникає ожиріння печінки?
Жирова дистрофія печінки зустрічається у всіх вікових групах, але частіше після 45 років. Статистика така: у 65% людей з підвищеною масою тіла розвивається жирова дистрофія печінки, у 30% - стеатогепатит, у 5% - цироз. Найбільш небезпечний т. Н. абдомінальний тип ожиріння, коли непотрібні накопичення відкладаються переважно в області живота. Простий маркер цього - збільшення окружності талії у чоловіків більше 102 см, у жінок - більше 88 см.
Жирові надлишки в печінці можуть бути і у худих людей при незбалансованому харчуванні (наприклад, якщо в раціоні мало білка), надмірному захопленні дієтами, при різкому схудненні. Відомий «синдром Освенцима»: в ув'язнених - шкіра та кістки - був високий внутрішній жир.
У чоловіків серед причин розвитку жирового гепатозу на першому місці - вплив алкоголю. Існує пряма залежність між захопленням спиртним і цим захворюванням. Любителі випити і закусити продуктами, в яких багато жирів, білків, спецій, ризикують ще більше. Статистично жировий гепатоз частіше буває у людей забезпечених, ніж тих, що живуть скромно і не бавиться делікатесами.
Помірно виражений жировий гепатоз супроводжує багатьох хвороб. Надлишкове відкладення жиру в печінкових клітинах відзначається майже у всіх хворих на цукровий діабет 2-го типу. Підвищення рівня холестерину і тригліцеридів в крові - також індикатор порушення жирового обміну в печінці. Хронічні вірусні гепатити, особливо гепатит С, як правило, супроводжуються її жировою дистрофією. Приблизно третина хворих з хронічним панкреатитом мають ще й жировий гепатоз.
Іноді жирове переродження печінки розвивається під впливом токсичних хімічних речовин (незалежно від шляху їх проникнення в організм - з їжею, водою або повітрям). Головні фактори ризику: пестициди в овочах, продукти побутової хімії, викиди промислових підприємств. Нерідко печінку страждає через поліпрагмазії - нераціонального прийому ліків.
До гепатозу може привести киснева недостатність при захворюваннях легенів, бронхів, серцево-судинної системи.
Намітилася в останні роки тенденція до «омолодження» жирової хвороби печінки пов'язана з вживанням підлітками алкоголю, наркотичних речовин (кокаїн, опіати, екстезі і т. Д.) І енергетичних напоїв.
У народі вважають, ніби алкоголь розщеплює жири. Насправді, виходить, чарка горілки призведе до жирової дистрофії печінки?
Алкоголь - найпоширеніша причина жирної печінки (в двох з трьох випадків). Це навіть стало причиною поділу жирової хвороби печінки на дві великі групи: алкогольна і неалкогольна.
Справа в тому, що весь цикл хімічних перетворень алкоголю відбувається за участю клітинних ферментів печінки. Але продукти його розпаду, що утворюються при окисленні, пошкоджують оболонку печінкових клітин і знижують функцію ферментів, що беруть участь в транспорті і окисленні жирів. Це веде до порушення їх нормального обміну і накопичення в клітинах. Не випадково
жирна печінка стала частим діагнозом політиків, бізнесменів, офісних менеджерів. Вони не зловживають алкоголем, проте всім відомо, що чарочка доброго коньяку - неодмінний атрибут фуршетів і презентацій, засіб для зняття стресу після (а іноді і під час) робочого дня. Коли виявляються патологічні зміни печінки, люди бувають дуже здивовані, бо не вважають себе такими, що п'ють.
У жінок алкогольна жирова дистрофія печінки розвивається за більш короткий період при вживанні меншої кількості випивки; захворювання протікає важче.
Треба твердо знати, що безпечних доз спиртного в принципі не існує. Реакція на «градус» у кожного індивідуальна. Крім того, є супутні недуги, про які людина може і не знати, що підвищують чутливість клітин печінки до алкоголю (наприклад, вірусний гепатит).
- Ожиріння печінки і цукровий діабет - чи пов'язані?
Вся глюкоза, надійшла з їжею, разом з потоком крові направляється з кишечника по ворітної вени в печінку, де перетворюється в запасну форму - глікоген. У нормі орган може розмістити 90 г глікогену.
Якщо надходження цукрів в печінку за один раз перевищує 90 г, вона переповнюється гликогеном і одержуваними з нього жирами. Коли такий спосіб життя ведуть довго, в гепатоцитах просто не залишається місця для розміщення чергової дози глюкози. Щоб хоч якось звільнити місце для нових порцій цукру, печінка змушена швидко переробляти глюкозу в жири і поповнювати ними жирове депо організму. Ця функція гепатоцитів починає домінувати, вони стають своєрідним генератором жиру, і в самій печінці дуже скоро все клітини їм заповнюються. Розвивається ожиріння печінки.
У цих умовах будь-, навіть нормальне (!) Надходження глюкози з їжі призводить до того, що в крові піднімається рівень цукру. Він збільшується тому, що печінки ніде розміщувати глюкозу, законне місце останньої в гепатоцитах зайнято жиром. І тривале підвищення рівня цукру в крові, т. Е. Жирова дистрофія печінки, починає сприяти розвитку цукрового діабету. Але і сам діабет неминуче призводить до жирового переродження печінки. Як відомо, в основі розвитку цукрового діабету 2-го типу лежить феномен інсулінорезистентності: чутливість клітин організму (в першу чергу гепатоцитів
і клітин жирової тканини) до дії інсуліну зменшується. Одна з функцій інсуліну - транспорт глюкози всередину клітин з крові і тканинної рідини. При інсулінорезистентності клітини печінки, незважаючи на високі концентрації цукру в крові, не отримують життєво необхідної їм глюкози і гинуть.
Таким чином, простежується подвійна зв'язок: жировий гепатоз сприяє розвитку цукрового діабету, а той неминуче посилює жирову дистрофію печінки.
- Чому при прийомі ліків жир накопичується в печінкових клітинах?
Якщо людина змушена тривалий час приймати деякі лекпрепарати (стероїдні гормони, нейролептики, антидепресанти, тетрациклін, нестероїдні протизапальні, цитостатики), відбувається поступове виснаження дезінтоксикаційних механізмів печінкових клітин. Токсини і шлаки ними повністю не знешкоджуються і накопичуються. У боротьбі за виживання клітини печінки прагнуть відгородитися від них, збільшити захисний шар жиру. Токсинів і шлаків збирається все більше - шари такого жирового «саркофага» постійно наростають. Це явище і призводить до надмірного накопичення жиру в печінкових клітинах.
- Яка небезпека загрожує людині, якщо у нього жирна печінка?
Жировий гепатоз - потенційна причина розвитку гепатиту (запалення клітин печінки), цирозу (заміщення її клітин сполучною тканиною) і раку. Багато фахівців вважають, що у пацієнтів з стеатогепатит ризик цирозу печінки приблизно такий же, як і у хворих з вірусним гепатитом С. При жировий гепатоз збільшується небезпека виникнення і ускладненого перебігу цукрового діабету, гіпертензії, ІХС. Нерідко при стеатоз печінки спостерігаються порушення жовчовидільної системи, як наслідок - хронічний холецистит, дискінезія жовчного міхура, жовчнокам'яна хвороба. Надмірне накопичення жиру «заражає» тим же процесом підшлункову залозу - порушується її травна функція. При різко вираженою жирової дистрофії печінки людина дуже погано переносить інфекції, оперативні втручання, наркоз.
- Як виявити жировий гепатоз?
Діагностика комплексна. Пацієнта спочатку повинен оглянути гастроентеролог, щоб встановити фактори ризику розвитку жирової хвороби печінки, виявити зовнішні ознаки її поразки, а також інших органів шлунково-кишкового тракту, визначити розміри печінки і селезінки. І тільки після цього починається етап лабораторних та інструментальних методів. УЗД дозволяє виявити непрямі ознаки відкладення жиру в печінці, дізнатися точні її розміри, а іноді побачити зміни, характерні для цирозу. Біохімічний аналіз крові дає цінну діагностичну інформацію про наявність і характер запалення печінкових клітин, порушення обміну жовчі і функціональних резервах органу. Обов'язково дослідження на наявність вірусів гепатиту: вони - найчастіша причина поразки печінки, а вірус гепатиту С може порушувати обмін жиру в печінці. Додаткове обстеження (визначення імунологічних параметрів, КТ і біопсія печінки) призначається за особливими показниками.
- Чи можна лікувати жирну печінку?
В першу чергу треба виключити або максимально зменшити дію чинника, який привів до відкладення жиру в печінці. Це майже завжди можливо відносно алкоголю (якщо є залежність, потрібна допомога нарколога). Слід дотримуватися дієти з низьким вмістом жирів, щодня мати достатню фізичну активність. Коли зазначених заходів недостатньо, лікар призначає спеціальні препарати, що впливають на обмін жиру в печінці. Хворі на цукровий діабет і гіперліпідемією повинні спостерігатися ще й у ендокринолога і кардіолога, які будуть координувати процес лікування.
Спеціальної дієти не існує. Найсерйозніший ворог печінки - переїдання.
Печінка «не любить» мариноване, копчене, гостре, продукти, що містять консерванти і стабілізатори, страви з приправами. Згубно діють на неї редька, редиска, часник, сало. Вона страждає від жирного м'яса (свинини і баранини), м'яса гусака і качки, наваристий бульйонів, будь-яких маргаринів і майонезів, спиртних напоїв (незалежно від того, це французький коньяк або шмурдяк), міцної кави без молока.
А що печінка «любить»? Свіжоприготовлену їжу без консервантів, страви на пару, нежирне. Кожен день потрібно їсти овочі та зелень, особливо корисні морква, капуста, буряк, кукурудза, помідори, огірки, кабачки, гарбуз, петрушка, кріп. Моркви необхідно з'їдати не менше 150 грамів з додаванням рослинної олії або у вигляді соку. Капусту краще вживати білокачанну і кольорову, готувати на пару. З буряка можна зробити сік (розвести навпіл з водою), салат, борщ; використовувати як гарнір. Цілющі для печінки банани, яблука, фініки, чорнослив. З білкових продуктів переважно нежирна риба, а також сир. Воду слід пити тільки очищену через фільтр. З мінеральних для печінки найбільш корисні Єсентуки № 5, а також славяновская, нарзан, моршинська.
- Коли діагноз «жировий гепатоз» вже поставлений, що робити людині?
Берегти печінку від токсинів, в першу чергу від алкоголю. Знижувати вагу, якщо він підвищений, причому поступово - худнути приблизно на 400-500 г на тиждень. Різка втрата кілограмів може погіршити перебіг хвороби через прискореної мобілізації жиру з депо і відкладення його в печінці. Є їжу, багату рослинною клітковиною. Природні харчові волокна корисні всім, а страждають жировий гепатоз - подвійно: знижують рівень холестерину і жиру в крові (якщо дотримуватися низкожировой дієти), роблять їжу більш об'ємною, створюючи відчуття ситості.
Займатися фізкультурою, ходити пішки або плавати принаймні по 30 хвилин 5-7 разів на тиждень. Чи не вдаватися до самолікування, не брати БАД і рослинні настої для «очищення» печінки. Якщо є діабет, суворо контролювати рівень цукру в крові (краще придбати глюкометр). Перевіряти рівень холестерину (не рідше ніж раз на півроку).
Не забувайте, що унікальну властивість печінки - її висока здатність до відновлення. Дайте свою печінку шанс позбутися від зайвого жиру.
Якщо хворий нічого не буде робити, вийде як в анекдоті: «Тук-тук». - «Хто там?» - «Твій шанс». - «Брешеш». - «Чому?» - «Шанс не стукає двічі».
У чому полягають причини і наслідки жирної печінки, а також яке лікування цієї недуги, буде розглянуто нижче. Жировий гепатоз - це хронічне захворювання, яке розвивається в печінці, в результаті гепатоцити (нормальні клітини органу) перероджуються в жирову тканину.
Варто відзначити, що патології не запального характеру і пов'язана з порушенням обмінних процесів в організмі, до того ж дистрофічними змінами переважно в паренхімі печінки.
Спочатку людина не відчуває дискомфорту і болю, але в міру розвитку гепатоза відбувається порушення в роботі інших органів, які взаємопов'язані з печінкою. Все це, в свою чергу, повторним ударом завдасть шкоди печінки, наприклад погане постачання її кров'ю або надходження токсинів з мляво працює шлунка і т.д.
А все через те, що в нормальних клітинах органу гепатоцитах накопичуються жирні кислоти - Ліпіт і суміш гліцерину і жирних кислот - тригліцериди. В міру ускладнення ситуації трігліуцеріди можуть займати половину маси печінки. В результаті гепатоцити починають руйнуватися, а на їх місці з'являється замісна фіброзна тканина - відбувається деградація печінки.
Саме печінка здатна відфільтрувати токсини в організмі людини. Вона розщеплює і сприяє нормальному засвоєнню і розподілу жирів по всій внутрішній системі. В результаті цього процесу утворюються глікогени, які саме печінку перетворює в глюкозу. Так клітини наповнюються енергією.
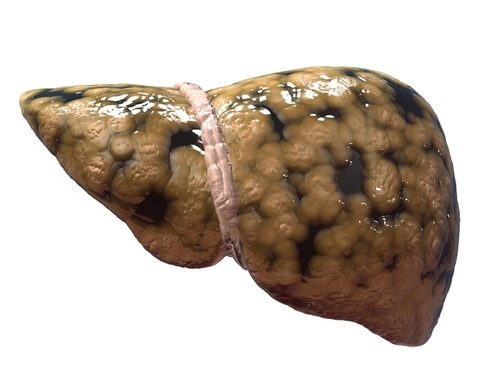

Щоб здійснювалося кровотворення, необхідний синтез білків, який теж здійснює печінку. Крім того, даний орган накопичує запас вітамінів, мікроелементів і інших сполук, синтезує протеїни і ензими. Все це забезпечує здорову життєдіяльність людини. Будь-які порушення в роботі печінки призводять до збою всього організму.
Якщо порушується обмін речовин, то прості жири у великій кількості починають проникати в клітини органу. Він не встигає їх переробляти і розподіляти. Так печінкова тканина замінюється жировими відкладеннями, що призводить до захворювання "жирна печінка".
Це, в свою чергу, призводить до таких патологій, як:

В останні роки жирна печінка виникає у багатьох і носить характер епідемії. Всі перераховані вище причини можуть бути наслідком одного дуже важливого чинника - це споживання вуглеводів і переважно фруктози в великій кількості.
Фруктозу додають в багато промислові продукти у вигляді сиропу. Наприклад, її багато в так улюблених дітьми напоях, таких як кола і її похідних. В результаті розвивається дитячий жировий гепатоз.
Але якщо не брати до уваги промислову фруктозу, шкоди організму можуть завдати навіть такі корисні продукти, як мед і сік агави. А все тому, що люди, які сидять на дієті, намагаються замінити ними цукор, додаючи скрізь, куди можна. В результаті відбувається надлишок, який негативно позначається на організмі. Особливо для людей із зайвою вагою або наявними метаболічними порушеннями. Ризик являє "біла смерть" - цукор і оброблені зернові культури, звичайно, якщо споживати їх у великій кількості.
У міру ураження клітин печінки починають проявлятися симптоми хвороби. У медицині підрозділяється жировий гепатоз на кілька стадій. Особливо яскраво виражені прояви недуги на третій його стадії. У цьому випадку лікування не дає позитивних зрушень, єдиним варіантом залишається пересадка органу.

На ранній стадії захворювання теж можна помітити деякі зміни в своєму організмі, головне вчасно звернутися до лікаря:
У період гострого жирового гепатозу хвороба проявляє себе вираженою симптоматикою. В інших же випадках патологія може протікати безсимптомно. Особливо на першій стадії недуги виявити гепатоз можна лише шляхом обстеження.
Друга стадія проявляє себе деякими ознаками:

На третій стадії виникають симптоми хронічної ниркової недостатності:
Не зволікайте з лікуванням, так як наслідки хвороби можуть бути дуже сумними! Навіть на початковій стадії гепатозу процес лікування може бути тривалим і ґрунтовним. Доведеться повністю переглянути свої звички і раціон харчування, навчитися жити за новими правилами.
Перш за все слід виявити причину, яка призвела до жирної печінки. У більшості випадків це алкоголь. Від нього доведеться остаточно і безповоротно відмовитися. Куріння теж ставиться під заборону. При поході до лікаря слід до того ж повідомити йому про прийом лікарських засобів, можливо вони спровокували хвороба.
У період терапії необхідно перейти на нове меню з перевагою білкової їжі. Жирні і смажені страви стають для хворої людини табу. Лікувальна дієта буде супроводжувати хворого на протязі всього його життя.
Медикаментозне лікування має на увазі прийом таких препаратів:

В середньому курс лікування становить не менше 2 місяців. У запущених випадках терапія триватиме довічно.
Під впливом різних факторів надлишки жиру можуть окислюватися з утворенням високоактивних з'єднань, вони, в свою чергу, додатково ушкоджують клітини печінки. При відсутності лікування жирового гепатозу можливий розвиток раку, цирозу або в кращому випадку гепатиту.
Ускладнення можуть наступити при наявності супутніх захворювань, таких як цукровий діабет, ішемічна хвороба серця, підвищений тиск. При жирної печінки страждає і жовчовидільної система, що призводить до хронічного холециститу, дискінезії жовчного міхура, жовчнокам'яної хвороби. У міру прогресування хвороби жир накопичується і в підшлунковій залозі, що призводить до її дисфункції.
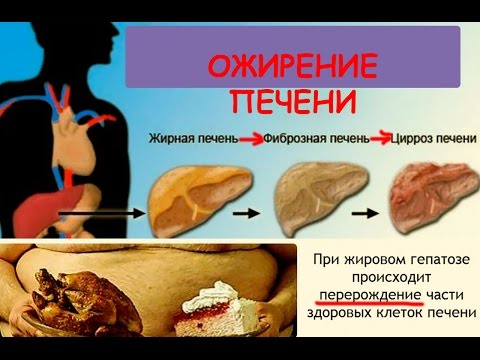
Жирова дистрофія органу знижує імунну систему людини, в результаті організм не може належним чином протистояти інфекціям, хірургічних втручань або анестезії.
Не варто сильно засмучуватися з цього приводу. Так як з ожирінням печінки живуть мільйони людей, варто тільки слухати лікарів і виконувати їхні вказівки. При підозрі на хворобу вчасно звертайтеся за медичною допомогою. Пам'ятайте про те, що здоровий спосіб життя і правильне харчування можуть вберегти вас від подібних проблем в майбутньому.
І трохи про секрети ...
Здорова печінка - запорука вашого довголіття. Цей орган виконує величезну кількість життєво необхідних функцій. Якщо були помічені перші симптоми захворювання шлунково-кишкового тракту або печінки, а саме: пожовтіння склер очей, нудота, рідкісний або частий стілець, ви просто зобов'язані вжити заходів.
Останнім часом захворювання почало прогресувати, і все більше і більше людей стикаються з діагнозом жировий гепатоз печінки (ожиріння печінки).
Жировий гепатоз печінки - хронічне захворювання при якому клітини печінки (гепатоцити), змінюють свою структуру (перероджуються) і стають жировою тканиною.
Захворювання не має інфекційний характер, виникає воно внаслідок порушення обмінних процесів в організмі і самої паренхімі печінки. В гепатоцитах, накопичуються ліпіди (жирні кислоти), за рахунок цього, клітини печінки перестають виконувати свою функцію.
Симптоматика гепатоза досить розмита і довгий час не насторожує пацієнта. Визначити його можна на УЗД.
Симптоми жирового гепатозу печінки:
Печінка збільшується в об'ємі і виходить за краї подребернойобласті, на УЗД при цьому буде видно освітлену печінку і підвищені ехопрізнакі.
Ці симптоми жирового гепатозу, найбільш яскраво проявляються, коли хвороба вже в повному ходу.
Початкова ступінь проявів ніяких не дає. Вона може виявитися випадково, якщо лікар зверне увагу на змінений аналіз крові.
Так як симптоми початковому ступені гепатоза відсутні, діагностувати її немає можливості навіть на УЗД. При цьому ступені жир в печінці вже підвищено, але будь-яких змін не відбувається, пацієнту нічого не загрожує.
При другого ступеня гепатоза, спостерігається поява ділянок на печінці, в яких значно підвищено рівень жиру, печінкові тканини починають запалюватися.
Тупа, помірна або ниючий біль, в основному з'являється при другого ступеня гепатоза. Больові відчуття розташовуються під нижнім краєм ребер справа, і верхньої частини живота. Симптоми цієї стадії проявляються у вигляді дискомфорту в животі (в основному з правого боку), якщо досліджувати судини печінки, то помітно, що кровотік в ній порушений.
Третя ступінь (фіброз печінки) навколо гепатоцитів і кровоносних судин які кровопостачають орган утворюється рубцева тканина. Вона не впливає на роботу печінки, але современем може перерости в цироз печінки.
При цирозі нормальна робота печінки знижена, і через деякий час може розвинутися печінкова недостатність. Яскраво виражені запори, здуття, біль у шлунку, нудота, яка має постійний характер.
Так як ознаки жирового гепатозу на ранніх стадіях виявити неможливо, в деяких країнах людей, які мають проблеми із зайвою вагою, і ті, хто зловживає алкоголем, ретельно оглядають з приводу даного захворювання.
Лабораторні аналізи крові не завжди підтверджують хворобу. У крові людей, які хворіють гепатоз, спостерігається підвищений білірубін, знижений альбумін. Спостерігається так само підвищену кількість ферментів печінки, зниження магнію і калію в крові. Але, на жаль, такі зміни в крові не дають точних підстав поставити діагноз, жирова дистрофія печінки.
С-реактивний білок продукується в печінці, в нормі він до 5 мг / л. Якщо С-реактивний білок підвищений, (а він може підвищитися через кілька годин після захворювання), то це свідчить про запальний процес. С - реактивний білок підвищений в кілька десятків разів на наступну добу після виникнення хвороби.
Додатковими методами є УЗД, КТ, МРТ органу. При проведенні УЗД, за рахунок того що жирові клітини вразили певні ділянки печінки, вони буде світліше виглядати ніж здорові ділянки.
Якщо ви помітили таку симптоматику у себе, варто звернутися за допомогою до лікаря. Займається такими проблемами лікар-гастроентеролог, саме він призначає адекватне лікування, після повного обстеження.
Лікування полягає в дієті (стіл №5), яка містить в собі білкову їжу, обмежує тваринні жири. Включає так само в себе рис, сир, крупи. Ці продукти допомагають печінки впоратися з жирами і розчиняють їх.
Збільшують кількість овочів, таких як капуста, морква, гарбуз. Овочі можна вживати в сирому вигляді, гасити їх, варити. Обов'язкова умова - вживання рідини. Не менше 2 літри на добу і харчування дрібними порціями.
Смажене, жирне, гостре, алкоголь вживати категорично заборонено. Молоко, вершки, ковбаси, майонези - про це варто забути.
Що, стосується медикаментозної терапії, то тут застосовуються препарати, які допомагають печінці, впорається з токсинами, і які захищають і відновлюють гепатоцити. Застосовується так само і фітотерапія.
У будь-якому випадку, якщо ви помітили якісь симптоми:
Пам'ятайте, що самолікування може завдати шкоди вашому здоров'ю, і тоді наслідки можуть бути плачевними.
Підшкірний жир, який доставляє неестетичний вигляд фігурі, - це лише вершина айсберга. Велику небезпеку становить ожиріння внутрішніх органів, особливо печінки. Це вже дуже серйозне захворювання, виявити яке можна тільки в клінічних умовах. Якщо у вас зайва вага, то вже зараз треба приймати мери і почати його активне зниження.
Ожиріння, гепатоз, жирова дистрофія, Адипозо печінки - назви одного й того ж хронічного захворювання, для якого характерні зайві жирові відкладення в печінці. Жировий гепатоз печінки кваліфікують за ступенем тяжкості:
Щоб дізнатися, як позбавитися від ожиріння печінки, треба з'ясувати, з яких причин виникає Адипозо і які методи лікування існують в медицині. Причини ожиріння печінки наступні:
Куріння на тлі інших чинників тільки посилює ризики. Рідкісні, але можливі випадки, коли гепатоз ендогенного характеру і розвивається в результаті ентеритів і панкреатитів у важкій формі. Крім усього іншого, спровокувати гепатоз може дефіцит білка і вітамінів в раціоні, надлишок заліза, хронічна інтоксикація, гіповітаміноз, загальне ожиріння організму людини.
Симптоми ожиріння печінки не виражені, тому більшість пацієнтів звертаються за медичною допомогою вже тоді, коли хвороба сильно запущена. Виявити захворювання можна за допомогою комплексного обстеження в умовах клініки. Тяжкість з правому підребер'ї, це, мабуть, єдиний відчутний симптом гепатоза.
Кожній стадії гепатозу характерні свої симптоми:
Основою діагнозу все ж залишається пальпація в області правого підребер'я, а потім припущення лікаря доповнюються даними МРТ, КТ, ангіографії, УЗД, аналізами печінкових ферментів, серологічними дослідженнями на предмет виявлення можливого вірусного гепатиту. Весь цей процес веде гастроентеролог, тому при перших симптомах недуги, відразу звертайтеся до лікаря.
Лікування ожиріння печінки комплексне, включає як медикаментозну частина, так і ряд профілактичних заходів, які повинен дотримуватися хворий:
В процесі одужання не обійтися і без медикаментозної терапії. Нормалізувати роботу печінки допоможуть наступні лікарські препарати:

Лікувати печінку в домашніх умовах можна за допомогою трав'яних зборів, пропонованих аптечними мережами або приготованими власноруч. Лікування ожиріння печінки народними засобами дієво, але не дивлячись на уявну нешкідливість трав'яних відварів, необхідно спочатку порадитися з лікарем. Список рослин, що благотворно діють на печінку:
Потужним засобом від жирової дистрофії печінки є овес. Щоб приготувати настій потрібно 250 грам вівса (НЕ пластівців), 50 грам березових і брусничних листя, 3,5 літра води. Всі інгредієнти змішати і на добу поставити в холодильник. Готовий настій необхідно розбавляти відваром шипшини і споришу, пити теплим перед їжею по 50 мл. Так повторювати 10 днів, при цьому кожний наступний день випивати на 50 мл більше, ніж в попередній. Протягом лікування вівсом виключити з раціону будь-яке м'ясо. Корисно постійно дотримуватися спеціальної дієти на шляху до одужання.
Овочі можна гасити, варити, готувати в мультиварці, запікати в духовці і вживати в сирому вигляді, смажене виключається. Повністю прибрати з раціону жирне молоко, вершки, сири, алкогольні напої, швидкі вуглеводи (хліб, здобу, макарони, солодощі, солодку воду), майонез, ковбаси, масло. Обмежити вживання бройлерів, їх вирощують із застосуванням речовин, які шкідливі для печінки.

Ожиріння печінки у дорослих легко вилікувати при дотриманні вищеописаних правил. Якщо нехтувати ними і продовжувати вести нездоровий спосіб життя, пити, палити, багато їсти, то гепатоз перейде в фіброз, а потім в термінальну стадію - цироз, можливо затвердіння печінки з рубцюванням здорових клітин, розвиток печінкової недостатності, раку. Наслідки у 30% всіх хворих гепатоз - розвиток гепатиту. Хвороби печінки можуть спричинити зниження імунітету, порушення гормонального фону, інтоксикацію, інший дисбаланс організму.
Якщо лікар поставив несприятливий діагноз, то треба бути готовим до серйозної, тривалої комплексної терапії. Чарівної таблетки, яка позбавить від хвороби за один раз, ще не знайдено. Треба докласти всіх зусиль - дієта, медикаменти, фізкультура, народне лікування. Якщо робити все, що говорить лікар, перші результати будуть помітні вже через місяць. Для повного відновлення печінки потрібно кілька місяців комплексної терапії.
Інформація представлена на сайті носить ознайомлювальний характер. Частина матерiалiв не закликають до самостійного лікування. Тільки кваліфікований лікар може поставити діагноз і дати рекомендації з лікування виходячи з індивідуальних особливостей конкретного пацієнта.
| Статті по темі: | |
|
Все про деталізацію дзвінків і смс на Мегафоні
Щоб постійно володіти інформацією про стан свого рахунку, ... У чому полягають причини і наслідки жирної печінки
Ліпіди необхідні організму для створення мембран, протікання ... Як купити недорогий квиток на сапсан
Знижка 20% іменинникам і його друзям (яких він привів з собою в ... | |